By-pass gastrique pour obésité morbide : décès après retour au domicile (J9)
Le 25 mai 2012, une femme de 38 ans, assistante maternelle, est adressée par son médecin traitant à un chirurgien pour obésité morbide (131 Kg pour 1,61 m soit un IMC à 50,5). La lettre d'accompagnement précise que, depuis l'enfance, cette patiente présente un surpoids qui s'est aggravé vers l'âge de 13 ans, puis après chacune de ses trois grossesses. Elle est issue d'une famille d'obèses et a tenté de nombreux régimes, notamment sous la surveillance de diététiciennes et de nutritionnistes.
- Chirurgien
Cas clinique
- Le 25 mai 2012, une femme de 38 ans, assistante maternelle, est adressée par son médecin traitant à un chirurgien pour obésité morbide (131 Kg pour 1,61 m soit un IMC à 50,5). La lettre d'accompagnement précise que, depuis l'enfance, cette patiente présente un surpoids qui s'est aggravé vers l'âge de 13 ans, puis après chacune de ses trois grossesses. Elle est issue d'une famille d'obèses et a tenté de nombreux régimes, notamment sous la surveillance de diététiciennes et de nutritionnistes.
- Parmi ses antécédents on retrouve : cholécystectomie cœlioscopique suivie le soir d'une reprise par laparotomie médiane pour hémorragie (1996), HTA traitée par Olmetic® 20mg, hernie hiatale avec reflux gastro-œsophagien et lombalgie par discopathie. Absence de diabète.
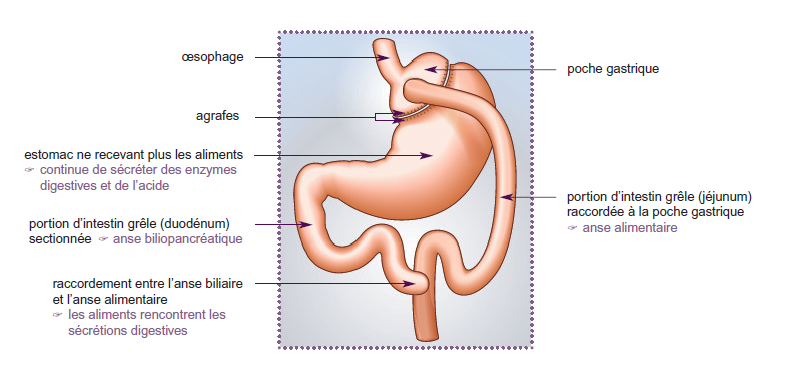
- Dans sa réponse au médecin traitant, le chirurgien, spécialisé en chirurgie bariatrique dit envisager un by-pass gastrique de première intention après consultation d'un endocrinologue et d'un psychiatre pour éliminer toute contre-indication à cette chirurgie. (Voir schéma 1)
Schéma 1 : By-pass gastrique - Fiche technique d'après la HAS (référence 1)
- Ces deux spécialistes concluent que la patiente est élective à la chirurgie proposée. Il en est, de même, lors d'une réunion de concertation pluridisciplinaire.
- Deux bilans, l'un pneumologique, l'autre cardiologique, réalisés courant août 2012, ne mettent pas en évidence de contre-indications à l'intervention, de même que la consultation préanesthésique réalisée le 31 août.
- L'intervention a lieu le vendredi 14 septembre, la patiente ayant été hospitalisée la veille dans la clinique."(...) Micro-laparotomie sus-ombilicale. Introduction du cœlioscope. Insufflation...Ouverture de la pars flacida du petit épiploon et, après libération totale du pôle supérieur de l'estomac, confection d'une raquette gastrique. Puis, en se portant à l'étage sous-mésocolique, on mesure une anse bilio-pancréatique d'1 mètre qui sera fixée à la face antérieure de l'antre par un point d'Ethibon 0. Puis, après section du grêle à la pince agrafes blanches, le sommet de l'anse digestive sera monté au niveau de la raquette gastrique où elle sera suspendue par 2 points d'Ethibon 0. On va alors confectionner l'anastomose gastro-jéjunale par un coup de pince agrafe bleue. On mesurera, alors, une anse alimentaire de 1,50 mètre que l'on va monter au contact de l'extrémité de l'anse bilio-pancréatique. Les 2 anses seront solidarisées entre elles et fixées à l'antre gastrique par un point d'Ethibon 0. On va réaliser une anastomose au pied de l'anse latéro latérale terminalisée par application d'un coup de pince à agrafes blanches. Fermeture du pied de l'anse et de l'espace de Petersen. Anastomose gastro-jéjunale testée étanche au bleu de méthylène sous pression... Exsufflation. Fermeture des différents orifices (...)"
- Selon la fiche du bloc opératoire, l'intervention a débuté à 10h40 et s'est terminée à 12h10.
- Prescriptions postopératoires (chirurgien) : contrôle à la Gastrographine® à J1; boissons à J2; alimentation mixée à partir de J3 ; sortie entre J4 et J5; Innohep® 3500 pendant 15 jours; consultation de contrôle au cabinet à un mois.
- Le samedi 15 septembre (J1), nausées calmées par antiémétiques, CRP à 64 mg/l, Rx thorax : "aspect d'atélectasie ou d'épanchement pleural gauche de moyenne abondance".
Kinésithérapie prescrite. Transit œsogastrojéjunal : aspect morphologique normal de la poche gastrique, de l'anastomose gastro-jéjunale et de l'anse alimentaire opacifiée" - A noter que, dans l'interprétation du transit œsogastrojéunal, l'expert souligne l'absence de prise en compte, par le chirurgien, des deux anomalies suivantes :
- déformation en brioche de la coupole diaphragmatique gauche par une grosse tubérosité gastrique contenant de l'air avec probablement un niveau liquide
- deux images de niveau liquide dont l'une très volumineuse en sous-hépatique droit"
- Le dimanche 16 septembre (J2) : nausées lors de la prise de boissons, hoquet, dorsalgies, une selle ; Température : 37 8°C (18 h 00) ; 38 4 °C (nuit). visite du chirurgien (matin) et anesthésiste de garde (matin et soir). Bilan biologique prescrit.
- Le lundi 17 septembre (J3) : le médecin anesthésiste note : "va très bien, mais a l'impression de quelque chose qui coince, néanmoins prend son repas presque en entier". Absence de nausées, de hoquet et de fièvre (37 2°C ; 37 6 °C), CRP à 10,6 mg/l ; GB : 12 300/mm3 dont 72 % de poly neutro. Rx thorax : absence d'image d'atélectasie
- Le mardi 18 septembre (J4) : plusieurs selles dont l'une diarrhéique. La sortie est autorisée par le chirurgien après examen de la patiente avec comme consigne d'appeler le cabinet du chirurgien ou la clinique (dont les coordonnées étaient mentionnées sur une fiche remise à la patiente) en cas de douleur ou de gêne respiratoire.
- Lettre du chirurgien au médecin traitant :"(...) Les suites opératoires de son by-pass ont été tout à fait simples. Elle quitte la clinique sous Innohep 3500® pour 15 jours et je vous laisse le soin de suivre ses plaquettes durant ce traitement. Son ordonnance de sortie comprend Inexium 40 ®, Delursan 250® à poursuivre 6 mois et Elevit B9® à poursuivre de manière continue. Je reverrai cette patiente en consultation postopératoire dans un mois pour juger de l'importance de l'amaigrissement. D'ici là, je reste bien entendu à votre disposition pour tout problème (...)"
- Lors de l'expertise, le mari de la patiente confiait qu' : "(...) il avait été très surpris d'apprendre que sa femme sortait le 18 septembre alors que le 16 septembre, il l'avait trouvée très fatiguée. Le retour au domicile, distant d'une centaine de Km, avait été très difficile en raison des nausées et des efforts de vomissements improductifs qui l'avaient conduit à s'arrêter à plusieurs reprises.
- Le 20 septembre (J6) : les douleurs dorsales, les nausées et les efforts de vomissement persistent au point que la patiente reste assise sur le canapé, une chaise avec une bassine devant elle, y compris la nuit.
- Le 21 septembre (J7) : devant l'absence d'amélioration, un rendez-vous de consultation est pris chez le médecin traitant
- Le 22 septembre (J8) : celui-ci, après avoir examiné la patiente, lui dit avoir reçu un courrier du chirurgien expliquant que l'intervention s'était bien passée, mais que les douleurs allaient encore continuer pendant au moins une semaine, ce qui rassure le couple (...)"
- Lors de l'expertise, le médecin traitant qui rappelle avoir suivi une formation sur la prise en charge des patients opérés pour obésité, apporte les précisions suivantes : "(...) La patiente était très asthénique, se plaignant de vomissements après chaque repas et de lombalgies. Elle avait des gaz. L'examen clinique était normal en dehors d'un météorisme abdominal.PA 130/70, pouls à 82. Absence de fièvre. Il avait renouvelé les conseils diététiques et prescrit de la Lamaline® 3 fois par jour pour les lombalgies. Il avait donné pour consigne de le contacter en cas de problème car il était de garde ce week-end (...)"
- Le 23 septembre (J9) : vers 04 h00, survenue de violentes douleurs abdominales
- à 07h30, l'infirmière venue pour faire l'injection d'Innohep 3500®, ne parvient pas à prendre la PA de la patiente et appelle le SAMU.
- à 08h15, à l'arrivée de l'ambulance, la patiente fait un premier arrêt cardiaque, puis un second qui ne peut être réanimé.
- à 09h40, la patiente décède.
- L'autopsie conclue à :" Décès par choc septique en rapport avec une péritonite par perforation gastrique et une occlusion haute du grêle avec ischémie duodénale".
Saisine de la Commission de Conciliation et d'Indemnisation (CCI), en novembre 2013, par le mari de la patiente pour obtenir l’indemnisation du préjudice qu’il a subi
Analyse
Ce matériel est réservé à un usage privé ou d'enseignement. Il reste la propriété de la Prévention Médicale, et ne peut en aucun cas faire l'objet d'une transaction commerciale.
Expertise (janvier 2015)
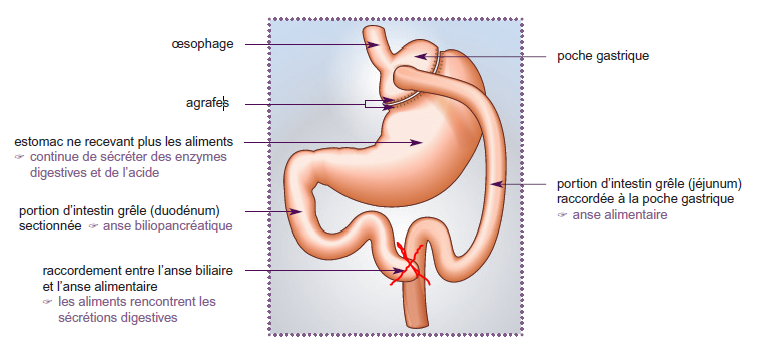
L’expert, professeur des universités, chef de service de chirurgie viscérale, considérait que : "(...) Le décès de la patiente était la conséquence d'une complication très rare mais bien connue des chirurgiens spécialisés. Il s'agit, au départ, d'un obstacle mécanique siégeant sur l'anse bilio-pancréatique. Cet obstacle peut se constituer secondairement à partir d'une hernie interne. Il peut aussi exister dès la sortie du bloc opératoire du fait d'un vice de montage de l'anastomose jéjuno-iléale ou plus souvent d'une plicature de l'anse bilio-pancréatique, juste en amont de l'anastomose, survenue par exemple lors de la fermeture de la brèche mésentérique. (voir schéma 2)
Schéma 2 :By-pass gastrique - Cas de la patiente (obstacle au niveau de X )
Les sécrétions biliaires et pancréatiques qui ne peuvent plus s'écouler, s'accumulent dans l'anse bilio-pancréatique qui se distend ainsi que le duodénum, puis l'estomac exclu. Lorsque la distension est trop importante, la paroi digestive, fragilisée par la distension, se perfore entraînant une péritonite. Le plus souvent, la perforation siège sur l'estomac exclu ou le duodénum.
Chez la patiente, bien que le rapport d'autopsie communiqué, ne décrive pas les lésions observées, ces conclusions sont en tous points conformes, au schéma précédent.
Le transit œsogastrojéjunal de contrôle, réalisé le lendemain de l'intervention, montre des signes indirects de distension du duodénum et de l'estomac exclu.
L'évolution postopératoire est tout à fait caractéristique avec une première phase de distension progressive de l'anse biliopancréatique et de l'estomac exclu (les nausées, le hoquet à l'alimentation et les dorsalgies traduisent l'irritation phrénique par la distension de l'estomac exclu), suivie d'une perforation brutale de l'estomac avec péritonite dans la nuit du 22 au 23 septembre.
Le décès est la conséquence d'un choc septique lié à la péritonite (...)"
Sur l'indication opératoire et l'information préopératoire, l'expert estimait qu' : "(...) Elles étaient conformes aux règles de bonne pratique et aux recommandations de la HAS (...)"
Sur le déroulement de l'intervention, l'expert rappelait que : "(...) La complication survenue était liée à un obstacle mécanique au niveau de l'anastomose jéjuno-iléale, très probablement sous la forme d'une plicature créée par la fermeture de la brèche mésentérique qui est un geste techniquement difficile en raison de l'importance de la graisse viscérale chez le grand obèse. Cette plicature est un incident qui peut survenir même entre les mains d'un opérateur averti et qui peut passer inaperçue lors de la vérification du montage. Dans ce contexte, il ne paraît pas pertinent de retenir une maladresse (...)"
Sur la prise en charge de la complication, l'expert soulignait que : "(...) Les suites opératoires de la chirurgie bariatrique sont habituellement très simples, comme après les autres interventions de chirurgie laparoscopique. Chez la patiente, les suites opératoires n'ont pas eu la simplicité attendue...Or, il est bien connu que, même si elles sont rares, la chirurgie bariatrique expose à des complications potentiellement graves qui peuvent se manifester de façon très atypique. Il est, donc, recommandé de réaliser rapidement un scanner lorsque les suites opératoires n'ont pas la simplicité attendue. En l'espèce, laisser partir la patiente sans avoir cherché à expliquer la symptomatologie inhabituelle, n'était pas conforme aux règles de bonne pratique. Le scanner aurait montré une dilatation de l'anse biliopancréatique et de l'estomac exclu et conduit à une réintervention avant le stade de la péritonite avec de grandes chances d'éviter le décès (...)"
Sur la prise en charge ultérieure, l'expert s'étonnait que : " (...) Malgré les consignes qui lui avaient été données, la patiente n'ait pas contacté le chirurgien ou pris l'initiative de retourner à la clinique. Le 22 septembre, la patiente et son mari ont consulté leur médecin traitant. Si ce dernier ne pouvait faire le diagnostic de cette complication très rare, il aurait dû conseiller à la patiente de retourner à la clinique dans la mesure, où il n'avait pas d'explication aux symptômes présentés (...)"
Au total, l'expert proposait les conclusions suivantes : "(...) Le décès de la patiente était
- pour 50 % lié à un accident médical aléatoire, compte-tenu de l'extrême rareté de la complication survenue, de son caractère difficilement évitable et de ses conséquences anormalement graves au regard de l'état initial de la patiente et de l'évolution attendue;
- pour 50 % à des manquements relevés à l'encontre du chirurgien et du médecin traitant à hauteur respectivement de 30 % et 20 %. (...)"
Avis de la CCI (avril 2015)
Pour la CCI,"(...) Les complications dont avait été victime la patiente ont été prises en charge, de façon inadaptée par le chirurgien qui n'a pas demandé de scanner avant de laisser sortir la patiente, ce qui aurait permis d'éviter le décès.
La réparation des préjudices incombe au chirurgien (...)"








Quelle le mieux pour moi que je pèse 90 pour 163 de long avec apnée de sommeil et diabète type 2 cholestérol et hypertension c est quoi le mieux pour moi le paumassent gastronomique ou bien sleeve gastronomique