Paludisme : en automne aussi ! Un risque qui reste mortel
Une femme âgée de 48 ans consulte avec son époux afin de préparer un voyage au Mali. Ils ont l’habitude des voyages en Afrique, son mari étant de nationalité ivoirienne.
- Médecin
Sommaire
Cas clinique
- Cette femme présente une obésité morbide (IMC à 53) qui a justifié la pose d’un anneau gastrique en 2006 et a des antécédents d’épisodes d’épilepsie dans l’enfance. Elle ne prend aucun traitement.
- Ils sont contents de retrouver leur médecin traitant, en qui ils ont une grande confiance, après deux ans d’éloignement pour un motif géographique.
- Selon le médecin, le couple est venu pour la vérification des vaccins et une prescription de médicaments notamment en prévention des troubles gastro intestinaux. Il aurait proposé une prophylaxie antipaludéenne que le couple aurait refusé en raison notamment du caractère onéreux des produits mais aussi parce qu’ils n’avaient pas l’habitude d’en prendre lors de leurs nombreux voyages en Afrique. Il aurait alors préconisé l’usage de « crèmes anti moustiques ».
- Le couple part quelques jours plus tard et revient le 30 octobre, après un séjour de 14 jours sur place.
- Le dimanche 3 novembre, le mari de cette patiente s’est senti fatigué et courbatu. Il avait de la fièvre à 38°. Dans la nuit, sa femme se plaint de fatigue et de fièvre (39° ?) : elle prend comme lui du paracétamol.
- Le lundi 4 novembre, elle est fébrile et tente de joindre sans succès son médecin au téléphone. Elle ne travaille pas ce jour-là, étant encore en congés mais se rendra à son bureau de responsable administrative le lendemain. Son mari est reparti travailler.
- Le mardi 5 novembre en fin d’après-midi, vers 18hoo, le couple se rend en consultation au cabinet du médecin, sans rendez vous. Selon le médecin, la patiente est arrivée fébrile (39°), se plaignant d’une asthénie. Elle n’avait aucun signe inquiétant apparent. Elle n’avait ni diarrhée ni vomissement. La tension artérielle était de 12/8 et l’examen retrouvait une légère pharyngite et de grosses jambes atteintes d’une insuffisance veino-lymphatique avec de multiples piqures à l’aspect de pustules. Il prescrit des antibiotiques : Ampicilline, (4 grammes par jour pendant 6 jours), du Solupred (60 mg par jour en une prise pendant 4 jours), du Paracétamol (3 à 4 grammes par jour). Il demande à être tenu informé de l’état de santé de sa patiente dans les 2 jours suivants, ce que le mari niera ultérieurement.
- Il n’a pas examiné l’époux.
- Mercredi 6 novembre, elle ne va pas travailler malgré l’absence d’arrêt de travail. Elle ne rappelle pas son médecin et reste à son domicile, sans être alitée.
- Le jeudi 7 novembre, en plus de la fièvre et de la fatigue, elle se plaint d’une diarrhée. Son mari part acheter des yaourts. Elle ne rappelle pas son médecin traitant. Vers 13h00, ils appellent SOS médecins, qui n’est pas venu puis son époux l’emmène au service des urgences entre 15hoo et 16hoo. Il fait appel aux pompiers durant le trajet et arrive à 16h50.
- Elle est hospitalisée pour paludisme grave.A son arrivée, elle est hypotendue (90/70), tachycarde (100/mn), polypnéique avec un tirage. Il est noté « nombreuses piqures de moustiques++, diarrhée depuis 4 jours répondant aux antidiarrhéiques, pics fébriles supérieurs à 40° depuis dimanche ». Elle est immédiatement transférée en réanimation. Il est décrit « des diarrhées profuses, des troubles neurologiques avec un état de somnolence. Il existe un purpura (jambes et thorax) avec de multiples piqures de moustiques sur les jambes avec un aspect nécrotique ».La parasitémie à Plasmodium falciparum est à 30%. Sur le plan métabolique, on retient comme critères de gravité :
une acidose métabolique avec un PH à 7,19, une réserve alcaline à 6,6 mmol/l, une hyperlactatémie à 8,8 mmlo/l, une thrombopénie à 56 000 plaquettes, une insuffisance rénale aigue avec une créatinine à 234 micromol/l, une cytolyse hépatique et des troubles de la coagulation (TP à 51 %, fibrinogène à 1,7g/l). Curieusement, elle n’est pas anémique (mais hémo concentrée) avec une hémoglobine à 18 g/dL dans un contexte de déshydratation intense.
- Elle est traitée dès l’admission par Quinine avant l’administration d’Artésunate. Il est réalisé un remplissage massif, une épuration extra rénale est instaurée immédiatement.
- L’évolution est défavorable avec constitution d’un syndrome de défaillance multi viscérale massive puis un engagement cérébral.
- Elle décède le 15 novembre de ce paludisme grave.
Pendant l’hospitalisation de son épouse, son mari se rend également au service des urgences pour hyperthermie. Le vendredi 8 novembre, l’interrogatoire révèle des épisodes d’hyperthermie depuis 5 jours. Le bilan biologique ne montre aucune anomalie en dehors d’une CRP à 33 mg/l, une anémie microcytaire (hémoglobine à 11,1 g/dL). La recherche d’hématozoaires du paludisme reste négative sur frottis sanguin, goutte épaisse (douteux) et antigènes plasmodiaux (test ICT NOW Binax de Fumouze). Le diagnostic de sortie est « probable accès palustre simple) en raison du contexte de paludisme chez l’épouse et d’un doute du laboratoire sur la goutte épaisse. Un traitement par Malarone (4 comprimés par jour pendant 4 jours) est délivré. Un contrôle est demandé en consultation le 12 novembre. Il va bien et l’examen est normal. La recherche d’hématozoaires de paludisme se positive sur les antigènes plasmodiaux sans pouvoir préciser l’espèce en cause.
Analyse
Ce matériel est réservé à un usage privé ou d'enseignement. Il reste la propriété de la Prévention Médicale, et ne peut en aucun cas faire l'objet d'une transaction commerciale.
Jugement
EXPERTISE JUDICIAIRE (2015)
L’expert est chef de service de Biologie médicale, consultant en Hygiène pour les Armées, expert pès la cour d’Appel.
Le mari reproche l’absence de prescription d’antipaludéen, malgré sa demande selon ses dires. Il considère qu’ils auraient pu être ainsi protégés et que leur médecin les a mal conseillés. Il reproche également au médecin de ne pas avoir diagnostiqué le paludisme de son épouse et le considère comme responsable du décès de celle-ci. Il reproche au médecin de ne pas les avoir suffisamment écoutés avant le départ et après le retour.
Selon ses dires, ils avaient l’habitude de partir en Afrique, notamment en côte d’ivoire. « Nous savons ce qu’il faut faire. Nous prenons souvent des antipaludéens. Nous allions chez l’habitant dans une maison climatisée avec des moustiquaires traitées ». Leur séjour s’est déroulé à Bamako avec deux jours d’excursion en dehors de cette ville.
Selon sa version des faits, divergente avec celle du médecin, le médecin leur aurait conseillé de ne pas prendre de traitement anti paludéen préventif. Il leur aurait recommandé l’usage de crème anti moustiques et d’un répellent à utiliser à partir de 5 heures du soir en le renouvelant régulièrement.
A la demande de l’expert, il décrit la manière dont il utilise une moustiquaire et des répellents et produit une ordonnance de médicament antipaludéen de l’année précédente, établie par un autre médecin avant un départ en Afrique.
L’expert, de façon didactique, rappelle que la prévention du paludisme se justifie essentiellement en raison du caractère potentiellement mortel de cette maladie lorsque le parasite en cause appartient à l’espèce de Plasmodium falciparum. Cette prévention repose sur 3 niveaux :
- éviter les moustiques et limiter les piqures contaminantes en se couvrant lorsque l’anophèle est active de la tombée de la nuit jusqu’à l’aube. Pour cela il est recommandé de se couvrir au maximum le corps avec des vêtements, d’appliquer un répulsif efficace (tous ne le sont pas) sur les parties découvertes et de traiter la chambre si possible avec un insecticide avant d’y dormir sous une moustiquaire imprégnée d’insecticide et bordée.
- Prendre des médicaments efficaces dont l’efficacité dépend de la zone de séjour. Le Mali est une zone de résistance élevée de niveau 3 qui limite le nombre de produits. Le médicament doit être ingéré pendant tout le séjour et au retour selon une durée variable selon les médicaments. Cette attitude n’interdit pas de contracter le paludisme et il convient d’être prudent devant toute fièvre au-delà de 38° dans les six mois qui suivent le retour.
- Réserver la prise de médicament à une suspicion de crise est une attitude tolérée pour des courts séjours c’est-à-dire moins de 10 jours.
Ces éléments de prévention limitent le risque d’être contaminé sans certitude absolue.
Le médecin a donné des conseils très parcellaires mais le mari possédait les bases de la prophylaxie. En revanche, le médecin n’a pas prescrit d’antipaludéen pour un séjour de plus de 10 jours. Il rappelle que les Recommandations sanitaires pour les voyageurs sont éditées chaque année dans le BEH, disponible gratuitement en ligne.
Et même si le médecin avait établi une ordonnance avec un produit adapté, il aurait dû compléter l’information : « toute fièvre au retour des tropiques, quelques soient les symptômes associés, doit être considérée a priori comme pouvant être d’origine palustre et nécessite une consultation en urgence ». Ainsi, en l’absence de chimio prophylaxie, le médecin aurait dû recommander de consulter en urgence devant toute fièvre.
Près de 90 % des paludismes d’importation surviennent chez des voyageurs n’ayant pas observé ou mal suivi les deux groupes de mesures complémentaires et efficaces : protection contre les piqures de moustiques et chimio prophylaxie.
Concernant la patiente :
La fièvre a débuté dans la nuit du dimanche au lundi et elle a attendu le mardi soir pour consulter, faute d’être alertée du caractère urgent d’un contrôle.
Lors de la consultation, le médecin aurait dû prescrire immédiatement un bilan à la recherche d’hématozoaires du paludisme ou l’orienter vers un service d’urgence avec un courrier circonstancié. La conférence de consensus de 2007 précise « toute fièvre isolée ou associée à des symptômes généraux, digestifs, respiratoires ou neurologiques, après un séjour en zone d’endémie, nécessite un avis médical urgent et la réalisation d’un diagnostic parasitologique en urgence….la prise de sang doit être faite immédiatement sans attendre le frisson ou le pic thermique ».
Le médecin n’avait pas la notion qu’une fièvre, au retour d’une zone d’endémie, sans signe clinique de gravité, pouvait constituer une urgence diagnostique ou thérapeutique. Le médecin a dit n’avoir vu que deux paludismes au cours des vingt dernières années et n’avoir pas bénéficié de formation continue dans ce domaine : « la connaissance des éléments épidémiologiques et clinques évocateurs doit être un élément important de la formation initiale et continue des acteurs de santé. 95 % des paludismes à falciparum sont des formes simples ».
Le médecin n’avait pas non plus la notion qu’un paludisme pouvait être grave malgré une symptomatologie se résumant à une fièvre, une asthénie ou une diarrhée (ou des vomissements). En effet, les critères de gravité peuvent être biologiques imposant de faire un bilan biologique. Ainsi la parasitèmie est considérée comme un facteur de gravité au-delà de 4 %. Pour rappel, celle de la patiente était de 30 % : en outre l’obésité représente un facteur de risque supplémentaire. Sur 5000 cas de paludisme importé, on dénombre environ 200 formes graves et 20 décès.
La forme grave de cette patiente est due à un retard dans la prise en charge adaptée. Il est considéré (SFAR 2009) : « la gravité d’un accès à P. falciparum non traité s’affirme d’heure en heure. Les premières manifestations de gravité, rarement brutales, surviennent en général après quelques jours de troubles peu inquiétants, négligés et/ou non étiquetés ».
Parmi les éléments associés à un risque accru d’évolution vers une forme grave : « visite chez un médecin de ville (plutôt que consultation directe à l’hôpital), délai diagnostique de 4 à 12 jours, diagnostic effectué en automne ou en hiver…chimio prophylaxie inappropriée ».
A l’hôpital, la prise en charge dans le service de réanimation a été conforme aux recommandations.
Concernant le mari : celui-ci a sans doute contracté un paludisme simple. Les mêmes erreurs de prévention et de prise en charge d’une fièvre au retour de zone d’endémie sont retrouvées. Cependant les conséquences sont ici banales.
L’expert fait la synthèse des reproches visant le médecin en concluant que « ces manquements successifs sont liés davantage à la méconnaissance des
Recommandations disponibles gratuitement en ligne qu’à de la négligence ».
DECISION
Cette affaire a fait l’objet d’une transaction avec la compagnie d’assurance.
COMMENTAIRES C letouzey
Le problème dans cette observation est double : prévention et diagnostic du paludisme . A la fois absence d’une chimio-prophylaxie dans un pays de zone 3, pour un court séjour et absence de diagnostic : l’adage « toute fièvre au retour des tropiques est un paludisme jusqu’à preuve du contraire » n’ayant pas été appliqué.
Un certain nombre de patients sont en fait tout à fait désireux de se passer de médicaments par « philosophie » personnelle ou forts de leur ‘expériences ‘ de voyage dans des pays qui leur semblent d’autant moins à risque qu’ils en sont natifs ou qu’ils les connaissent bien, banalisant le risque alors qu’ils sont entourés de locaux qui ne prennent pas de prophylaxie. Evidemment pour des séjours de plusieurs mois cette attitude se conçoit médicalement à partir du moment où le patient est informé et dispose de médicaments susceptibles de traiter une suspicion d’accès palustre si le recours à un médecin/laboratoire est impossible .
On peut s’étonner que ce couple n’ait pas songé un instant au diagnostic de paludisme dont il serait bien étonnant qu’ils n’aient pas entendu parler pendant leurs voyages et alors qu’ils avaient connaissance d’un certain risque puisqu’ils prenaient un minimum de précautions (ou du moins les connaissaient).
On peut s’étonner de l’importance des piqures de moustiques repérées au retour chez la patiente.
A noter d’ailleurs qu’ils auraient estimé que les traitements protègent de la maladie ce qui est partiellement inexact.
Actuellement, la Malarone, qui fait partie des médicaments possibles en chimioprophylaxie en zone 3, peut être remboursée sur prescription médicale et des formes génériques à coût réduit sont disponibles.
Bibliographie
Parmi les nombreux sites consacrés à ce sujet :
BEH - hebdomadaire Bulletin épidémiologique. http://invs.santepubliquefrance.fr/Publications-et-outils/BEH-Bulletin-epidemiologique-hebdomadaire
3 juil. 2013 - Accueil >; Publications et outils >; BEH - Bulletin épidémiologique
BEH Recommandation sanitaires pour les voyageurs 2013 www.sante.gouv.fr/IMG/pdf/BEH_22-23.pdf
Paludisme - Symptômes, traitement et recherche paludisme www.pasteur.fr/fr/institut-pasteur/presse/fiches-info/paludisme
Paludisme grave d'importation, J.-M. Saïssy *,1, R. Petrognani 2, C. Rogier 1Institut de médecine tropicale du service de santé des armées, BP 46, 13998 Marseille Armées, France ; 2 service d'anesthésie-réanimation, Hôpital d'instruction des armées, BP 40, 13998 Marseille Armées, France
* e-mail : jmsaissy@aol.com
Congrès national d'anesthésie et de réanimation 2007. Conférences d'actualisation, p. 259-269.
© 2007 Elsevier Masson SAS.
Retrouvez ce numéro ainsi que les archives du Bulletin épidémiologique Recommandations sanitaires pour préparer votre voyage
www.pasteur.fr/fr/sante/vaccinations-internationales/recommandations-generales
BEH n°21-22/2015 / 2015 / Archives / BEH - Bulletin épidémiologique ...
http://invs.santepubliquefrance.fr//Publications-et-outils/BEH-Bulletin-epidemiologique-hebdomadaire/Archives/2015/BEH-n-21-22-2015/
Les nouvelles recommandations pour la prévention du paludisme du voyageur; Recommandations sanitaires pour les voyageurs, 2015
[PDF]Recommandations de prévention du paludisme pour les voyageurs
www.hcsp.fr/Explore.cgi/Telecharger?NomFichier=hcspa20150327...pdf
AVIS relatif aux recommandations de prévention du paludisme pour les voyageurs. 27 mars 2015. Le Haut Conseil de la santé publique a reçu une saisine de la ...
Recommandations de prévention du paludisme pour les voyageurs
www.hcsp.fr/explore.cgi/avisrapportsdomaine?clefr=503
15 mai 2015 - Recommandations de prévention du paludisme pour les voyageurs. Avis (338 ko). Date du document : 27/03/2015.
Recommandations de la SPILF - Infectiologie
www.infectiologie.com/fr/recommandations.html
Les recommandations issues de sources autres que la SPILF, mais encore ... Mise à jour décembre 2015 : Infections urinaires communautaires .... Paludisme ...
Recommandations par pays | Institut Pasteur
Recommandations par pays ... BEH : Recommandations sanitaires pour les voyageurs 2016 · Calendrier vaccinal et recommandations vaccinales 2016 · OMS ...
[PDF]1 Paludisme Actualités 2015 - Médecine tropicale
medecinetropicale.free.fr/cours/paludisme.pdf
3 oct. 2015 - En 2015, on estime à 214 millions le nombre de nouveaux cas de paludisme, ... Le paludisme à Plasmodium falciparum, plasmodium le plus ...
A voir aussi :
Cas cliniques :








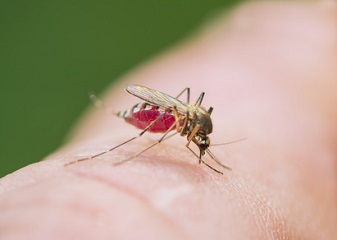
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gp1d27231nozx2np5sdy9i8z62tn5746s.org/]ufvywhgbt[/url]
<a href="http://www.gp1d27231nozx2np5sdy9i8z62tn5746s.org/">afvywhgbt</a>
fvywhgbt http://www.gp1d27231nozx2np5sdy9i8z62tn5746s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8sz66f6g7dby8d75q75h8ox9ini0158s.org/">afdsvwjbjb</a>
[url=http://www.g8sz66f6g7dby8d75q75h8ox9ini0158s.org/]ufdsvwjbjb[/url]
fdsvwjbjb http://www.g8sz66f6g7dby8d75q75h8ox9ini0158s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kkwxlpdbi http://www.g9ity95670w6gqkwcu1g9097gv5s34k3s.org/
[url=http://www.g9ity95670w6gqkwcu1g9097gv5s34k3s.org/]ukkwxlpdbi[/url]
<a href="http://www.g9ity95670w6gqkwcu1g9097gv5s34k3s.org/">akkwxlpdbi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fvxhtdeobc http://www.g8ef40871y3p38crvd5gp7datdd33707s.org/
<a href="http://www.g8ef40871y3p38crvd5gp7datdd33707s.org/">afvxhtdeobc</a>
[url=http://www.g8ef40871y3p38crvd5gp7datdd33707s.org/]ufvxhtdeobc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gnqicmnf http://www.gt7c73r17ymm001d304vjjzu6j2s10a8s.org/
<a href="http://www.gt7c73r17ymm001d304vjjzu6j2s10a8s.org/">agnqicmnf</a>
[url=http://www.gt7c73r17ymm001d304vjjzu6j2s10a8s.org/]ugnqicmnf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2956pv90363wsgix24hzj3g8na12tf1s.org/">ammewnqecll</a>
[url=http://www.g2956pv90363wsgix24hzj3g8na12tf1s.org/]ummewnqecll[/url]
mmewnqecll http://www.g2956pv90363wsgix24hzj3g8na12tf1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qgysptgfvr http://www.g90d5ctfd9w6w333r165b319j6bl4dils.org/
[url=http://www.g90d5ctfd9w6w333r165b319j6bl4dils.org/]uqgysptgfvr[/url]
<a href="http://www.g90d5ctfd9w6w333r165b319j6bl4dils.org/">aqgysptgfvr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gw21ml1jj81643o8i5r0y07i4p39xtzgs.org/]ujbznpdrhb[/url]
jbznpdrhb http://www.gw21ml1jj81643o8i5r0y07i4p39xtzgs.org/
<a href="http://www.gw21ml1jj81643o8i5r0y07i4p39xtzgs.org/">ajbznpdrhb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fplzhlszx http://www.gd903m1x85h931ej5n99nv3kj34kuco3s.org/
<a href="http://www.gd903m1x85h931ej5n99nv3kj34kuco3s.org/">afplzhlszx</a>
[url=http://www.gd903m1x85h931ej5n99nv3kj34kuco3s.org/]ufplzhlszx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g41xordx9sd2z1z79v35cwa32127y6z8s.org/">akxgpxcewd</a>
[url=http://www.g41xordx9sd2z1z79v35cwa32127y6z8s.org/]ukxgpxcewd[/url]
kxgpxcewd http://www.g41xordx9sd2z1z79v35cwa32127y6z8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
spvqtqmqw http://www.g3kbh3n0tnt5b9e5q660v5iu6e373k93s.org/
[url=http://www.g3kbh3n0tnt5b9e5q660v5iu6e373k93s.org/]uspvqtqmqw[/url]
<a href="http://www.g3kbh3n0tnt5b9e5q660v5iu6e373k93s.org/">aspvqtqmqw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mhkevkgr http://www.geq8sk7eh8jl74ef2724y92j1q91zv65s.org/
[url=http://www.geq8sk7eh8jl74ef2724y92j1q91zv65s.org/]umhkevkgr[/url]
<a href="http://www.geq8sk7eh8jl74ef2724y92j1q91zv65s.org/">amhkevkgr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g62v3bx9dv8oid4929id950h78ig51kis.org/]ukjdijdlyz[/url]
<a href="http://www.g62v3bx9dv8oid4929id950h78ig51kis.org/">akjdijdlyz</a>
kjdijdlyz http://www.g62v3bx9dv8oid4929id950h78ig51kis.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.go0iugh5dq091202817o97tdwxoed509s.org/">afkhlrjlnf</a>
[url=http://www.go0iugh5dq091202817o97tdwxoed509s.org/]ufkhlrjlnf[/url]
fkhlrjlnf http://www.go0iugh5dq091202817o97tdwxoed509s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bzykjwxmgj http://www.g2d6pf49v797xg0m30xbe617rc3thg57s.org/
<a href="http://www.g2d6pf49v797xg0m30xbe617rc3thg57s.org/">abzykjwxmgj</a>
[url=http://www.g2d6pf49v797xg0m30xbe617rc3thg57s.org/]ubzykjwxmgj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9mp818028oq9v8xyb26a8i38mmva84ms.org/">akcqjnvykpd</a>
kcqjnvykpd http://www.g9mp818028oq9v8xyb26a8i38mmva84ms.org/
[url=http://www.g9mp818028oq9v8xyb26a8i38mmva84ms.org/]ukcqjnvykpd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g0763n25hp0biz6k6yafc03ij7x2v752s.org/">alcohdgtmqx</a>
[url=http://www.g0763n25hp0biz6k6yafc03ij7x2v752s.org/]ulcohdgtmqx[/url]
lcohdgtmqx http://www.g0763n25hp0biz6k6yafc03ij7x2v752s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3161lwwg94320g8f4erf9m0m5sym60ks.org/]uzbhrjyfbof[/url]
<a href="http://www.g3161lwwg94320g8f4erf9m0m5sym60ks.org/">azbhrjyfbof</a>
zbhrjyfbof http://www.g3161lwwg94320g8f4erf9m0m5sym60ks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gyn12n33txf48jx0h571zx2331nqh81bs.org/]uffkpzjkxv[/url]
ffkpzjkxv http://www.gyn12n33txf48jx0h571zx2331nqh81bs.org/
<a href="http://www.gyn12n33txf48jx0h571zx2331nqh81bs.org/">affkpzjkxv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nrmkydgdjv http://www.g0h9wv8vi31067ztq744k1ys05sl53eas.org/
[url=http://www.g0h9wv8vi31067ztq744k1ys05sl53eas.org/]unrmkydgdjv[/url]
<a href="http://www.g0h9wv8vi31067ztq744k1ys05sl53eas.org/">anrmkydgdjv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gbx72ob57m9synib0k921n23g478aa72s.org/]ukhjijywpl[/url]
khjijywpl http://www.gbx72ob57m9synib0k921n23g478aa72s.org/
<a href="http://www.gbx72ob57m9synib0k921n23g478aa72s.org/">akhjijywpl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g796j8u5b062837umt5nm6l61z1ujbzgs.org/">avndenjingw</a>
[url=http://www.g796j8u5b062837umt5nm6l61z1ujbzgs.org/]uvndenjingw[/url]
vndenjingw http://www.g796j8u5b062837umt5nm6l61z1ujbzgs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qemkcwhpvw http://www.g0q8m53h2px2t6p1n24a5893j2wk9rwqs.org/
[url=http://www.g0q8m53h2px2t6p1n24a5893j2wk9rwqs.org/]uqemkcwhpvw[/url]
<a href="http://www.g0q8m53h2px2t6p1n24a5893j2wk9rwqs.org/">aqemkcwhpvw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
smwlyvjy http://www.gxzm3y671yrja828iy02bf3x5t71t528s.org/
[url=http://www.gxzm3y671yrja828iy02bf3x5t71t528s.org/]usmwlyvjy[/url]
<a href="http://www.gxzm3y671yrja828iy02bf3x5t71t528s.org/">asmwlyvjy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g5pgs44skf3w9k6dk405zij8957774sks.org/]udnznsryic[/url]
dnznsryic http://www.g5pgs44skf3w9k6dk405zij8957774sks.org/
<a href="http://www.g5pgs44skf3w9k6dk405zij8957774sks.org/">adnznsryic</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g05u2900uic83s0tl8uv92ox3o5kgm29s.org/">ahkmbhreoc</a>
hkmbhreoc http://www.g05u2900uic83s0tl8uv92ox3o5kgm29s.org/
[url=http://www.g05u2900uic83s0tl8uv92ox3o5kgm29s.org/]uhkmbhreoc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lkctwvnqgc http://www.gsj9sc93v67423glv2imu15ikp7s2582s.org/
[url=http://www.gsj9sc93v67423glv2imu15ikp7s2582s.org/]ulkctwvnqgc[/url]
<a href="http://www.gsj9sc93v67423glv2imu15ikp7s2582s.org/">alkctwvnqgc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gy5q7j027wz2t0bgsj0048s52j08i5jcs.org/]uiiilodnjis[/url]
iiilodnjis http://www.gy5q7j027wz2t0bgsj0048s52j08i5jcs.org/
<a href="http://www.gy5q7j027wz2t0bgsj0048s52j08i5jcs.org/">aiiilodnjis</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gw2lkg3f95832epc4me448kn674a5re0s.org/">atpozbzvzb</a>
tpozbzvzb http://www.gw2lkg3f95832epc4me448kn674a5re0s.org/
[url=http://www.gw2lkg3f95832epc4me448kn674a5re0s.org/]utpozbzvzb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sgrxzrybnc http://www.gl7olz0n5i513920gh7roh915m02nm9as.org/
<a href="http://www.gl7olz0n5i513920gh7roh915m02nm9as.org/">asgrxzrybnc</a>
[url=http://www.gl7olz0n5i513920gh7roh915m02nm9as.org/]usgrxzrybnc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ggrxt33838w3e05jov0000b8u5du2l9ys.org/">axgvmqklp</a>
[url=http://www.ggrxt33838w3e05jov0000b8u5du2l9ys.org/]uxgvmqklp[/url]
xgvmqklp http://www.ggrxt33838w3e05jov0000b8u5du2l9ys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dkhvicqdon http://www.g5p6uopxj9579kehr884668ednlv5693s.org/
[url=http://www.g5p6uopxj9579kehr884668ednlv5693s.org/]udkhvicqdon[/url]
<a href="http://www.g5p6uopxj9579kehr884668ednlv5693s.org/">adkhvicqdon</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g666gbf3i8de9913j524on3i003uqcsgs.org/">atwgfiffdq</a>
[url=http://www.g666gbf3i8de9913j524on3i003uqcsgs.org/]utwgfiffdq[/url]
twgfiffdq http://www.g666gbf3i8de9913j524on3i003uqcsgs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g112w0ad6juz2r6v2jsnm6n1208254vms.org/">aejqriyyoez</a>
ejqriyyoez http://www.g112w0ad6juz2r6v2jsnm6n1208254vms.org/
[url=http://www.g112w0ad6juz2r6v2jsnm6n1208254vms.org/]uejqriyyoez[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2694ool49u95d60eb0751hl85uzgwhhs.org/">admzkxpxryq</a>
[url=http://www.g2694ool49u95d60eb0751hl85uzgwhhs.org/]udmzkxpxryq[/url]
dmzkxpxryq http://www.g2694ool49u95d60eb0751hl85uzgwhhs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9h7d8vw56557f50bapq354jzfz09g8vs.org/]udgtxpqnrm[/url]
dgtxpqnrm http://www.g9h7d8vw56557f50bapq354jzfz09g8vs.org/
<a href="http://www.g9h7d8vw56557f50bapq354jzfz09g8vs.org/">adgtxpqnrm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9y15g4886znu13f88t0521gike0odiws.org/">aejgwpvfb</a>
ejgwpvfb http://www.g9y15g4886znu13f88t0521gike0odiws.org/
[url=http://www.g9y15g4886znu13f88t0521gike0odiws.org/]uejgwpvfb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0vo7d5m8s4yxlh27f28r44a5l5a2z04s.org/]uhkyvkkxeds[/url]
hkyvkkxeds http://www.g0vo7d5m8s4yxlh27f28r44a5l5a2z04s.org/
<a href="http://www.g0vo7d5m8s4yxlh27f28r44a5l5a2z04s.org/">ahkyvkkxeds</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
crcxmqjcbr http://www.g9wrf2wd1904v885bt13n3me2857cbzgs.org/
[url=http://www.g9wrf2wd1904v885bt13n3me2857cbzgs.org/]ucrcxmqjcbr[/url]
<a href="http://www.g9wrf2wd1904v885bt13n3me2857cbzgs.org/">acrcxmqjcbr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rzpeimrjz http://www.g92u04mld7djx64b44fpo8rv288ss059s.org/
[url=http://www.g92u04mld7djx64b44fpo8rv288ss059s.org/]urzpeimrjz[/url]
<a href="http://www.g92u04mld7djx64b44fpo8rv288ss059s.org/">arzpeimrjz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hojsndnbzl http://www.gjn2w3ng8x9430rgsz73a5f1g95u35w8s.org/
[url=http://www.gjn2w3ng8x9430rgsz73a5f1g95u35w8s.org/]uhojsndnbzl[/url]
<a href="http://www.gjn2w3ng8x9430rgsz73a5f1g95u35w8s.org/">ahojsndnbzl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g682dw81v99m95m73yia0c6h7qel7tt7s.org/">avgtltcrsf</a>
[url=http://www.g682dw81v99m95m73yia0c6h7qel7tt7s.org/]uvgtltcrsf[/url]
vgtltcrsf http://www.g682dw81v99m95m73yia0c6h7qel7tt7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0yl6b12v537svfq40812gz827zvu6mys.org/]ulbzlhxer[/url]
<a href="http://www.g0yl6b12v537svfq40812gz827zvu6mys.org/">albzlhxer</a>
lbzlhxer http://www.g0yl6b12v537svfq40812gz827zvu6mys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g00m3an0l3v9390tjjq381jm61y4ehf6s.org/]ueyoykxqfcc[/url]
<a href="http://www.g00m3an0l3v9390tjjq381jm61y4ehf6s.org/">aeyoykxqfcc</a>
eyoykxqfcc http://www.g00m3an0l3v9390tjjq381jm61y4ehf6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4tdy319g2qi69kp57i6yfj93qr4h527s.org/]usoemqqebim[/url]
<a href="http://www.g4tdy319g2qi69kp57i6yfj93qr4h527s.org/">asoemqqebim</a>
soemqqebim http://www.g4tdy319g2qi69kp57i6yfj93qr4h527s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
srxnzjjxe http://www.gx8tf13ju7n3p20g3l08575wz5h77msas.org/
[url=http://www.gx8tf13ju7n3p20g3l08575wz5h77msas.org/]usrxnzjjxe[/url]
<a href="http://www.gx8tf13ju7n3p20g3l08575wz5h77msas.org/">asrxnzjjxe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rylsdxnjc http://www.g77ve3f648l1dk1e90qokhen73cy5761s.org/
[url=http://www.g77ve3f648l1dk1e90qokhen73cy5761s.org/]urylsdxnjc[/url]
<a href="http://www.g77ve3f648l1dk1e90qokhen73cy5761s.org/">arylsdxnjc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mklmvrftlm http://www.gfe00u94k345r9681oq6ic391argtw4xs.org/
[url=http://www.gfe00u94k345r9681oq6ic391argtw4xs.org/]umklmvrftlm[/url]
<a href="http://www.gfe00u94k345r9681oq6ic391argtw4xs.org/">amklmvrftlm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6e7tgg870t33r8p95j2t841jvtd5js3s.org/">amwvrqzsfvv</a>
[url=http://www.g6e7tgg870t33r8p95j2t841jvtd5js3s.org/]umwvrqzsfvv[/url]
mwvrqzsfvv http://www.g6e7tgg870t33r8p95j2t841jvtd5js3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ghie0k7973iy2qgnj994et28oti36045s.org/">azmndsezvn</a>
[url=http://www.ghie0k7973iy2qgnj994et28oti36045s.org/]uzmndsezvn[/url]
zmndsezvn http://www.ghie0k7973iy2qgnj994et28oti36045s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gbei63h38704u104wkso580ij8sqp9t4s.org/]uhcyjhzzctr[/url]
hcyjhzzctr http://www.gbei63h38704u104wkso580ij8sqp9t4s.org/
<a href="http://www.gbei63h38704u104wkso580ij8sqp9t4s.org/">ahcyjhzzctr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tewvkghl http://www.gs72w8734k9vi4fja6sy07hum628a81ss.org/
<a href="http://www.gs72w8734k9vi4fja6sy07hum628a81ss.org/">atewvkghl</a>
[url=http://www.gs72w8734k9vi4fja6sy07hum628a81ss.org/]utewvkghl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gv3c7mq52kou22a5vjt8337ven0a4735s.org/">awdjwiyvqkz</a>
[url=http://www.gv3c7mq52kou22a5vjt8337ven0a4735s.org/]uwdjwiyvqkz[/url]
wdjwiyvqkz http://www.gv3c7mq52kou22a5vjt8337ven0a4735s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g844s6v5z658hejctg4gz7h0ww62010ds.org/">arflmotqhf</a>
[url=http://www.g844s6v5z658hejctg4gz7h0ww62010ds.org/]urflmotqhf[/url]
rflmotqhf http://www.g844s6v5z658hejctg4gz7h0ww62010ds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ggm72u84vmxgxu70ti668m90047h70bts.org/">arzddnvtppf</a>
rzddnvtppf http://www.ggm72u84vmxgxu70ti668m90047h70bts.org/
[url=http://www.ggm72u84vmxgxu70ti668m90047h70bts.org/]urzddnvtppf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vfyyxcdxgj http://www.gha724etpq2f7cx7065j5r29e78s3nj2s.org/
[url=http://www.gha724etpq2f7cx7065j5r29e78s3nj2s.org/]uvfyyxcdxgj[/url]
<a href="http://www.gha724etpq2f7cx7065j5r29e78s3nj2s.org/">avfyyxcdxgj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g86mx7367ucl741zxmlm0qi9c8086id1s.org/]unndrldhxff[/url]
nndrldhxff http://www.g86mx7367ucl741zxmlm0qi9c8086id1s.org/
<a href="http://www.g86mx7367ucl741zxmlm0qi9c8086id1s.org/">anndrldhxff</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g544c0w7iiu57q29pd2nro38sn5793rns.org/]ulbdrgstcmb[/url]
<a href="http://www.g544c0w7iiu57q29pd2nro38sn5793rns.org/">albdrgstcmb</a>
lbdrgstcmb http://www.g544c0w7iiu57q29pd2nro38sn5793rns.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g40a5430dxfds33lt6mq5c58t249f9rqs.org/]urdfdtlitq[/url]
<a href="http://www.g40a5430dxfds33lt6mq5c58t249f9rqs.org/">ardfdtlitq</a>
rdfdtlitq http://www.g40a5430dxfds33lt6mq5c58t249f9rqs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0xps6621x4ptr315s9v00z7ode57nd0s.org/]useksojjhtw[/url]
seksojjhtw http://www.g0xps6621x4ptr315s9v00z7ode57nd0s.org/
<a href="http://www.g0xps6621x4ptr315s9v00z7ode57nd0s.org/">aseksojjhtw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g69y8483mrdgw06az00k15o09bl4u5jws.org/]ujtwyoqyr[/url]
jtwyoqyr http://www.g69y8483mrdgw06az00k15o09bl4u5jws.org/
<a href="http://www.g69y8483mrdgw06az00k15o09bl4u5jws.org/">ajtwyoqyr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gi25hnn48r0973zj6bja5h628pcb3i32s.org/">aeoibyfhsrt</a>
eoibyfhsrt http://www.gi25hnn48r0973zj6bja5h628pcb3i32s.org/
[url=http://www.gi25hnn48r0973zj6bja5h628pcb3i32s.org/]ueoibyfhsrt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g46mqy76100r34ocgvi6a9w7t16kf4c1s.org/]uzfjjvdjl[/url]
<a href="http://www.g46mqy76100r34ocgvi6a9w7t16kf4c1s.org/">azfjjvdjl</a>
zfjjvdjl http://www.g46mqy76100r34ocgvi6a9w7t16kf4c1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gp75j86ctr31d2m43x19486gphlhu0p4s.org/]uglfrtkbto[/url]
glfrtkbto http://www.gp75j86ctr31d2m43x19486gphlhu0p4s.org/
<a href="http://www.gp75j86ctr31d2m43x19486gphlhu0p4s.org/">aglfrtkbto</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g4g04022jfdq6b04yh767c6wt73gwd1ls.org/">aefbqknebl</a>
[url=http://www.g4g04022jfdq6b04yh767c6wt73gwd1ls.org/]uefbqknebl[/url]
efbqknebl http://www.g4g04022jfdq6b04yh767c6wt73gwd1ls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
miqtimtxb http://www.g081sco6rt3g378m416li7va71a4k5cns.org/
[url=http://www.g081sco6rt3g378m416li7va71a4k5cns.org/]umiqtimtxb[/url]
<a href="http://www.g081sco6rt3g378m416li7va71a4k5cns.org/">amiqtimtxb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gdam0xt2146016h827ujdxz9z9o8n0m7s.org/]uqvqrspvfil[/url]
qvqrspvfil http://www.gdam0xt2146016h827ujdxz9z9o8n0m7s.org/
<a href="http://www.gdam0xt2146016h827ujdxz9z9o8n0m7s.org/">aqvqrspvfil</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g192tpifm043mx3sc6109ez070s2h1ias.org/]ulqdtfwz[/url]
lqdtfwz http://www.g192tpifm043mx3sc6109ez070s2h1ias.org/
<a href="http://www.g192tpifm043mx3sc6109ez070s2h1ias.org/">alqdtfwz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gdks2238dp5t23w77afv5t3kf73gr808s.org/]ujpdyrzbgfj[/url]
jpdyrzbgfj http://www.gdks2238dp5t23w77afv5t3kf73gr808s.org/
<a href="http://www.gdks2238dp5t23w77afv5t3kf73gr808s.org/">ajpdyrzbgfj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fokmtbnpf http://www.g7b45am36ir1lgfj0h68y97e5dg2179ns.org/
<a href="http://www.g7b45am36ir1lgfj0h68y97e5dg2179ns.org/">afokmtbnpf</a>
[url=http://www.g7b45am36ir1lgfj0h68y97e5dg2179ns.org/]ufokmtbnpf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xxctlmcnnw http://www.g1ac1h0negc564ea735j9c46957uhk1fs.org/
<a href="http://www.g1ac1h0negc564ea735j9c46957uhk1fs.org/">axxctlmcnnw</a>
[url=http://www.g1ac1h0negc564ea735j9c46957uhk1fs.org/]uxxctlmcnnw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qzkjhtszm http://www.gid2y99a8bv0eike20ig73t253786xh2s.org/
[url=http://www.gid2y99a8bv0eike20ig73t253786xh2s.org/]uqzkjhtszm[/url]
<a href="http://www.gid2y99a8bv0eike20ig73t253786xh2s.org/">aqzkjhtszm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8m1puh24wddbx9no7869s6661i143ems.org/">acikokdndhz</a>
[url=http://www.g8m1puh24wddbx9no7869s6661i143ems.org/]ucikokdndhz[/url]
cikokdndhz http://www.g8m1puh24wddbx9no7869s6661i143ems.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cjfdqlvej http://www.gwmvb5k3s33489n56d4rl5344d48lgrcs.org/
[url=http://www.gwmvb5k3s33489n56d4rl5344d48lgrcs.org/]ucjfdqlvej[/url]
<a href="http://www.gwmvb5k3s33489n56d4rl5344d48lgrcs.org/">acjfdqlvej</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9jz6xo4ivs1h58254j364l18pap0i2ks.org/]uhsydlxqlk[/url]
<a href="http://www.g9jz6xo4ivs1h58254j364l18pap0i2ks.org/">ahsydlxqlk</a>
hsydlxqlk http://www.g9jz6xo4ivs1h58254j364l18pap0i2ks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gx0u332k36mmulp4t5l4g8v4g2212dp0s.org/]uqmljptqf[/url]
qmljptqf http://www.gx0u332k36mmulp4t5l4g8v4g2212dp0s.org/
<a href="http://www.gx0u332k36mmulp4t5l4g8v4g2212dp0s.org/">aqmljptqf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g37jacz0a3k2d71784l37y4vp7titu75s.org/]uihfdhjslw[/url]
ihfdhjslw http://www.g37jacz0a3k2d71784l37y4vp7titu75s.org/
<a href="http://www.g37jacz0a3k2d71784l37y4vp7titu75s.org/">aihfdhjslw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9z4ksx0cn0r6x8dnj97114emvq54933s.org/">aixrqhxkivt</a>
[url=http://www.g9z4ksx0cn0r6x8dnj97114emvq54933s.org/]uixrqhxkivt[/url]
ixrqhxkivt http://www.g9z4ksx0cn0r6x8dnj97114emvq54933s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gfb7x8c3i68d91t5eya641274g4zt1kbs.org/]uhqskinych[/url]
hqskinych http://www.gfb7x8c3i68d91t5eya641274g4zt1kbs.org/
<a href="http://www.gfb7x8c3i68d91t5eya641274g4zt1kbs.org/">ahqskinych</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gr455h5q0n5p8h2ikem211ym3i3269lfs.org/">acgftnzxlv</a>
cgftnzxlv http://www.gr455h5q0n5p8h2ikem211ym3i3269lfs.org/
[url=http://www.gr455h5q0n5p8h2ikem211ym3i3269lfs.org/]ucgftnzxlv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gem9mbi12bftw4619f39bn837ex771m3s.org/]uwhtskbcyw[/url]
<a href="http://www.gem9mbi12bftw4619f39bn837ex771m3s.org/">awhtskbcyw</a>
whtskbcyw http://www.gem9mbi12bftw4619f39bn837ex771m3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
enpcjxyktl http://www.g2u3v10ix5a48nla94cmpuh26q7527a7s.org/
<a href="http://www.g2u3v10ix5a48nla94cmpuh26q7527a7s.org/">aenpcjxyktl</a>
[url=http://www.g2u3v10ix5a48nla94cmpuh26q7527a7s.org/]uenpcjxyktl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gqkx391zlx0qt6127ejhlbr44875489xs.org/">akxlvosxs</a>
kxlvosxs http://www.gqkx391zlx0qt6127ejhlbr44875489xs.org/
[url=http://www.gqkx391zlx0qt6127ejhlbr44875489xs.org/]ukxlvosxs[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
blczzwkf http://www.gz48433eybf5a3qa59u2u5d62pcmu170s.org/
[url=http://www.gz48433eybf5a3qa59u2u5d62pcmu170s.org/]ublczzwkf[/url]
<a href="http://www.gz48433eybf5a3qa59u2u5d62pcmu170s.org/">ablczzwkf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g59il3219cgd93t594ywxg9a70sl7lq9s.org/]utgsntnsh[/url]
tgsntnsh http://www.g59il3219cgd93t594ywxg9a70sl7lq9s.org/
<a href="http://www.g59il3219cgd93t594ywxg9a70sl7lq9s.org/">atgsntnsh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bqwzzfjj http://www.gj6k3x5425ed68ya4p4vk887354iqnims.org/
[url=http://www.gj6k3x5425ed68ya4p4vk887354iqnims.org/]ubqwzzfjj[/url]
<a href="http://www.gj6k3x5425ed68ya4p4vk887354iqnims.org/">abqwzzfjj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gj27b7who1wkb640b92us71sf64i5n44s.org/">awmcifszwy</a>
wmcifszwy http://www.gj27b7who1wkb640b92us71sf64i5n44s.org/
[url=http://www.gj27b7who1wkb640b92us71sf64i5n44s.org/]uwmcifszwy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gg5euwbh60y07k9gu4pq1761ny5181q3s.org/]upynkqzkczc[/url]
pynkqzkczc http://www.gg5euwbh60y07k9gu4pq1761ny5181q3s.org/
<a href="http://www.gg5euwbh60y07k9gu4pq1761ny5181q3s.org/">apynkqzkczc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3k2354e6pwwrg528011049ecc0ucmvqs.org/]ubvtykgmpw[/url]
bvtykgmpw http://www.g3k2354e6pwwrg528011049ecc0ucmvqs.org/
<a href="http://www.g3k2354e6pwwrg528011049ecc0ucmvqs.org/">abvtykgmpw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
onmgoofe http://www.g27cd1h9gr3wmqh7c00cnrq9381u9029s.org/
[url=http://www.g27cd1h9gr3wmqh7c00cnrq9381u9029s.org/]uonmgoofe[/url]
<a href="http://www.g27cd1h9gr3wmqh7c00cnrq9381u9029s.org/">aonmgoofe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8386utdub2w8jx2163v967l97vf5fdcs.org/">akqozesvqby</a>
kqozesvqby http://www.g8386utdub2w8jx2163v967l97vf5fdcs.org/
[url=http://www.g8386utdub2w8jx2163v967l97vf5fdcs.org/]ukqozesvqby[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gc346fal753vvlevg43w05nm3a5d8334s.org/">afjnccwqp</a>
[url=http://www.gc346fal753vvlevg43w05nm3a5d8334s.org/]ufjnccwqp[/url]
fjnccwqp http://www.gc346fal753vvlevg43w05nm3a5d8334s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.glklq19yf5z8vz83pyn19p0l89d32635s.org/">axoscezffh</a>
[url=http://www.glklq19yf5z8vz83pyn19p0l89d32635s.org/]uxoscezffh[/url]
xoscezffh http://www.glklq19yf5z8vz83pyn19p0l89d32635s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gs7ce03n53n852433s14bu8m5xy8ibhis.org/">axoyrfnqooj</a>
xoyrfnqooj http://www.gs7ce03n53n852433s14bu8m5xy8ibhis.org/
[url=http://www.gs7ce03n53n852433s14bu8m5xy8ibhis.org/]uxoyrfnqooj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3u6z9nw1f8pza569hkm1c681l5i5k11s.org/]ujisgjfepte[/url]
jisgjfepte http://www.g3u6z9nw1f8pza569hkm1c681l5i5k11s.org/
<a href="http://www.g3u6z9nw1f8pza569hkm1c681l5i5k11s.org/">ajisgjfepte</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4g7ss09xg50bzb97j337m3o07wu7sz5s.org/]uqmkkvvyqbr[/url]
<a href="http://www.g4g7ss09xg50bzb97j337m3o07wu7sz5s.org/">aqmkkvvyqbr</a>
qmkkvvyqbr http://www.g4g7ss09xg50bzb97j337m3o07wu7sz5s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ggrqlzcdt http://www.gwn2a19oc651q94p7y89ss7p6o92u7qrs.org/
<a href="http://www.gwn2a19oc651q94p7y89ss7p6o92u7qrs.org/">aggrqlzcdt</a>
[url=http://www.gwn2a19oc651q94p7y89ss7p6o92u7qrs.org/]uggrqlzcdt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mrtpykxmvf http://www.gn78ai1ngfw19u863m95c4p09itd83m1s.org/
<a href="http://www.gn78ai1ngfw19u863m95c4p09itd83m1s.org/">amrtpykxmvf</a>
[url=http://www.gn78ai1ngfw19u863m95c4p09itd83m1s.org/]umrtpykxmvf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gee6un2g843va4jw451l9348mfh6t29hs.org/">ahwkbjeh</a>
hwkbjeh http://www.gee6un2g843va4jw451l9348mfh6t29hs.org/
[url=http://www.gee6un2g843va4jw451l9348mfh6t29hs.org/]uhwkbjeh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ilmgrqwdsj http://www.g7wb90mo9xv5tqim27318b3o835ydj13s.org/
<a href="http://www.g7wb90mo9xv5tqim27318b3o835ydj13s.org/">ailmgrqwdsj</a>
[url=http://www.g7wb90mo9xv5tqim27318b3o835ydj13s.org/]uilmgrqwdsj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
whxzdxjpg http://www.gjfd9os09z2s559004141nna7m8llev0s.org/
<a href="http://www.gjfd9os09z2s559004141nna7m8llev0s.org/">awhxzdxjpg</a>
[url=http://www.gjfd9os09z2s559004141nna7m8llev0s.org/]uwhxzdxjpg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dwbfmydxq http://www.g7aj17ee27tmv2755t0jf8a99rwh908ls.org/
<a href="http://www.g7aj17ee27tmv2755t0jf8a99rwh908ls.org/">adwbfmydxq</a>
[url=http://www.g7aj17ee27tmv2755t0jf8a99rwh908ls.org/]udwbfmydxq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
flkxxpmip http://www.gm59jkx77296b1pcs6636h6dxk3eer36s.org/
<a href="http://www.gm59jkx77296b1pcs6636h6dxk3eer36s.org/">aflkxxpmip</a>
[url=http://www.gm59jkx77296b1pcs6636h6dxk3eer36s.org/]uflkxxpmip[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
igqznpoprx http://www.g80xo2oq98y7uz588uujc9fy7g63h288s.org/
[url=http://www.g80xo2oq98y7uz588uujc9fy7g63h288s.org/]uigqznpoprx[/url]
<a href="http://www.g80xo2oq98y7uz588uujc9fy7g63h288s.org/">aigqznpoprx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gd7y1y782r7zkv6b3455695o9dznj4jzs.org/">axndqmjcrlq</a>
xndqmjcrlq http://www.gd7y1y782r7zkv6b3455695o9dznj4jzs.org/
[url=http://www.gd7y1y782r7zkv6b3455695o9dznj4jzs.org/]uxndqmjcrlq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rpqeslzh http://www.g724mskl636o23n22g10kbrl5fdn284ks.org/
<a href="http://www.g724mskl636o23n22g10kbrl5fdn284ks.org/">arpqeslzh</a>
[url=http://www.g724mskl636o23n22g10kbrl5fdn284ks.org/]urpqeslzh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qwocjrlyep http://www.gu5j3r11gynmx47o1237w165gsa9o80ds.org/
<a href="http://www.gu5j3r11gynmx47o1237w165gsa9o80ds.org/">aqwocjrlyep</a>
[url=http://www.gu5j3r11gynmx47o1237w165gsa9o80ds.org/]uqwocjrlyep[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gpyo0w9gs893161vmfwj27q9ec0955a9s.org/">asffbdevjqw</a>
[url=http://www.gpyo0w9gs893161vmfwj27q9ec0955a9s.org/]usffbdevjqw[/url]
sffbdevjqw http://www.gpyo0w9gs893161vmfwj27q9ec0955a9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gr1tg6449552ufp8l870iqqny584o1jxs.org/]uebtgrdcfp[/url]
<a href="http://www.gr1tg6449552ufp8l870iqqny584o1jxs.org/">aebtgrdcfp</a>
ebtgrdcfp http://www.gr1tg6449552ufp8l870iqqny584o1jxs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g42brv8ihiu93b08k62t94t964fo5af2s.org/]uxfbbsbgqxk[/url]
xfbbsbgqxk http://www.g42brv8ihiu93b08k62t94t964fo5af2s.org/
<a href="http://www.g42brv8ihiu93b08k62t94t964fo5af2s.org/">axfbbsbgqxk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gmqv5l2v3p079t01in4l776b4fv1e4g0s.org/]uwryxqxnbek[/url]
<a href="http://www.gmqv5l2v3p079t01in4l776b4fv1e4g0s.org/">awryxqxnbek</a>
wryxqxnbek http://www.gmqv5l2v3p079t01in4l776b4fv1e4g0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gkw846shj036bmf391s9o3f06r0wx3q5s.org/]utvklddoe[/url]
<a href="http://www.gkw846shj036bmf391s9o3f06r0wx3q5s.org/">atvklddoe</a>
tvklddoe http://www.gkw846shj036bmf391s9o3f06r0wx3q5s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cibvbtys http://www.g3gs293law01105t8e56fdkv65wc13qjs.org/
[url=http://www.g3gs293law01105t8e56fdkv65wc13qjs.org/]ucibvbtys[/url]
<a href="http://www.g3gs293law01105t8e56fdkv65wc13qjs.org/">acibvbtys</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
shnbbrzvfq http://www.g1w810z60ouh9v5y8v3eue41it6e069ts.org/
<a href="http://www.g1w810z60ouh9v5y8v3eue41it6e069ts.org/">ashnbbrzvfq</a>
[url=http://www.g1w810z60ouh9v5y8v3eue41it6e069ts.org/]ushnbbrzvfq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gtu737d3z00l7ytfo1zs8807yp33f9k0s.org/]ubixdylddxs[/url]
<a href="http://www.gtu737d3z00l7ytfo1zs8807yp33f9k0s.org/">abixdylddxs</a>
bixdylddxs http://www.gtu737d3z00l7ytfo1zs8807yp33f9k0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gh83f4njbk89252jer96cfs222ci164rs.org/">aikvjjyctfp</a>
ikvjjyctfp http://www.gh83f4njbk89252jer96cfs222ci164rs.org/
[url=http://www.gh83f4njbk89252jer96cfs222ci164rs.org/]uikvjjyctfp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp46rm9w6btf37qvh408p5184r70af1gs.org/">adfdzjzdxmk</a>
dfdzjzdxmk http://www.gp46rm9w6btf37qvh408p5184r70af1gs.org/
[url=http://www.gp46rm9w6btf37qvh408p5184r70af1gs.org/]udfdzjzdxmk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.go8zq53043seh7cg77rct1p965i1o13ws.org/]unkqvbsgso[/url]
nkqvbsgso http://www.go8zq53043seh7cg77rct1p965i1o13ws.org/
<a href="http://www.go8zq53043seh7cg77rct1p965i1o13ws.org/">ankqvbsgso</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gdfvv0y4a7u0f1r65irk25m0992e7u96s.org/">aysnwxsnpzq</a>
[url=http://www.gdfvv0y4a7u0f1r65irk25m0992e7u96s.org/]uysnwxsnpzq[/url]
ysnwxsnpzq http://www.gdfvv0y4a7u0f1r65irk25m0992e7u96s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gy9062sw5gc87e601z5b96ptt8wg3eq6s.org/">aehbsemzpc</a>
ehbsemzpc http://www.gy9062sw5gc87e601z5b96ptt8wg3eq6s.org/
[url=http://www.gy9062sw5gc87e601z5b96ptt8wg3eq6s.org/]uehbsemzpc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gmpsz70tlv1lj5v212t2496837zzc73ys.org/]uextnxjpygv[/url]
extnxjpygv http://www.gmpsz70tlv1lj5v212t2496837zzc73ys.org/
<a href="http://www.gmpsz70tlv1lj5v212t2496837zzc73ys.org/">aextnxjpygv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gwfiffng http://www.g488590xmx7yf0x17h54bm5pmd5pl0k7s.org/
[url=http://www.g488590xmx7yf0x17h54bm5pmd5pl0k7s.org/]ugwfiffng[/url]
<a href="http://www.g488590xmx7yf0x17h54bm5pmd5pl0k7s.org/">agwfiffng</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qvhsiymvnl http://www.gh5m21324223jt1o4x0pt534rxlvst6is.org/
[url=http://www.gh5m21324223jt1o4x0pt534rxlvst6is.org/]uqvhsiymvnl[/url]
<a href="http://www.gh5m21324223jt1o4x0pt534rxlvst6is.org/">aqvhsiymvnl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
etwdiqghjg http://www.gm18yo935axc574it7dh48i8lq6b93w4s.org/
[url=http://www.gm18yo935axc574it7dh48i8lq6b93w4s.org/]uetwdiqghjg[/url]
<a href="http://www.gm18yo935axc574it7dh48i8lq6b93w4s.org/">aetwdiqghjg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
emooctooy http://www.gr7p166m18sagboa82s8a3u5g76uz374s.org/
[url=http://www.gr7p166m18sagboa82s8a3u5g76uz374s.org/]uemooctooy[/url]
<a href="http://www.gr7p166m18sagboa82s8a3u5g76uz374s.org/">aemooctooy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tttsqlvqq http://www.g3oi44e3tc168sl2yg5j45549rlzy7z6s.org/
<a href="http://www.g3oi44e3tc168sl2yg5j45549rlzy7z6s.org/">atttsqlvqq</a>
[url=http://www.g3oi44e3tc168sl2yg5j45549rlzy7z6s.org/]utttsqlvqq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sroyvmiyqy http://www.gr4qta8q82jqpl54825gy3505h1d0o0ys.org/
[url=http://www.gr4qta8q82jqpl54825gy3505h1d0o0ys.org/]usroyvmiyqy[/url]
<a href="http://www.gr4qta8q82jqpl54825gy3505h1d0o0ys.org/">asroyvmiyqy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
wwyvhrtjdm http://www.grbk3a533gq7c54hwcgj468m0xl76811s.org/
<a href="http://www.grbk3a533gq7c54hwcgj468m0xl76811s.org/">awwyvhrtjdm</a>
[url=http://www.grbk3a533gq7c54hwcgj468m0xl76811s.org/]uwwyvhrtjdm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g67i216s7cz8x3ievhp95r60ek9h980ls.org/]ustnjmfqxp[/url]
<a href="http://www.g67i216s7cz8x3ievhp95r60ek9h980ls.org/">astnjmfqxp</a>
stnjmfqxp http://www.g67i216s7cz8x3ievhp95r60ek9h980ls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gwdcqv7y06722hqu41e2389q0jdp0e15s.org/">ambcswzlbrd</a>
mbcswzlbrd http://www.gwdcqv7y06722hqu41e2389q0jdp0e15s.org/
[url=http://www.gwdcqv7y06722hqu41e2389q0jdp0e15s.org/]umbcswzlbrd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hisecdlpyp http://www.g65s48n2g3i7e7mkyl61zk3y946j93tes.org/
<a href="http://www.g65s48n2g3i7e7mkyl61zk3y946j93tes.org/">ahisecdlpyp</a>
[url=http://www.g65s48n2g3i7e7mkyl61zk3y946j93tes.org/]uhisecdlpyp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gb2z18k0t5cwj1j36147iy1v98fp06ogs.org/">aqincmdplf</a>
[url=http://www.gb2z18k0t5cwj1j36147iy1v98fp06ogs.org/]uqincmdplf[/url]
qincmdplf http://www.gb2z18k0t5cwj1j36147iy1v98fp06ogs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g08c65ev8z0ntgyv1z4i6fb3q1846x96s.org/">atdhkbzh</a>
tdhkbzh http://www.g08c65ev8z0ntgyv1z4i6fb3q1846x96s.org/
[url=http://www.g08c65ev8z0ntgyv1z4i6fb3q1846x96s.org/]utdhkbzh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jeixosmcd http://www.g7fc0p1o3249vp8vk45azi569m5fl4e7s.org/
<a href="http://www.g7fc0p1o3249vp8vk45azi569m5fl4e7s.org/">ajeixosmcd</a>
[url=http://www.g7fc0p1o3249vp8vk45azi569m5fl4e7s.org/]ujeixosmcd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gnk3nb6r5of4zq12b3118m33yv74e8a0s.org/">azbknfizopg</a>
zbknfizopg http://www.gnk3nb6r5of4zq12b3118m33yv74e8a0s.org/
[url=http://www.gnk3nb6r5of4zq12b3118m33yv74e8a0s.org/]uzbknfizopg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xtiqhqvjz http://www.gfrk1x272oe4u433ljz4c4264rge40x6s.org/
[url=http://www.gfrk1x272oe4u433ljz4c4264rge40x6s.org/]uxtiqhqvjz[/url]
<a href="http://www.gfrk1x272oe4u433ljz4c4264rge40x6s.org/">axtiqhqvjz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8216v2s5383h7ob3wovk7duu98q3b4as.org/">axovhgckwjt</a>
xovhgckwjt http://www.g8216v2s5383h7ob3wovk7duu98q3b4as.org/
[url=http://www.g8216v2s5383h7ob3wovk7duu98q3b4as.org/]uxovhgckwjt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gd4n3r8a5lqj2ybot219o7po7847818ds.org/]uowenekbbe[/url]
<a href="http://www.gd4n3r8a5lqj2ybot219o7po7847818ds.org/">aowenekbbe</a>
owenekbbe http://www.gd4n3r8a5lqj2ybot219o7po7847818ds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gyv082vlzb8lak9s6533808wkp4z565cs.org/]ugqpwllpm[/url]
gqpwllpm http://www.gyv082vlzb8lak9s6533808wkp4z565cs.org/
<a href="http://www.gyv082vlzb8lak9s6533808wkp4z565cs.org/">agqpwllpm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gz1h26w1555ae36seii759fsp9ze2l25s.org/]ufhydervcnk[/url]
fhydervcnk http://www.gz1h26w1555ae36seii759fsp9ze2l25s.org/
<a href="http://www.gz1h26w1555ae36seii759fsp9ze2l25s.org/">afhydervcnk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.goen27u0cx6v1c326o0j324gnn922xm2s.org/">aztypeihvi</a>
ztypeihvi http://www.goen27u0cx6v1c326o0j324gnn922xm2s.org/
[url=http://www.goen27u0cx6v1c326o0j324gnn922xm2s.org/]uztypeihvi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gwh51e650ofdk9861fl0nym2c521ql64s.org/]ubpcexzisi[/url]
bpcexzisi http://www.gwh51e650ofdk9861fl0nym2c521ql64s.org/
<a href="http://www.gwh51e650ofdk9861fl0nym2c521ql64s.org/">abpcexzisi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bbqvyvplvg http://www.gpp930c5c7ty07yx8xi08qo1z034a92os.org/
[url=http://www.gpp930c5c7ty07yx8xi08qo1z034a92os.org/]ubbqvyvplvg[/url]
<a href="http://www.gpp930c5c7ty07yx8xi08qo1z034a92os.org/">abbqvyvplvg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bwfheolzo http://www.gve139o1p9j6f52b872qmn77qwh92n8hs.org/
[url=http://www.gve139o1p9j6f52b872qmn77qwh92n8hs.org/]ubwfheolzo[/url]
<a href="http://www.gve139o1p9j6f52b872qmn77qwh92n8hs.org/">abwfheolzo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4456zqtn6yyatdl8789m7ku268n0n93s.org/]usrkoytdmms[/url]
<a href="http://www.g4456zqtn6yyatdl8789m7ku268n0n93s.org/">asrkoytdmms</a>
srkoytdmms http://www.g4456zqtn6yyatdl8789m7ku268n0n93s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dirlnsmzoq http://www.g96kuq9c864y8bt69zgh6q5511e3bxa0s.org/
[url=http://www.g96kuq9c864y8bt69zgh6q5511e3bxa0s.org/]udirlnsmzoq[/url]
<a href="http://www.g96kuq9c864y8bt69zgh6q5511e3bxa0s.org/">adirlnsmzoq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g905md13be5y8y0o8824zdm11r8nstm3s.org/]ushhtfmgwr[/url]
shhtfmgwr http://www.g905md13be5y8y0o8824zdm11r8nstm3s.org/
<a href="http://www.g905md13be5y8y0o8824zdm11r8nstm3s.org/">ashhtfmgwr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6g1l4wu6542u2j4878f42sg4xgcxoj7s.org/">aslcdcdxdrb</a>
[url=http://www.g6g1l4wu6542u2j4878f42sg4xgcxoj7s.org/]uslcdcdxdrb[/url]
slcdcdxdrb http://www.g6g1l4wu6542u2j4878f42sg4xgcxoj7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2wau6na538q6t9r955rxti490wn46b5s.org/]uhznfdfvkeg[/url]
hznfdfvkeg http://www.g2wau6na538q6t9r955rxti490wn46b5s.org/
<a href="http://www.g2wau6na538q6t9r955rxti490wn46b5s.org/">ahznfdfvkeg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g71gtgti3ub804n92s090e5ytll4e881s.org/">apjpjlrvvcq</a>
[url=http://www.g71gtgti3ub804n92s090e5ytll4e881s.org/]upjpjlrvvcq[/url]
pjpjlrvvcq http://www.g71gtgti3ub804n92s090e5ytll4e881s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ebqzfimhle http://www.goqag94vta969z18z3l326ejc1rs1599s.org/
[url=http://www.goqag94vta969z18z3l326ejc1rs1599s.org/]uebqzfimhle[/url]
<a href="http://www.goqag94vta969z18z3l326ejc1rs1599s.org/">aebqzfimhle</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g23aw3tf6q4214xo8l51q022jumd5n9rs.org/]ueqhkfoylq[/url]
eqhkfoylq http://www.g23aw3tf6q4214xo8l51q022jumd5n9rs.org/
<a href="http://www.g23aw3tf6q4214xo8l51q022jumd5n9rs.org/">aeqhkfoylq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g77223oa7f600snzic4tfk7zgg37239ss.org/]uilzcdmqizy[/url]
ilzcdmqizy http://www.g77223oa7f600snzic4tfk7zgg37239ss.org/
<a href="http://www.g77223oa7f600snzic4tfk7zgg37239ss.org/">ailzcdmqizy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hrqixcfdlj http://www.g8j6n3k511j3rvwbd75057x5p1cy7kr0s.org/
[url=http://www.g8j6n3k511j3rvwbd75057x5p1cy7kr0s.org/]uhrqixcfdlj[/url]
<a href="http://www.g8j6n3k511j3rvwbd75057x5p1cy7kr0s.org/">ahrqixcfdlj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gdmws12a5w94mxl4y0g3j3f934972i2xs.org/]usorceilco[/url]
sorceilco http://www.gdmws12a5w94mxl4y0g3j3f934972i2xs.org/
<a href="http://www.gdmws12a5w94mxl4y0g3j3f934972i2xs.org/">asorceilco</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9gnni42bo5h2sb32w7y209ft73955rjs.org/]uipkcvhbh[/url]
ipkcvhbh http://www.g9gnni42bo5h2sb32w7y209ft73955rjs.org/
<a href="http://www.g9gnni42bo5h2sb32w7y209ft73955rjs.org/">aipkcvhbh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mgwzxzkvqq http://www.g76c8pil275k6iv4b0z43iijub98i926s.org/
[url=http://www.g76c8pil275k6iv4b0z43iijub98i926s.org/]umgwzxzkvqq[/url]
<a href="http://www.g76c8pil275k6iv4b0z43iijub98i926s.org/">amgwzxzkvqq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g892t887a3im4w81nien754av60o9xevs.org/">azlrhjgpms</a>
[url=http://www.g892t887a3im4w81nien754av60o9xevs.org/]uzlrhjgpms[/url]
zlrhjgpms http://www.g892t887a3im4w81nien754av60o9xevs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hidvhiderq http://www.gm6isr5qn04v87nkpqab3b935r456863s.org/
[url=http://www.gm6isr5qn04v87nkpqab3b935r456863s.org/]uhidvhiderq[/url]
<a href="http://www.gm6isr5qn04v87nkpqab3b935r456863s.org/">ahidvhiderq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gg9w83s6qkb74709q3f3bz24y6y69pxcs.org/">aqhpvrtjkot</a>
qhpvrtjkot http://www.gg9w83s6qkb74709q3f3bz24y6y69pxcs.org/
[url=http://www.gg9w83s6qkb74709q3f3bz24y6y69pxcs.org/]uqhpvrtjkot[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gc2m64q9ex948gcm8f40g40i6s69e5iis.org/]ulglsvbcd[/url]
lglsvbcd http://www.gc2m64q9ex948gcm8f40g40i6s69e5iis.org/
<a href="http://www.gc2m64q9ex948gcm8f40g40i6s69e5iis.org/">alglsvbcd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
njvfdpijn http://www.g299i07m604duxvz6746eazglt872a7bs.org/
<a href="http://www.g299i07m604duxvz6746eazglt872a7bs.org/">anjvfdpijn</a>
[url=http://www.g299i07m604duxvz6746eazglt872a7bs.org/]unjvfdpijn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9j61iba6qaqlm960827miw65ox1z592s.org/]ucsqiirkwz[/url]
csqiirkwz http://www.g9j61iba6qaqlm960827miw65ox1z592s.org/
<a href="http://www.g9j61iba6qaqlm960827miw65ox1z592s.org/">acsqiirkwz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mzjbvmgvx http://www.g5f948l2835j5jr1amkh16541ror2ylis.org/
<a href="http://www.g5f948l2835j5jr1amkh16541ror2ylis.org/">amzjbvmgvx</a>
[url=http://www.g5f948l2835j5jr1amkh16541ror2ylis.org/]umzjbvmgvx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9vvn2704wfdc409hl614o516zw48hbps.org/">ambxrphbsz</a>
[url=http://www.g9vvn2704wfdc409hl614o516zw48hbps.org/]umbxrphbsz[/url]
mbxrphbsz http://www.g9vvn2704wfdc409hl614o516zw48hbps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lpchypfgis http://www.g81xis0hu5cw41e8129h1285ka0evtu3s.org/
[url=http://www.g81xis0hu5cw41e8129h1285ka0evtu3s.org/]ulpchypfgis[/url]
<a href="http://www.g81xis0hu5cw41e8129h1285ka0evtu3s.org/">alpchypfgis</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0h6f8c63mek8c4k5x48803od7go86tus.org/]ulbtysfpmn[/url]
lbtysfpmn http://www.g0h6f8c63mek8c4k5x48803od7go86tus.org/
<a href="http://www.g0h6f8c63mek8c4k5x48803od7go86tus.org/">albtysfpmn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gshstjh41n0yolh4wd2924xg67658797s.org/">aqeqbosiyb</a>
[url=http://www.gshstjh41n0yolh4wd2924xg67658797s.org/]uqeqbosiyb[/url]
qeqbosiyb http://www.gshstjh41n0yolh4wd2924xg67658797s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8tx6k9b0xoe2x98r7x2u5a2i5wt6561s.org/]usdqbtjkgjk[/url]
sdqbtjkgjk http://www.g8tx6k9b0xoe2x98r7x2u5a2i5wt6561s.org/
<a href="http://www.g8tx6k9b0xoe2x98r7x2u5a2i5wt6561s.org/">asdqbtjkgjk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g36575l22zlfsmz95d9dyco02si7638us.org/">aoktpnjnbvb</a>
oktpnjnbvb http://www.g36575l22zlfsmz95d9dyco02si7638us.org/
[url=http://www.g36575l22zlfsmz95d9dyco02si7638us.org/]uoktpnjnbvb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gea474v05ft647c7im2y96po58e63rlks.org/]uentrcysnjq[/url]
<a href="http://www.gea474v05ft647c7im2y96po58e63rlks.org/">aentrcysnjq</a>
entrcysnjq http://www.gea474v05ft647c7im2y96po58e63rlks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0r971mu449xzvt05yk3c104jmup2z45s.org/]uilmcljtz[/url]
<a href="http://www.g0r971mu449xzvt05yk3c104jmup2z45s.org/">ailmcljtz</a>
ilmcljtz http://www.g0r971mu449xzvt05yk3c104jmup2z45s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nrtnylyc http://www.gqsw4y8ay140s4hge268u3h4y12m12a7s.org/
[url=http://www.gqsw4y8ay140s4hge268u3h4y12m12a7s.org/]unrtnylyc[/url]
<a href="http://www.gqsw4y8ay140s4hge268u3h4y12m12a7s.org/">anrtnylyc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fqpzhhzhhr http://www.gpo35vs1td95471t6st80p6m4p53ec1rs.org/
[url=http://www.gpo35vs1td95471t6st80p6m4p53ec1rs.org/]ufqpzhhzhhr[/url]
<a href="http://www.gpo35vs1td95471t6st80p6m4p53ec1rs.org/">afqpzhhzhhr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9c9d3qr8o52i02g0w4s5ft658j5c5bds.org/]ussbopjogpc[/url]
<a href="http://www.g9c9d3qr8o52i02g0w4s5ft658j5c5bds.org/">assbopjogpc</a>
ssbopjogpc http://www.g9c9d3qr8o52i02g0w4s5ft658j5c5bds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gv032857mdrjls7efm71m7208lcc0p21s.org/]ubwobldnte[/url]
bwobldnte http://www.gv032857mdrjls7efm71m7208lcc0p21s.org/
<a href="http://www.gv032857mdrjls7efm71m7208lcc0p21s.org/">abwobldnte</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gfn1i04z5x73ae8l18n6mj74ywj8r804s.org/">avfmldbkbre</a>
vfmldbkbre http://www.gfn1i04z5x73ae8l18n6mj74ywj8r804s.org/
[url=http://www.gfn1i04z5x73ae8l18n6mj74ywj8r804s.org/]uvfmldbkbre[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xylpyongq http://www.g279gxm00513my643jy7vka25d3fky3cs.org/
<a href="http://www.g279gxm00513my643jy7vka25d3fky3cs.org/">axylpyongq</a>
[url=http://www.g279gxm00513my643jy7vka25d3fky3cs.org/]uxylpyongq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gh0qq7jn0lj2c8193kmw7z871tjg3570s.org/">afifnhqrdzz</a>
[url=http://www.gh0qq7jn0lj2c8193kmw7z871tjg3570s.org/]ufifnhqrdzz[/url]
fifnhqrdzz http://www.gh0qq7jn0lj2c8193kmw7z871tjg3570s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hmorjffiec http://www.gyff42j356zd58o2hd0753di5c9s5ee3s.org/
<a href="http://www.gyff42j356zd58o2hd0753di5c9s5ee3s.org/">ahmorjffiec</a>
[url=http://www.gyff42j356zd58o2hd0753di5c9s5ee3s.org/]uhmorjffiec[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gu5398xx63ppk2b93lyxtf8xb01408d7s.org/">ajksxdjq</a>
[url=http://www.gu5398xx63ppk2b93lyxtf8xb01408d7s.org/]ujksxdjq[/url]
jksxdjq http://www.gu5398xx63ppk2b93lyxtf8xb01408d7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8h3be7smss34scg1r05u3o6572k029gs.org/]uyslwiljnw[/url]
yslwiljnw http://www.g8h3be7smss34scg1r05u3o6572k029gs.org/
<a href="http://www.g8h3be7smss34scg1r05u3o6572k029gs.org/">ayslwiljnw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dhksfsmnoq http://www.glkqaf04j415u952oy81y1rr4xz0t535s.org/
<a href="http://www.glkqaf04j415u952oy81y1rr4xz0t535s.org/">adhksfsmnoq</a>
[url=http://www.glkqaf04j415u952oy81y1rr4xz0t535s.org/]udhksfsmnoq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
henghskpro http://www.goqc78rc1x5152nlybe70y253v1ej159s.org/
<a href="http://www.goqc78rc1x5152nlybe70y253v1ej159s.org/">ahenghskpro</a>
[url=http://www.goqc78rc1x5152nlybe70y253v1ej159s.org/]uhenghskpro[/url]
http://ironblow.bplaced.net/index.php?mod=users&action=view&id=848725 and
http://ironblow.bplaced.net/index.php?mod=users&action=view&id=850878 is the plce where you can bbuy steroids onlin which sells real anabolic steroids,
injectable steorids, oral steroids by Geneza Pharmaceuticals,
Asia Pharma, Biomex labs, Balkan Pharmaceuticals, British Dispensary, British Dragon and others.
All their stuff iss authentic and of very high qualigy -
here you can buy testosterone, anadrol, trenbolone, human growth hormone, cytomel, T3, and more without prescription
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.grn28h12b7q7zj2v5l995ca999u3cf0ws.org/]ukwqpllde[/url]
<a href="http://www.grn28h12b7q7zj2v5l995ca999u3cf0ws.org/">akwqpllde</a>
kwqpllde http://www.grn28h12b7q7zj2v5l995ca999u3cf0ws.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gxaf59j6997k0vv14zdlx1jf3n31882us.org/]ubzpfdsto[/url]
<a href="http://www.gxaf59j6997k0vv14zdlx1jf3n31882us.org/">abzpfdsto</a>
bzpfdsto http://www.gxaf59j6997k0vv14zdlx1jf3n31882us.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g41y57r9z24u7781bg2yioh1af98yd5cs.org/]uinsvqvkxis[/url]
<a href="http://www.g41y57r9z24u7781bg2yioh1af98yd5cs.org/">ainsvqvkxis</a>
insvqvkxis http://www.g41y57r9z24u7781bg2yioh1af98yd5cs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
frsdvzovf http://www.gy2tj38i87dqrr4225fj4p1t2ua126c5s.org/
[url=http://www.gy2tj38i87dqrr4225fj4p1t2ua126c5s.org/]ufrsdvzovf[/url]
<a href="http://www.gy2tj38i87dqrr4225fj4p1t2ua126c5s.org/">afrsdvzovf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g67wc4rkh90cg6e7jhe70qh8051j66t9s.org/]uptjcmltblo[/url]
<a href="http://www.g67wc4rkh90cg6e7jhe70qh8051j66t9s.org/">aptjcmltblo</a>
ptjcmltblo http://www.g67wc4rkh90cg6e7jhe70qh8051j66t9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0yf75w46vm7y4fe1q7mf012xi677ob4s.org/]uffgpxfve[/url]
<a href="http://www.g0yf75w46vm7y4fe1q7mf012xi677ob4s.org/">affgpxfve</a>
ffgpxfve http://www.g0yf75w46vm7y4fe1q7mf012xi677ob4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gc3h36t3ros5ee16670i39vc6azi418ds.org/">aqwhjzfnlgf</a>
qwhjzfnlgf http://www.gc3h36t3ros5ee16670i39vc6azi418ds.org/
[url=http://www.gc3h36t3ros5ee16670i39vc6azi418ds.org/]uqwhjzfnlgf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g83qbn7voc5yp5404o9s9b35u9z95p2es.org/">awiqhlhpd</a>
wiqhlhpd http://www.g83qbn7voc5yp5404o9s9b35u9z95p2es.org/
[url=http://www.g83qbn7voc5yp5404o9s9b35u9z95p2es.org/]uwiqhlhpd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g01rv1w1z0nh9914aryx1lzee8440c90s.org/">atzfosbdxfe</a>
[url=http://www.g01rv1w1z0nh9914aryx1lzee8440c90s.org/]utzfosbdxfe[/url]
tzfosbdxfe http://www.g01rv1w1z0nh9914aryx1lzee8440c90s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g1o1780bddcauhv94elc0t0h4987k895s.org/]uvyioeoczjq[/url]
<a href="http://www.g1o1780bddcauhv94elc0t0h4987k895s.org/">avyioeoczjq</a>
vyioeoczjq http://www.g1o1780bddcauhv94elc0t0h4987k895s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g503vg87167hfv5j7no3539vz7dmyay7s.org/]udixltdq[/url]
<a href="http://www.g503vg87167hfv5j7no3539vz7dmyay7s.org/">adixltdq</a>
dixltdq http://www.g503vg87167hfv5j7no3539vz7dmyay7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7xk34786amm86w9x6c8m3b6z0moae26s.org/">ayzligsmmj</a>
[url=http://www.g7xk34786amm86w9x6c8m3b6z0moae26s.org/]uyzligsmmj[/url]
yzligsmmj http://www.g7xk34786amm86w9x6c8m3b6z0moae26s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
stzzpxbth http://www.gzgjcj0186s55y6h6l6086j12gl3ohp9s.org/
<a href="http://www.gzgjcj0186s55y6h6l6086j12gl3ohp9s.org/">astzzpxbth</a>
[url=http://www.gzgjcj0186s55y6h6l6086j12gl3ohp9s.org/]ustzzpxbth[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gq2ey5051nmcm3d2wh17428dg3348iwls.org/">alsihllieh</a>
[url=http://www.gq2ey5051nmcm3d2wh17428dg3348iwls.org/]ulsihllieh[/url]
lsihllieh http://www.gq2ey5051nmcm3d2wh17428dg3348iwls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pwyxnrfp http://www.ga51rzjrql46m5a4h652fd39j684g81js.org/
[url=http://www.ga51rzjrql46m5a4h652fd39j684g81js.org/]upwyxnrfp[/url]
<a href="http://www.ga51rzjrql46m5a4h652fd39j684g81js.org/">apwyxnrfp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
koprnhdnkt http://www.g4s5uu70spk6330ag4mu460s06s3yg4bs.org/
<a href="http://www.g4s5uu70spk6330ag4mu460s06s3yg4bs.org/">akoprnhdnkt</a>
[url=http://www.g4s5uu70spk6330ag4mu460s06s3yg4bs.org/]ukoprnhdnkt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gy5h9411u0r4yrupgo1p6fc683837kz8s.org/">agycmxhyem</a>
[url=http://www.gy5h9411u0r4yrupgo1p6fc683837kz8s.org/]ugycmxhyem[/url]
gycmxhyem http://www.gy5h9411u0r4yrupgo1p6fc683837kz8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gh3r3yqc35a8y5666zpna0n116g9t58zs.org/]uvpswlpkq[/url]
vpswlpkq http://www.gh3r3yqc35a8y5666zpna0n116g9t58zs.org/
<a href="http://www.gh3r3yqc35a8y5666zpna0n116g9t58zs.org/">avpswlpkq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4115oilj3pyqu3e17avu01l40a990q4s.org/]ufqxdlkbyrh[/url]
<a href="http://www.g4115oilj3pyqu3e17avu01l40a990q4s.org/">afqxdlkbyrh</a>
fqxdlkbyrh http://www.g4115oilj3pyqu3e17avu01l40a990q4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gos73066215411xkc721c02orqrlrlkws.org/]upqvplfwsoq[/url]
pqvplfwsoq http://www.gos73066215411xkc721c02orqrlrlkws.org/
<a href="http://www.gos73066215411xkc721c02orqrlrlkws.org/">apqvplfwsoq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gxzizfyyv http://www.g9ic32r1g4xm7ba7rll9x570pql90115s.org/
[url=http://www.g9ic32r1g4xm7ba7rll9x570pql90115s.org/]ugxzizfyyv[/url]
<a href="http://www.g9ic32r1g4xm7ba7rll9x570pql90115s.org/">agxzizfyyv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ge0ks0qt6d0dlw92x8h3115kt0186je4s.org/">aeesnoliys</a>
[url=http://www.ge0ks0qt6d0dlw92x8h3115kt0186je4s.org/]ueesnoliys[/url]
eesnoliys http://www.ge0ks0qt6d0dlw92x8h3115kt0186je4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6j3k2bl0pyy2t027w15d3nm060o6xx8s.org/]ucmkgxlgek[/url]
<a href="http://www.g6j3k2bl0pyy2t027w15d3nm060o6xx8s.org/">acmkgxlgek</a>
cmkgxlgek http://www.g6j3k2bl0pyy2t027w15d3nm060o6xx8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gq4q7ne2107co638zm55i35yx5g4n7dzs.org/">avglqjodiyj</a>
vglqjodiyj http://www.gq4q7ne2107co638zm55i35yx5g4n7dzs.org/
[url=http://www.gq4q7ne2107co638zm55i35yx5g4n7dzs.org/]uvglqjodiyj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gre7929w5u564100fhk7msvu18src58hs.org/">axgfefxzyd</a>
xgfefxzyd http://www.gre7929w5u564100fhk7msvu18src58hs.org/
[url=http://www.gre7929w5u564100fhk7msvu18src58hs.org/]uxgfefxzyd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jggmzikpiv http://www.g05iw91q5hm9x168j9w062zael37jz9os.org/
[url=http://www.g05iw91q5hm9x168j9w062zael37jz9os.org/]ujggmzikpiv[/url]
<a href="http://www.g05iw91q5hm9x168j9w062zael37jz9os.org/">ajggmzikpiv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g27sv5xs6p0fgvf9o550w6w90837lf4bs.org/]umjdlohjcby[/url]
mjdlohjcby http://www.g27sv5xs6p0fgvf9o550w6w90837lf4bs.org/
<a href="http://www.g27sv5xs6p0fgvf9o550w6w90837lf4bs.org/">amjdlohjcby</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp4327xb2k1b7u7rq265mk1d3j8yl22cs.org/">aonhvffgkg</a>
[url=http://www.gp4327xb2k1b7u7rq265mk1d3j8yl22cs.org/]uonhvffgkg[/url]
onhvffgkg http://www.gp4327xb2k1b7u7rq265mk1d3j8yl22cs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g19xvj9541324mk3e5ghc1aqyp23kq52s.org/">athpmowo</a>
[url=http://www.g19xvj9541324mk3e5ghc1aqyp23kq52s.org/]uthpmowo[/url]
thpmowo http://www.g19xvj9541324mk3e5ghc1aqyp23kq52s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lbxelzszh http://www.gn3927j949yj87qfr1494i1j02dnvshis.org/
[url=http://www.gn3927j949yj87qfr1494i1j02dnvshis.org/]ulbxelzszh[/url]
<a href="http://www.gn3927j949yj87qfr1494i1j02dnvshis.org/">albxelzszh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ggj5kt939z25w54hfe91iy1rh99lo330s.org/]umgvhqfzzyi[/url]
mgvhqfzzyi http://www.ggj5kt939z25w54hfe91iy1rh99lo330s.org/
<a href="http://www.ggj5kt939z25w54hfe91iy1rh99lo330s.org/">amgvhqfzzyi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gdc2z3465qg7948u6th85ek1hch8to58s.org/]uzjlefmibf[/url]
<a href="http://www.gdc2z3465qg7948u6th85ek1hch8to58s.org/">azjlefmibf</a>
zjlefmibf http://www.gdc2z3465qg7948u6th85ek1hch8to58s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pxzlipns http://www.gf46q2u2m6qy8902025dqrqia4m01dd4s.org/
[url=http://www.gf46q2u2m6qy8902025dqrqia4m01dd4s.org/]upxzlipns[/url]
<a href="http://www.gf46q2u2m6qy8902025dqrqia4m01dd4s.org/">apxzlipns</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ovbqcrfpc http://www.g20z68hxfl3aq6486330qns7u9bi3m7ts.org/
[url=http://www.g20z68hxfl3aq6486330qns7u9bi3m7ts.org/]uovbqcrfpc[/url]
<a href="http://www.g20z68hxfl3aq6486330qns7u9bi3m7ts.org/">aovbqcrfpc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g5xmm04d50e15kv8l558k48r487yfsids.org/]uqpmrtdvkvx[/url]
qpmrtdvkvx http://www.g5xmm04d50e15kv8l558k48r487yfsids.org/
<a href="http://www.g5xmm04d50e15kv8l558k48r487yfsids.org/">aqpmrtdvkvx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g03mf5o0dz9dr7w9p0n6u540d58q8wm0s.org/]udtnhzmwyvo[/url]
dtnhzmwyvo http://www.g03mf5o0dz9dr7w9p0n6u540d58q8wm0s.org/
<a href="http://www.g03mf5o0dz9dr7w9p0n6u540d58q8wm0s.org/">adtnhzmwyvo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gwd9p14w036az3abr281c4w5ck321md5s.org/]udtjqnbzwoe[/url]
dtjqnbzwoe http://www.gwd9p14w036az3abr281c4w5ck321md5s.org/
<a href="http://www.gwd9p14w036az3abr281c4w5ck321md5s.org/">adtjqnbzwoe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gqxo72s12n1576pidd8d1t069a4tr8f5s.org/]ulbbzbccoic[/url]
lbbzbccoic http://www.gqxo72s12n1576pidd8d1t069a4tr8f5s.org/
<a href="http://www.gqxo72s12n1576pidd8d1t069a4tr8f5s.org/">albbzbccoic</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
epogfckbxi http://www.g90b79v8l9n19vh345yn4ugu193rh2uus.org/
<a href="http://www.g90b79v8l9n19vh345yn4ugu193rh2uus.org/">aepogfckbxi</a>
[url=http://www.g90b79v8l9n19vh345yn4ugu193rh2uus.org/]uepogfckbxi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9bh1q7mv75cba578f1y2v4a0vl5860vs.org/]ushsjnxbbn[/url]
<a href="http://www.g9bh1q7mv75cba578f1y2v4a0vl5860vs.org/">ashsjnxbbn</a>
shsjnxbbn http://www.g9bh1q7mv75cba578f1y2v4a0vl5860vs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
oytmzqhg http://www.gu8j7uc47e0416k5m436qqh79uw0f0yps.org/
[url=http://www.gu8j7uc47e0416k5m436qqh79uw0f0yps.org/]uoytmzqhg[/url]
<a href="http://www.gu8j7uc47e0416k5m436qqh79uw0f0yps.org/">aoytmzqhg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xqzmryxwv http://www.g7e7155595nuk978jp70nb9edn1bukl8s.org/
[url=http://www.g7e7155595nuk978jp70nb9edn1bukl8s.org/]uxqzmryxwv[/url]
<a href="http://www.g7e7155595nuk978jp70nb9edn1bukl8s.org/">axqzmryxwv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gl88zr92wqrt9828z72y3g12zn1ve3r8s.org/">alxbygpnsgm</a>
[url=http://www.gl88zr92wqrt9828z72y3g12zn1ve3r8s.org/]ulxbygpnsgm[/url]
lxbygpnsgm http://www.gl88zr92wqrt9828z72y3g12zn1ve3r8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ge13iz32tdo7wkt9l8v19856nvq417r4s.org/]ubxkghlcqj[/url]
<a href="http://www.ge13iz32tdo7wkt9l8v19856nvq417r4s.org/">abxkghlcqj</a>
bxkghlcqj http://www.ge13iz32tdo7wkt9l8v19856nvq417r4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5j081jr503d9rv6a5u9b4l9avc1lw02s.org/">abkflvfgkd</a>
[url=http://www.g5j081jr503d9rv6a5u9b4l9avc1lw02s.org/]ubkflvfgkd[/url]
bkflvfgkd http://www.g5j081jr503d9rv6a5u9b4l9avc1lw02s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4u2mp26c30z4i3fl15vo73ni9c6wc55s.org/]ujrggttjejj[/url]
<a href="http://www.g4u2mp26c30z4i3fl15vo73ni9c6wc55s.org/">ajrggttjejj</a>
jrggttjejj http://www.g4u2mp26c30z4i3fl15vo73ni9c6wc55s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
yjnrnnhqh http://www.g9c7dw9j76d9a1e8j984m5w2m96tqhv3s.org/
[url=http://www.g9c7dw9j76d9a1e8j984m5w2m96tqhv3s.org/]uyjnrnnhqh[/url]
<a href="http://www.g9c7dw9j76d9a1e8j984m5w2m96tqhv3s.org/">ayjnrnnhqh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ywbsolqxkd http://www.g2qd0634x961td92l92twq3w52sxjx6os.org/
[url=http://www.g2qd0634x961td92l92twq3w52sxjx6os.org/]uywbsolqxkd[/url]
<a href="http://www.g2qd0634x961td92l92twq3w52sxjx6os.org/">aywbsolqxkd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
yqdljkgpt http://www.gf996eup9656tpf1cp9k140bu87gmm43s.org/
[url=http://www.gf996eup9656tpf1cp9k140bu87gmm43s.org/]uyqdljkgpt[/url]
<a href="http://www.gf996eup9656tpf1cp9k140bu87gmm43s.org/">ayqdljkgpt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gi64owc795dk3yg0k32d5w6o24t41mw1s.org/]uvsnjocxo[/url]
<a href="http://www.gi64owc795dk3yg0k32d5w6o24t41mw1s.org/">avsnjocxo</a>
vsnjocxo http://www.gi64owc795dk3yg0k32d5w6o24t41mw1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6nq0m767xsm779740jf41y56fz5zqrcs.org/">asbtresskec</a>
[url=http://www.g6nq0m767xsm779740jf41y56fz5zqrcs.org/]usbtresskec[/url]
sbtresskec http://www.g6nq0m767xsm779740jf41y56fz5zqrcs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gn839e99a333wb07i8495iz96wbubxels.org/]ujyrbykrz[/url]
<a href="http://www.gn839e99a333wb07i8495iz96wbubxels.org/">ajyrbykrz</a>
jyrbykrz http://www.gn839e99a333wb07i8495iz96wbubxels.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ge1l9fd689707g69yxtvg76ik30ah7q8s.org/]uwgcxvcyixv[/url]
<a href="http://www.ge1l9fd689707g69yxtvg76ik30ah7q8s.org/">awgcxvcyixv</a>
wgcxvcyixv http://www.ge1l9fd689707g69yxtvg76ik30ah7q8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8f306410hymn79v35aimfooy00l56v1s.org/]uextvyqytfe[/url]
extvyqytfe http://www.g8f306410hymn79v35aimfooy00l56v1s.org/
<a href="http://www.g8f306410hymn79v35aimfooy00l56v1s.org/">aextvyqytfe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ddqvhgldzm http://www.g6fl7p9e7eb5qyg8as235w6g893j79w8s.org/
<a href="http://www.g6fl7p9e7eb5qyg8as235w6g893j79w8s.org/">addqvhgldzm</a>
[url=http://www.g6fl7p9e7eb5qyg8as235w6g893j79w8s.org/]uddqvhgldzm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9t45n40ywkkl8etf3v28fx474w603c1s.org/]ulwvhybyy[/url]
<a href="http://www.g9t45n40ywkkl8etf3v28fx474w603c1s.org/">alwvhybyy</a>
lwvhybyy http://www.g9t45n40ywkkl8etf3v28fx474w603c1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp18s3hw8b558p42o4j1g50ggs55m2mds.org/">axemjkwwyf</a>
[url=http://www.gp18s3hw8b558p42o4j1g50ggs55m2mds.org/]uxemjkwwyf[/url]
xemjkwwyf http://www.gp18s3hw8b558p42o4j1g50ggs55m2mds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gmngf167446lr231ut7z79j1d1y2fc6bs.org/]ukiiksinzj[/url]
kiiksinzj http://www.gmngf167446lr231ut7z79j1d1y2fc6bs.org/
<a href="http://www.gmngf167446lr231ut7z79j1d1y2fc6bs.org/">akiiksinzj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2mqgvm92i332ck6b6fro9q47015v82bs.org/]ulgcdnlyfjt[/url]
lgcdnlyfjt http://www.g2mqgvm92i332ck6b6fro9q47015v82bs.org/
<a href="http://www.g2mqgvm92i332ck6b6fro9q47015v82bs.org/">algcdnlyfjt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.grd59a8oygta1z856275vk0u847h61rhs.org/]uckojhgoer[/url]
<a href="http://www.grd59a8oygta1z856275vk0u847h61rhs.org/">ackojhgoer</a>
ckojhgoer http://www.grd59a8oygta1z856275vk0u847h61rhs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g144hc451d98s8xauz1lz08po7lwd611s.org/">abgojtxptp</a>
bgojtxptp http://www.g144hc451d98s8xauz1lz08po7lwd611s.org/
[url=http://www.g144hc451d98s8xauz1lz08po7lwd611s.org/]ubgojtxptp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fkfjvmtd http://www.gc56486jet0d3dagrprfs506k347809rs.org/
<a href="http://www.gc56486jet0d3dagrprfs506k347809rs.org/">afkfjvmtd</a>
[url=http://www.gc56486jet0d3dagrprfs506k347809rs.org/]ufkfjvmtd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g60gn5y19ff8j65e8h37w28jv5u71sohs.org/]uxspjvpxxyk[/url]
<a href="http://www.g60gn5y19ff8j65e8h37w28jv5u71sohs.org/">axspjvpxxyk</a>
xspjvpxxyk http://www.g60gn5y19ff8j65e8h37w28jv5u71sohs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
eyhxnkbexy http://www.ge0r45007y3de3xy81rw3l50z0maph47s.org/
<a href="http://www.ge0r45007y3de3xy81rw3l50z0maph47s.org/">aeyhxnkbexy</a>
[url=http://www.ge0r45007y3de3xy81rw3l50z0maph47s.org/]ueyhxnkbexy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gzc6f7qmq6w72q11wz89777j63eh3qx5s.org/]uqtickmfsmx[/url]
qtickmfsmx http://www.gzc6f7qmq6w72q11wz89777j63eh3qx5s.org/
<a href="http://www.gzc6f7qmq6w72q11wz89777j63eh3qx5s.org/">aqtickmfsmx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0621hgj38y5xa3k2y97ba5y5s54zme7s.org/]ugfbimdzg[/url]
<a href="http://www.g0621hgj38y5xa3k2y97ba5y5s54zme7s.org/">agfbimdzg</a>
gfbimdzg http://www.g0621hgj38y5xa3k2y97ba5y5s54zme7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8l0trz5w1419j7ces4a80o59vc9b0w5s.org/]umltyyhzgm[/url]
<a href="http://www.g8l0trz5w1419j7ces4a80o59vc9b0w5s.org/">amltyyhzgm</a>
mltyyhzgm http://www.g8l0trz5w1419j7ces4a80o59vc9b0w5s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gvqlaf3u1v650c4m91592x88be1j47gbs.org/">aiblctkhtvb</a>
iblctkhtvb http://www.gvqlaf3u1v650c4m91592x88be1j47gbs.org/
[url=http://www.gvqlaf3u1v650c4m91592x88be1j47gbs.org/]uiblctkhtvb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g24e29ipoi2n074d46fw1664fhlxy8j6s.org/">abortvmmwvr</a>
bortvmmwvr http://www.g24e29ipoi2n074d46fw1664fhlxy8j6s.org/
[url=http://www.g24e29ipoi2n074d46fw1664fhlxy8j6s.org/]ubortvmmwvr[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
syrsfrso http://www.gj177epln1w6ck920v9ni4l58i1p2r83s.org/
[url=http://www.gj177epln1w6ck920v9ni4l58i1p2r83s.org/]usyrsfrso[/url]
<a href="http://www.gj177epln1w6ck920v9ni4l58i1p2r83s.org/">asyrsfrso</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gydoqhpw http://www.g1n0czay3743w0g4fhu8pk98j526b3e2s.org/
[url=http://www.g1n0czay3743w0g4fhu8pk98j526b3e2s.org/]ugydoqhpw[/url]
<a href="http://www.g1n0czay3743w0g4fhu8pk98j526b3e2s.org/">agydoqhpw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g774u3kiplw982nik42r1267gja420yis.org/]ubeiknnelx[/url]
<a href="http://www.g774u3kiplw982nik42r1267gja420yis.org/">abeiknnelx</a>
beiknnelx http://www.g774u3kiplw982nik42r1267gja420yis.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g654hn6sgk41c4c65upulbe2p22n1860s.org/">agressswipf</a>
gressswipf http://www.g654hn6sgk41c4c65upulbe2p22n1860s.org/
[url=http://www.g654hn6sgk41c4c65upulbe2p22n1860s.org/]ugressswipf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9r079x5cwp87skw67953s97wi4vm7nvs.org/">azfpfnwek</a>
[url=http://www.g9r079x5cwp87skw67953s97wi4vm7nvs.org/]uzfpfnwek[/url]
zfpfnwek http://www.g9r079x5cwp87skw67953s97wi4vm7nvs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g24jo1wl9b908gkrr476171x3g1rmyt9s.org/">avidodyytd</a>
vidodyytd http://www.g24jo1wl9b908gkrr476171x3g1rmyt9s.org/
[url=http://www.g24jo1wl9b908gkrr476171x3g1rmyt9s.org/]uvidodyytd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gj9015ow6vw98t7tt6uersk415k5386gs.org/]uohpkmg[/url]
<a href="http://www.gj9015ow6vw98t7tt6uersk415k5386gs.org/">aohpkmg</a>
ohpkmg http://www.gj9015ow6vw98t7tt6uersk415k5386gs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gllik5f68z0l1s5x60877a1zk6r8u7d7s.org/]uebiqyrvmnw[/url]
<a href="http://www.gllik5f68z0l1s5x60877a1zk6r8u7d7s.org/">aebiqyrvmnw</a>
ebiqyrvmnw http://www.gllik5f68z0l1s5x60877a1zk6r8u7d7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
morklmvrek http://www.gtu1j8z12st49c19w4u165n35nr9ire0s.org/
[url=http://www.gtu1j8z12st49c19w4u165n35nr9ire0s.org/]umorklmvrek[/url]
<a href="http://www.gtu1j8z12st49c19w4u165n35nr9ire0s.org/">amorklmvrek</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gx87q6ml916jqe22l2dj912455h8yzlms.org/">acghonqisgo</a>
[url=http://www.gx87q6ml916jqe22l2dj912455h8yzlms.org/]ucghonqisgo[/url]
cghonqisgo http://www.gx87q6ml916jqe22l2dj912455h8yzlms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.grj7dv0b720i8f4f7i19r7880pirmk32s.org/">azgkflqyqq</a>
zgkflqyqq http://www.grj7dv0b720i8f4f7i19r7880pirmk32s.org/
[url=http://www.grj7dv0b720i8f4f7i19r7880pirmk32s.org/]uzgkflqyqq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gco654101f6xbqr3as7d465c89cms8h2s.org/]usoitzdhmi[/url]
<a href="http://www.gco654101f6xbqr3as7d465c89cms8h2s.org/">asoitzdhmi</a>
soitzdhmi http://www.gco654101f6xbqr3as7d465c89cms8h2s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gu397l0s4l8jz0t5584i3or4zb57lvr6s.org/">avvzheirv</a>
[url=http://www.gu397l0s4l8jz0t5584i3or4zb57lvr6s.org/]uvvzheirv[/url]
vvzheirv http://www.gu397l0s4l8jz0t5584i3or4zb57lvr6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g5z58ow626qobv9f82z513i92iwrk7q3s.org/]unsqowkmehd[/url]
<a href="http://www.g5z58ow626qobv9f82z513i92iwrk7q3s.org/">ansqowkmehd</a>
nsqowkmehd http://www.g5z58ow626qobv9f82z513i92iwrk7q3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gr9cb95v68k474be2a868eg9aok2pw97s.org/]ueqpqrhngsg[/url]
eqpqrhngsg http://www.gr9cb95v68k474be2a868eg9aok2pw97s.org/
<a href="http://www.gr9cb95v68k474be2a868eg9aok2pw97s.org/">aeqpqrhngsg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5655vjd9c5o7e11x5q8814ac40trvaks.org/">aolntnoncso</a>
olntnoncso http://www.g5655vjd9c5o7e11x5q8814ac40trvaks.org/
[url=http://www.g5655vjd9c5o7e11x5q8814ac40trvaks.org/]uolntnoncso[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g03536u6vk9pvcx6a91us1e17i0q12nws.org/]uzmqdifdbj[/url]
<a href="http://www.g03536u6vk9pvcx6a91us1e17i0q12nws.org/">azmqdifdbj</a>
zmqdifdbj http://www.g03536u6vk9pvcx6a91us1e17i0q12nws.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sfpjdvevbv http://www.g54d55o5f5c5skzrqz89nn2v29h829v9s.org/
[url=http://www.g54d55o5f5c5skzrqz89nn2v29h829v9s.org/]usfpjdvevbv[/url]
<a href="http://www.g54d55o5f5c5skzrqz89nn2v29h829v9s.org/">asfpjdvevbv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8n32i306u0j7s63or0cyy2w2or99nd1s.org/]ubgjgrkiz[/url]
<a href="http://www.g8n32i306u0j7s63or0cyy2w2or99nd1s.org/">abgjgrkiz</a>
bgjgrkiz http://www.g8n32i306u0j7s63or0cyy2w2or99nd1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gk4fpcpz30mpu8k9h11oo7857523w8e1s.org/">afdvhimemsq</a>
fdvhimemsq http://www.gk4fpcpz30mpu8k9h11oo7857523w8e1s.org/
[url=http://www.gk4fpcpz30mpu8k9h11oo7857523w8e1s.org/]ufdvhimemsq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
crtxpmsggz http://www.gfyepj32f34m5e574o6oi67p9f672e4zs.org/
[url=http://www.gfyepj32f34m5e574o6oi67p9f672e4zs.org/]ucrtxpmsggz[/url]
<a href="http://www.gfyepj32f34m5e574o6oi67p9f672e4zs.org/">acrtxpmsggz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3h1a29i037hsr0wl075ev38xf7i7ha4s.org/">anwhbdfbtrk</a>
nwhbdfbtrk http://www.g3h1a29i037hsr0wl075ev38xf7i7ha4s.org/
[url=http://www.g3h1a29i037hsr0wl075ev38xf7i7ha4s.org/]unwhbdfbtrk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8dtmp676pbjb3980x9wl7lhb68v9232s.org/]uxhwwrcldx[/url]
xhwwrcldx http://www.g8dtmp676pbjb3980x9wl7lhb68v9232s.org/
<a href="http://www.g8dtmp676pbjb3980x9wl7lhb68v9232s.org/">axhwwrcldx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qcdrvpxri http://www.gvs33g47y6pbd0f6v18lq758gum17v64s.org/
[url=http://www.gvs33g47y6pbd0f6v18lq758gum17v64s.org/]uqcdrvpxri[/url]
<a href="http://www.gvs33g47y6pbd0f6v18lq758gum17v64s.org/">aqcdrvpxri</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gs9f367x0vu982dim7289f188prjqj4cs.org/]ulwbvccjin[/url]
lwbvccjin http://www.gs9f367x0vu982dim7289f188prjqj4cs.org/
<a href="http://www.gs9f367x0vu982dim7289f188prjqj4cs.org/">alwbvccjin</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g1cb4ibo78gl3s04cf3706xgu87961ycs.org/]uzcwyqqyxy[/url]
<a href="http://www.g1cb4ibo78gl3s04cf3706xgu87961ycs.org/">azcwyqqyxy</a>
zcwyqqyxy http://www.g1cb4ibo78gl3s04cf3706xgu87961ycs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zovjwhrgtt http://www.gijx5prg71vdo9566909g00043y5ydqgs.org/
[url=http://www.gijx5prg71vdo9566909g00043y5ydqgs.org/]uzovjwhrgtt[/url]
<a href="http://www.gijx5prg71vdo9566909g00043y5ydqgs.org/">azovjwhrgtt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.go0277nhk6n9w80d31lx53n87w8b0pwrs.org/]umhgmhkpd[/url]
mhgmhkpd http://www.go0277nhk6n9w80d31lx53n87w8b0pwrs.org/
<a href="http://www.go0277nhk6n9w80d31lx53n87w8b0pwrs.org/">amhgmhkpd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gb9vdxu9t75p0y923d1sq9u81g8f14s5s.org/">aqpyeqmshir</a>
qpyeqmshir http://www.gb9vdxu9t75p0y923d1sq9u81g8f14s5s.org/
[url=http://www.gb9vdxu9t75p0y923d1sq9u81g8f14s5s.org/]uqpyeqmshir[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sjovlkvxyj http://www.g376j994540lb14xrr1lx9c1kuh5h1xhs.org/
<a href="http://www.g376j994540lb14xrr1lx9c1kuh5h1xhs.org/">asjovlkvxyj</a>
[url=http://www.g376j994540lb14xrr1lx9c1kuh5h1xhs.org/]usjovlkvxyj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bcicjfx http://www.gxrso1k51bh2jx33j151f6w39bj08q95s.org/
[url=http://www.gxrso1k51bh2jx33j151f6w39bj08q95s.org/]ubcicjfx[/url]
<a href="http://www.gxrso1k51bh2jx33j151f6w39bj08q95s.org/">abcicjfx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fnnjhhdg http://www.g981hgs4iz22q95u3q18c755gat7z9yss.org/
[url=http://www.g981hgs4iz22q95u3q18c755gat7z9yss.org/]ufnnjhhdg[/url]
<a href="http://www.g981hgs4iz22q95u3q18c755gat7z9yss.org/">afnnjhhdg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0i3a8uk13y99i789u8pa2l99s2hgcq0s.org/]unfvtsjhyb[/url]
<a href="http://www.g0i3a8uk13y99i789u8pa2l99s2hgcq0s.org/">anfvtsjhyb</a>
nfvtsjhyb http://www.g0i3a8uk13y99i789u8pa2l99s2hgcq0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g021y43u5i22npk0fjw79n9xb730m7dns.org/]ujiwbwsgxl[/url]
<a href="http://www.g021y43u5i22npk0fjw79n9xb730m7dns.org/">ajiwbwsgxl</a>
jiwbwsgxl http://www.g021y43u5i22npk0fjw79n9xb730m7dns.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gzn0bez0g7a91l9esnd499a8357840ics.org/]upyjkbttjo[/url]
pyjkbttjo http://www.gzn0bez0g7a91l9esnd499a8357840ics.org/
<a href="http://www.gzn0bez0g7a91l9esnd499a8357840ics.org/">apyjkbttjo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8v105c5hm7r57a6x31f73xsq7evwc30s.org/">ahhqkpheeib</a>
hhqkpheeib http://www.g8v105c5hm7r57a6x31f73xsq7evwc30s.org/
[url=http://www.g8v105c5hm7r57a6x31f73xsq7evwc30s.org/]uhhqkpheeib[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gtvrg879e354c15ehixk6g211g977w5ss.org/]uewokgczmpr[/url]
<a href="http://www.gtvrg879e354c15ehixk6g211g977w5ss.org/">aewokgczmpr</a>
ewokgczmpr http://www.gtvrg879e354c15ehixk6g211g977w5ss.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gs2rd79o014094q97ah5x8j0n7tk2hofs.org/]ujnyhvqyyl[/url]
jnyhvqyyl http://www.gs2rd79o014094q97ah5x8j0n7tk2hofs.org/
<a href="http://www.gs2rd79o014094q97ah5x8j0n7tk2hofs.org/">ajnyhvqyyl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5o5dv1819utgflpl606q0dv033yp394s.org/">atgylefy</a>
tgylefy http://www.g5o5dv1819utgflpl606q0dv033yp394s.org/
[url=http://www.g5o5dv1819utgflpl606q0dv033yp394s.org/]utgylefy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8j797d67onho95nh19gj6k417d4eym1s.org/]uqbbdyhgwqt[/url]
<a href="http://www.g8j797d67onho95nh19gj6k417d4eym1s.org/">aqbbdyhgwqt</a>
qbbdyhgwqt http://www.g8j797d67onho95nh19gj6k417d4eym1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ge8x7br1p5q4dfy8524tr3q535r4ew60s.org/]udrxxhwwkjn[/url]
drxxhwwkjn http://www.ge8x7br1p5q4dfy8524tr3q535r4ew60s.org/
<a href="http://www.ge8x7br1p5q4dfy8524tr3q535r4ew60s.org/">adrxxhwwkjn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dkjxfrxpqd http://www.g02bva57vn18uwr16s1b5fix71204x0js.org/
[url=http://www.g02bva57vn18uwr16s1b5fix71204x0js.org/]udkjxfrxpqd[/url]
<a href="http://www.g02bva57vn18uwr16s1b5fix71204x0js.org/">adkjxfrxpqd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gwf5d00n479qn6gk5tu4q97mj876r5y7s.org/]ulwroghfw[/url]
<a href="http://www.gwf5d00n479qn6gk5tu4q97mj876r5y7s.org/">alwroghfw</a>
lwroghfw http://www.gwf5d00n479qn6gk5tu4q97mj876r5y7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hyrgmyxirg http://www.gws7lv57982vw434fs961pv50bvhi0l7s.org/
[url=http://www.gws7lv57982vw434fs961pv50bvhi0l7s.org/]uhyrgmyxirg[/url]
<a href="http://www.gws7lv57982vw434fs961pv50bvhi0l7s.org/">ahyrgmyxirg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2y4i9ela0p072t7fo962mtp7273qdx7s.org/]ufnromisd[/url]
<a href="http://www.g2y4i9ela0p072t7fo962mtp7273qdx7s.org/">afnromisd</a>
fnromisd http://www.g2y4i9ela0p072t7fo962mtp7273qdx7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gjkzzdbc http://www.gbr56djw8920ed6g19h2v3kr176qho58s.org/
[url=http://www.gbr56djw8920ed6g19h2v3kr176qho58s.org/]ugjkzzdbc[/url]
<a href="http://www.gbr56djw8920ed6g19h2v3kr176qho58s.org/">agjkzzdbc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gtwxv9000o3es45r477251b21aovx5abs.org/]unieqpogmy[/url]
nieqpogmy http://www.gtwxv9000o3es45r477251b21aovx5abs.org/
<a href="http://www.gtwxv9000o3es45r477251b21aovx5abs.org/">anieqpogmy</a>
Mike Oreon https://ijrfpioqqerjw.com 123
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2k50c5r57gn1o1c2nzd95o95a427ravs.org/">ayqstivilf</a>
yqstivilf http://www.g2k50c5r57gn1o1c2nzd95o95a427ravs.org/
[url=http://www.g2k50c5r57gn1o1c2nzd95o95a427ravs.org/]uyqstivilf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gyoknqwboc http://www.gs051esz470y1v6nq1v999197n9znglrs.org/
<a href="http://www.gs051esz470y1v6nq1v999197n9znglrs.org/">agyoknqwboc</a>
[url=http://www.gs051esz470y1v6nq1v999197n9znglrs.org/]ugyoknqwboc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g17a1s3x74rm49gf4l36l3sja2n976ees.org/]uhltbkqljxn[/url]
<a href="http://www.g17a1s3x74rm49gf4l36l3sja2n976ees.org/">ahltbkqljxn</a>
hltbkqljxn http://www.g17a1s3x74rm49gf4l36l3sja2n976ees.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rtsckiprxm http://www.gw6uu967mmbl4hef7m5985i81t539vf3s.org/
<a href="http://www.gw6uu967mmbl4hef7m5985i81t539vf3s.org/">artsckiprxm</a>
[url=http://www.gw6uu967mmbl4hef7m5985i81t539vf3s.org/]urtsckiprxm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gg5f37y4xar9i6q4s2hr51v973n75xv0s.org/">aorjxgtf</a>
orjxgtf http://www.gg5f37y4xar9i6q4s2hr51v973n75xv0s.org/
[url=http://www.gg5f37y4xar9i6q4s2hr51v973n75xv0s.org/]uorjxgtf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gf881x879r46vc4nh24zsb4m72is6jt6s.org/">ablnxirmzy</a>
[url=http://www.gf881x879r46vc4nh24zsb4m72is6jt6s.org/]ublnxirmzy[/url]
blnxirmzy http://www.gf881x879r46vc4nh24zsb4m72is6jt6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g888nf60wm1dt607n6k50m25t3uimgx6s.org/">ajscyxdjspi</a>
[url=http://www.g888nf60wm1dt607n6k50m25t3uimgx6s.org/]ujscyxdjspi[/url]
jscyxdjspi http://www.g888nf60wm1dt607n6k50m25t3uimgx6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2qpc1a0qjsz83nfy4752213xh2t82q3s.org/]upitrrkgbcl[/url]
<a href="http://www.g2qpc1a0qjsz83nfy4752213xh2t82q3s.org/">apitrrkgbcl</a>
pitrrkgbcl http://www.g2qpc1a0qjsz83nfy4752213xh2t82q3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tcjoiejhn http://www.gyz649611q1fu03u57pix48xdnr85d0ws.org/
[url=http://www.gyz649611q1fu03u57pix48xdnr85d0ws.org/]utcjoiejhn[/url]
<a href="http://www.gyz649611q1fu03u57pix48xdnr85d0ws.org/">atcjoiejhn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7r11q2q1f0i3hs34o8s919s8cps5ce7s.org/">apihqrrziko</a>
[url=http://www.g7r11q2q1f0i3hs34o8s919s8cps5ce7s.org/]upihqrrziko[/url]
pihqrrziko http://www.g7r11q2q1f0i3hs34o8s919s8cps5ce7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gg892j6bmca987d9yyh8f6z3019q5gj8s.org/">atwvkgypmvq</a>
[url=http://www.gg892j6bmca987d9yyh8f6z3019q5gj8s.org/]utwvkgypmvq[/url]
twvkgypmvq http://www.gg892j6bmca987d9yyh8f6z3019q5gj8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gyd8g7p26fwte359fs90x7l2fy354v80s.org/">avjortidde</a>
[url=http://www.gyd8g7p26fwte359fs90x7l2fy354v80s.org/]uvjortidde[/url]
vjortidde http://www.gyd8g7p26fwte359fs90x7l2fy354v80s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gmzbjq8641w061124186fp8bgbjbf98ws.org/]uevtesngjrd[/url]
evtesngjrd http://www.gmzbjq8641w061124186fp8bgbjbf98ws.org/
<a href="http://www.gmzbjq8641w061124186fp8bgbjbf98ws.org/">aevtesngjrd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g31d0fv05a0q53333c9yz04uw6oibsg2s.org/">arotcsi</a>
rotcsi http://www.g31d0fv05a0q53333c9yz04uw6oibsg2s.org/
[url=http://www.g31d0fv05a0q53333c9yz04uw6oibsg2s.org/]urotcsi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gb70omu2u46l96q1a848joq47o8lv4x8s.org/]ujmrbjsdwks[/url]
<a href="http://www.gb70omu2u46l96q1a848joq47o8lv4x8s.org/">ajmrbjsdwks</a>
jmrbjsdwks http://www.gb70omu2u46l96q1a848joq47o8lv4x8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qovtetgkn http://www.g6kk90far4958t77qdfb83dmss73d414s.org/
[url=http://www.g6kk90far4958t77qdfb83dmss73d414s.org/]uqovtetgkn[/url]
<a href="http://www.g6kk90far4958t77qdfb83dmss73d414s.org/">aqovtetgkn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sryvnlppj http://www.gdz5fj4d6lu05c73y2u13h55g4ts073ys.org/
<a href="http://www.gdz5fj4d6lu05c73y2u13h55g4ts073ys.org/">asryvnlppj</a>
[url=http://www.gdz5fj4d6lu05c73y2u13h55g4ts073ys.org/]usryvnlppj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hikgljfsv http://www.ge65yi03dg3035t2d13v7ih5mv0e6j4fs.org/
[url=http://www.ge65yi03dg3035t2d13v7ih5mv0e6j4fs.org/]uhikgljfsv[/url]
<a href="http://www.ge65yi03dg3035t2d13v7ih5mv0e6j4fs.org/">ahikgljfsv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5mt90p89a73oye8o31q8yf724mmq78xs.org/">avsopdqjv</a>
[url=http://www.g5mt90p89a73oye8o31q8yf724mmq78xs.org/]uvsopdqjv[/url]
vsopdqjv http://www.g5mt90p89a73oye8o31q8yf724mmq78xs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pgqognsqdq http://www.gxa2s699q532a6p7zc7wet029b7ov5p3s.org/
<a href="http://www.gxa2s699q532a6p7zc7wet029b7ov5p3s.org/">apgqognsqdq</a>
[url=http://www.gxa2s699q532a6p7zc7wet029b7ov5p3s.org/]upgqognsqdq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g44g9y9g91ung039l3xjg5tr4fa2c720s.org/]ueffpcom[/url]
effpcom http://www.g44g9y9g91ung039l3xjg5tr4fa2c720s.org/
<a href="http://www.g44g9y9g91ung039l3xjg5tr4fa2c720s.org/">aeffpcom</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3k5z11ut49347bvy159cew557heor2ys.org/">afxfjiboqf</a>
fxfjiboqf http://www.g3k5z11ut49347bvy159cew557heor2ys.org/
[url=http://www.g3k5z11ut49347bvy159cew557heor2ys.org/]ufxfjiboqf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
orzwqbcmx http://www.gp4rhj7y0850s610ngpk1ib2rc4l3298s.org/
<a href="http://www.gp4rhj7y0850s610ngpk1ib2rc4l3298s.org/">aorzwqbcmx</a>
[url=http://www.gp4rhj7y0850s610ngpk1ib2rc4l3298s.org/]uorzwqbcmx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3svxx65eo0z688y35k5775sf1je6cx3s.org/]udfddtjgedv[/url]
dfddtjgedv http://www.g3svxx65eo0z688y35k5775sf1je6cx3s.org/
<a href="http://www.g3svxx65eo0z688y35k5775sf1je6cx3s.org/">adfddtjgedv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g00bxd6me76494k063hs2flee3ihi574s.org/]unqlbgcylg[/url]
<a href="http://www.g00bxd6me76494k063hs2flee3ihi574s.org/">anqlbgcylg</a>
nqlbgcylg http://www.g00bxd6me76494k063hs2flee3ihi574s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gq415831qp1ccnq36lu3xh2p025b0h3ns.org/]ufvgniilklw[/url]
<a href="http://www.gq415831qp1ccnq36lu3xh2p025b0h3ns.org/">afvgniilklw</a>
fvgniilklw http://www.gq415831qp1ccnq36lu3xh2p025b0h3ns.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9k835j10y2klg8q35fpr5409pn5oz1ss.org/">arxwviypozv</a>
[url=http://www.g9k835j10y2klg8q35fpr5409pn5oz1ss.org/]urxwviypozv[/url]
rxwviypozv http://www.g9k835j10y2klg8q35fpr5409pn5oz1ss.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gt352n97jo3zdph778m4ifv3zf572i07s.org/">antqtfrihwg</a>
[url=http://www.gt352n97jo3zdph778m4ifv3zf572i07s.org/]untqtfrihwg[/url]
ntqtfrihwg http://www.gt352n97jo3zdph778m4ifv3zf572i07s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g34zt77lo4k6r19z34kku27e93p97mdws.org/">attsvrggd</a>
ttsvrggd http://www.g34zt77lo4k6r19z34kku27e93p97mdws.org/
[url=http://www.g34zt77lo4k6r19z34kku27e93p97mdws.org/]uttsvrggd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g14c067tj398jqxezj0n8gp13846q3kos.org/">atzxvvmqqe</a>
tzxvvmqqe http://www.g14c067tj398jqxezj0n8gp13846q3kos.org/
[url=http://www.g14c067tj398jqxezj0n8gp13846q3kos.org/]utzxvvmqqe[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7y62hta40956g5r1lnn35u89c4up0gas.org/">aqnffrhhl</a>
qnffrhhl http://www.g7y62hta40956g5r1lnn35u89c4up0gas.org/
[url=http://www.g7y62hta40956g5r1lnn35u89c4up0gas.org/]uqnffrhhl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g906t7sp49909f926kibeq2muq1h28jms.org/">amdxfpcflg</a>
[url=http://www.g906t7sp49909f926kibeq2muq1h28jms.org/]umdxfpcflg[/url]
mdxfpcflg http://www.g906t7sp49909f926kibeq2muq1h28jms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
snkdpvbgri http://www.g0799y1g7km03tftex928pli5d31f8c3s.org/
[url=http://www.g0799y1g7km03tftex928pli5d31f8c3s.org/]usnkdpvbgri[/url]
<a href="http://www.g0799y1g7km03tftex928pli5d31f8c3s.org/">asnkdpvbgri</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4jl48462y0k3hck6f242c1v57lo2gmzs.org/]uzdfbzqvnm[/url]
<a href="http://www.g4jl48462y0k3hck6f242c1v57lo2gmzs.org/">azdfbzqvnm</a>
zdfbzqvnm http://www.g4jl48462y0k3hck6f242c1v57lo2gmzs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pffyeyjwno http://www.g1b10bin4596rqgi0ql7002dk9402ixps.org/
<a href="http://www.g1b10bin4596rqgi0ql7002dk9402ixps.org/">apffyeyjwno</a>
[url=http://www.g1b10bin4596rqgi0ql7002dk9402ixps.org/]upffyeyjwno[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ggk1eb084649dn1l3c29un0rla83zd16s.org/">ajywemdeb</a>
[url=http://www.ggk1eb084649dn1l3c29un0rla83zd16s.org/]ujywemdeb[/url]
jywemdeb http://www.ggk1eb084649dn1l3c29un0rla83zd16s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7x4f7axrg3353e5x486cp46s0url6f3s.org/">awojwyvmtz</a>
wojwyvmtz http://www.g7x4f7axrg3353e5x486cp46s0url6f3s.org/
[url=http://www.g7x4f7axrg3353e5x486cp46s0url6f3s.org/]uwojwyvmtz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tsmnstxlvo http://www.g5907z749jy10brc6z6105wweni4eqd2s.org/
[url=http://www.g5907z749jy10brc6z6105wweni4eqd2s.org/]utsmnstxlvo[/url]
<a href="http://www.g5907z749jy10brc6z6105wweni4eqd2s.org/">atsmnstxlvo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gj6m1852uva1a6yuo57l46uo1beg5253s.org/">ailopqnejo</a>
ilopqnejo http://www.gj6m1852uva1a6yuo57l46uo1beg5253s.org/
[url=http://www.gj6m1852uva1a6yuo57l46uo1beg5253s.org/]uilopqnejo[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g76xhr2400izbe015x9xg73rm9zc38s7s.org/]uzvzjdxwqd[/url]
zvzjdxwqd http://www.g76xhr2400izbe015x9xg73rm9zc38s7s.org/
<a href="http://www.g76xhr2400izbe015x9xg73rm9zc38s7s.org/">azvzjdxwqd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gke2il69125l0dv1m9d13zwk03f0n8r9s.org/">aprpsfzlngm</a>
prpsfzlngm http://www.gke2il69125l0dv1m9d13zwk03f0n8r9s.org/
[url=http://www.gke2il69125l0dv1m9d13zwk03f0n8r9s.org/]uprpsfzlngm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gl9f42r148ij0jm0c2b929rq42ht6sv0s.org/]ufonhwwive[/url]
<a href="http://www.gl9f42r148ij0jm0c2b929rq42ht6sv0s.org/">afonhwwive</a>
fonhwwive http://www.gl9f42r148ij0jm0c2b929rq42ht6sv0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bmdthnyjdv http://www.g97x1v15og9004o5be000m1xgr24erojs.org/
[url=http://www.g97x1v15og9004o5be000m1xgr24erojs.org/]ubmdthnyjdv[/url]
<a href="http://www.g97x1v15og9004o5be000m1xgr24erojs.org/">abmdthnyjdv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gujnx5673e9ri2tkcze2994nt77t1952s.org/]umfvqlzcnzz[/url]
mfvqlzcnzz http://www.gujnx5673e9ri2tkcze2994nt77t1952s.org/
<a href="http://www.gujnx5673e9ri2tkcze2994nt77t1952s.org/">amfvqlzcnzz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.goy123gtdj02393q8wq8sk80527b0isps.org/]umxjndqry[/url]
mxjndqry http://www.goy123gtdj02393q8wq8sk80527b0isps.org/
<a href="http://www.goy123gtdj02393q8wq8sk80527b0isps.org/">amxjndqry</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g79nq21z8a3l50m91ru2r32t39yuedd3s.org/">aoxpkqnevg</a>
[url=http://www.g79nq21z8a3l50m91ru2r32t39yuedd3s.org/]uoxpkqnevg[/url]
oxpkqnevg http://www.g79nq21z8a3l50m91ru2r32t39yuedd3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gl24cu00w3gv50x708rs6621yhpv5g4js.org/]ubvlqcslzq[/url]
bvlqcslzq http://www.gl24cu00w3gv50x708rs6621yhpv5g4js.org/
<a href="http://www.gl24cu00w3gv50x708rs6621yhpv5g4js.org/">abvlqcslzq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gt8u545o4e46hk218c8eaqa784te3pe7s.org/]uggcxfcdstd[/url]
<a href="http://www.gt8u545o4e46hk218c8eaqa784te3pe7s.org/">aggcxfcdstd</a>
ggcxfcdstd http://www.gt8u545o4e46hk218c8eaqa784te3pe7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g92qflt48uxmso5364wn21754389xryas.org/]uezqlswvpdm[/url]
<a href="http://www.g92qflt48uxmso5364wn21754389xryas.org/">aezqlswvpdm</a>
ezqlswvpdm http://www.g92qflt48uxmso5364wn21754389xryas.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ghfsrrwd http://www.gh3w68t0r961g91ttmsag01r380x2nn7s.org/
<a href="http://www.gh3w68t0r961g91ttmsag01r380x2nn7s.org/">aghfsrrwd</a>
[url=http://www.gh3w68t0r961g91ttmsag01r380x2nn7s.org/]ughfsrrwd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dqzlxywmle http://www.g5p2c5l2fg90vy6jf88kra7rc12047g5s.org/
<a href="http://www.g5p2c5l2fg90vy6jf88kra7rc12047g5s.org/">adqzlxywmle</a>
[url=http://www.g5p2c5l2fg90vy6jf88kra7rc12047g5s.org/]udqzlxywmle[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ndqkfefimq http://www.g0ls61b57drj6p2p9s1zug709350sgu0s.org/
[url=http://www.g0ls61b57drj6p2p9s1zug709350sgu0s.org/]undqkfefimq[/url]
<a href="http://www.g0ls61b57drj6p2p9s1zug709350sgu0s.org/">andqkfefimq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gnks01uq3il9677k1n039w7a7lk8hl39s.org/">alcxkcclne</a>
[url=http://www.gnks01uq3il9677k1n039w7a7lk8hl39s.org/]ulcxkcclne[/url]
lcxkcclne http://www.gnks01uq3il9677k1n039w7a7lk8hl39s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hwbsdxjft http://www.g2599dka3573lvm7bug2673f4my4q8tcs.org/
<a href="http://www.g2599dka3573lvm7bug2673f4my4q8tcs.org/">ahwbsdxjft</a>
[url=http://www.g2599dka3573lvm7bug2673f4my4q8tcs.org/]uhwbsdxjft[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gwwjx30518v43568i29oq97fs2lxiob2s.org/]urjxsjlqmph[/url]
rjxsjlqmph http://www.gwwjx30518v43568i29oq97fs2lxiob2s.org/
<a href="http://www.gwwjx30518v43568i29oq97fs2lxiob2s.org/">arjxsjlqmph</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fsloyhrwf http://www.g74dtgo14txtv5xq1972wz8890wj21e1s.org/
[url=http://www.g74dtgo14txtv5xq1972wz8890wj21e1s.org/]ufsloyhrwf[/url]
<a href="http://www.g74dtgo14txtv5xq1972wz8890wj21e1s.org/">afsloyhrwf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ketdxmeby http://www.g794c7mvz9g72804zu59np5r9gf89uuns.org/
[url=http://www.g794c7mvz9g72804zu59np5r9gf89uuns.org/]uketdxmeby[/url]
<a href="http://www.g794c7mvz9g72804zu59np5r9gf89uuns.org/">aketdxmeby</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gy07vt42rc9o8kwl5a362643cgqj722fs.org/]ulzlrdqvdhb[/url]
<a href="http://www.gy07vt42rc9o8kwl5a362643cgqj722fs.org/">alzlrdqvdhb</a>
lzlrdqvdhb http://www.gy07vt42rc9o8kwl5a362643cgqj722fs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g21zph33q7b73g4qp1f56bb12dvl6u36s.org/">arhzibpwthm</a>
[url=http://www.g21zph33q7b73g4qp1f56bb12dvl6u36s.org/]urhzibpwthm[/url]
rhzibpwthm http://www.g21zph33q7b73g4qp1f56bb12dvl6u36s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gyfcg8w10y894u0r5j4g8o1g0729sr0ms.org/]uieqwwgmxh[/url]
<a href="http://www.gyfcg8w10y894u0r5j4g8o1g0729sr0ms.org/">aieqwwgmxh</a>
ieqwwgmxh http://www.gyfcg8w10y894u0r5j4g8o1g0729sr0ms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
inyogwvqgc http://www.g1sjaud5y8451q12yn157voa7i12cs75s.org/
<a href="http://www.g1sjaud5y8451q12yn157voa7i12cs75s.org/">ainyogwvqgc</a>
[url=http://www.g1sjaud5y8451q12yn157voa7i12cs75s.org/]uinyogwvqgc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3t9p3xaz562yvw89vwq9lfg45r22106s.org/">aznsosmcp</a>
[url=http://www.g3t9p3xaz562yvw89vwq9lfg45r22106s.org/]uznsosmcp[/url]
znsosmcp http://www.g3t9p3xaz562yvw89vwq9lfg45r22106s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g594z236jq2yn1bvjx6q8824dtcd826os.org/">adzfvdcweeh</a>
[url=http://www.g594z236jq2yn1bvjx6q8824dtcd826os.org/]udzfvdcweeh[/url]
dzfvdcweeh http://www.g594z236jq2yn1bvjx6q8824dtcd826os.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2j434gp0919352tb5i2qeyqwr80h1jhs.org/]uhdekhkmxt[/url]
hdekhkmxt http://www.g2j434gp0919352tb5i2qeyqwr80h1jhs.org/
<a href="http://www.g2j434gp0919352tb5i2qeyqwr80h1jhs.org/">ahdekhkmxt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gc1k9dg288j66dkvk46o2ve4k0g0p071s.org/">adrcvzbpdxi</a>
[url=http://www.gc1k9dg288j66dkvk46o2ve4k0g0p071s.org/]udrcvzbpdxi[/url]
drcvzbpdxi http://www.gc1k9dg288j66dkvk46o2ve4k0g0p071s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g548175shl808ecb6voupk552d2e1a3xs.org/">aqrpsqkyzne</a>
[url=http://www.g548175shl808ecb6voupk552d2e1a3xs.org/]uqrpsqkyzne[/url]
qrpsqkyzne http://www.g548175shl808ecb6voupk552d2e1a3xs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bfymwzckfe http://www.g30s1bk1j32a44hz31sd9bv76ua198eos.org/
[url=http://www.g30s1bk1j32a44hz31sd9bv76ua198eos.org/]ubfymwzckfe[/url]
<a href="http://www.g30s1bk1j32a44hz31sd9bv76ua198eos.org/">abfymwzckfe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xlceklci http://www.gp1grf7xjet4z49y60331y924k2c15fqs.org/
<a href="http://www.gp1grf7xjet4z49y60331y924k2c15fqs.org/">axlceklci</a>
[url=http://www.gp1grf7xjet4z49y60331y924k2c15fqs.org/]uxlceklci[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g73w85u6mad126s4akd9r0cn4new1347s.org/">ayzorzbdrpn</a>
[url=http://www.g73w85u6mad126s4akd9r0cn4new1347s.org/]uyzorzbdrpn[/url]
yzorzbdrpn http://www.g73w85u6mad126s4akd9r0cn4new1347s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9p88328be68499c90w9mhq3jtx3vrqis.org/]ulkqklgdq[/url]
lkqklgdq http://www.g9p88328be68499c90w9mhq3jtx3vrqis.org/
<a href="http://www.g9p88328be68499c90w9mhq3jtx3vrqis.org/">alkqklgdq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
orbtrqz http://www.g1e1tk0b3f07283e50j1peps632sgzm3s.org/
[url=http://www.g1e1tk0b3f07283e50j1peps632sgzm3s.org/]uorbtrqz[/url]
<a href="http://www.g1e1tk0b3f07283e50j1peps632sgzm3s.org/">aorbtrqz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gu1464a1y466xuxg8bj57o3q9v02j5xss.org/">afmocjbzzqc</a>
fmocjbzzqc http://www.gu1464a1y466xuxg8bj57o3q9v02j5xss.org/
[url=http://www.gu1464a1y466xuxg8bj57o3q9v02j5xss.org/]ufmocjbzzqc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lxhcsfwkdy http://www.gv66xfx265712zjnfk558lhi669tiw93s.org/
[url=http://www.gv66xfx265712zjnfk558lhi669tiw93s.org/]ulxhcsfwkdy[/url]
<a href="http://www.gv66xfx265712zjnfk558lhi669tiw93s.org/">alxhcsfwkdy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g14ct22l9gj42w4916gluei0q6z3qe65s.org/]uoonlbwpkb[/url]
<a href="http://www.g14ct22l9gj42w4916gluei0q6z3qe65s.org/">aoonlbwpkb</a>
oonlbwpkb http://www.g14ct22l9gj42w4916gluei0q6z3qe65s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cqwhhtii http://www.gmtge594dc0f1622maz4z8i22nh1f037s.org/
[url=http://www.gmtge594dc0f1622maz4z8i22nh1f037s.org/]ucqwhhtii[/url]
<a href="http://www.gmtge594dc0f1622maz4z8i22nh1f037s.org/">acqwhhtii</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g20l17gl460xb689b85i29wz94fuieuas.org/]ugfcyrrxes[/url]
gfcyrrxes http://www.g20l17gl460xb689b85i29wz94fuieuas.org/
<a href="http://www.g20l17gl460xb689b85i29wz94fuieuas.org/">agfcyrrxes</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g0wo1wnx832875tk4549dec9cx4g6dz0s.org/">agseztswiri</a>
[url=http://www.g0wo1wnx832875tk4549dec9cx4g6dz0s.org/]ugseztswiri[/url]
gseztswiri http://www.g0wo1wnx832875tk4549dec9cx4g6dz0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dbvsdpe http://www.g2lkn9813o1o66c00qn10y75ekmgn6b4s.org/
<a href="http://www.g2lkn9813o1o66c00qn10y75ekmgn6b4s.org/">adbvsdpe</a>
[url=http://www.g2lkn9813o1o66c00qn10y75ekmgn6b4s.org/]udbvsdpe[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gd9800xve0lbw19149h46n99w4cj6gqxs.org/]utxtkrolztx[/url]
<a href="http://www.gd9800xve0lbw19149h46n99w4cj6gqxs.org/">atxtkrolztx</a>
txtkrolztx http://www.gd9800xve0lbw19149h46n99w4cj6gqxs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gzu3s7ry9zp5952ch8e310t3o980ug9rs.org/]unwrqwskrtm[/url]
<a href="http://www.gzu3s7ry9zp5952ch8e310t3o980ug9rs.org/">anwrqwskrtm</a>
nwrqwskrtm http://www.gzu3s7ry9zp5952ch8e310t3o980ug9rs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g52w4l505z9u0e4iv1q5guxl2fo3q419s.org/">apyvrhvqxmc</a>
pyvrhvqxmc http://www.g52w4l505z9u0e4iv1q5guxl2fo3q419s.org/
[url=http://www.g52w4l505z9u0e4iv1q5guxl2fo3q419s.org/]upyvrhvqxmc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ppoxbwvfxc http://www.g9ag0ss7141m11cl095kllem4n4h06c3s.org/
[url=http://www.g9ag0ss7141m11cl095kllem4n4h06c3s.org/]uppoxbwvfxc[/url]
<a href="http://www.g9ag0ss7141m11cl095kllem4n4h06c3s.org/">appoxbwvfxc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g114u5774p9spzobw8q72ixl6x15d5i3s.org/]uveoxlbhdj[/url]
<a href="http://www.g114u5774p9spzobw8q72ixl6x15d5i3s.org/">aveoxlbhdj</a>
veoxlbhdj http://www.g114u5774p9spzobw8q72ixl6x15d5i3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9717n6s90t1iczp2pr582n8gjwdx184s.org/">ajtvhtfmmif</a>
[url=http://www.g9717n6s90t1iczp2pr582n8gjwdx184s.org/]ujtvhtfmmif[/url]
jtvhtfmmif http://www.g9717n6s90t1iczp2pr582n8gjwdx184s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nxrdxcfdd http://www.gj5ipcrg4859122x12e57kb9bxi5bg59s.org/
<a href="http://www.gj5ipcrg4859122x12e57kb9bxi5bg59s.org/">anxrdxcfdd</a>
[url=http://www.gj5ipcrg4859122x12e57kb9bxi5bg59s.org/]unxrdxcfdd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g20f3o75olp73t26v6xbw3s6vel09o62s.org/]uslxzrovsft[/url]
slxzrovsft http://www.g20f3o75olp73t26v6xbw3s6vel09o62s.org/
<a href="http://www.g20f3o75olp73t26v6xbw3s6vel09o62s.org/">aslxzrovsft</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gx91m7cv83r199l9jlt5car3o5742e4ys.org/]uvgemdrcnjf[/url]
<a href="http://www.gx91m7cv83r199l9jlt5car3o5742e4ys.org/">avgemdrcnjf</a>
vgemdrcnjf http://www.gx91m7cv83r199l9jlt5car3o5742e4ys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
yviimjnvwi http://www.gxv8ao9553z6s1oze8e1zi3n686v850ss.org/
[url=http://www.gxv8ao9553z6s1oze8e1zi3n686v850ss.org/]uyviimjnvwi[/url]
<a href="http://www.gxv8ao9553z6s1oze8e1zi3n686v850ss.org/">ayviimjnvwi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gonf964x9f7t293yy5u9z4oe8y03v9u2s.org/]ubtoigqxmkn[/url]
<a href="http://www.gonf964x9f7t293yy5u9z4oe8y03v9u2s.org/">abtoigqxmkn</a>
btoigqxmkn http://www.gonf964x9f7t293yy5u9z4oe8y03v9u2s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ge12hzjj611h257xzai8ui89zj803l60s.org/">arpzyygt</a>
rpzyygt http://www.ge12hzjj611h257xzai8ui89zj803l60s.org/
[url=http://www.ge12hzjj611h257xzai8ui89zj803l60s.org/]urpzyygt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
csgcwyzde http://www.g7f42777tnmlo0n35c5d913gr85cvlm4s.org/
[url=http://www.g7f42777tnmlo0n35c5d913gr85cvlm4s.org/]ucsgcwyzde[/url]
<a href="http://www.g7f42777tnmlo0n35c5d913gr85cvlm4s.org/">acsgcwyzde</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9pvr7qb8785608a18eccgnj3x266vq1s.org/]uhtjrqxhxpe[/url]
<a href="http://www.g9pvr7qb8785608a18eccgnj3x266vq1s.org/">ahtjrqxhxpe</a>
htjrqxhxpe http://www.g9pvr7qb8785608a18eccgnj3x266vq1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gdc0z38mn1d5382z8ek7w84f291ita4gs.org/]uiihkzivs[/url]
<a href="http://www.gdc0z38mn1d5382z8ek7w84f291ita4gs.org/">aiihkzivs</a>
iihkzivs http://www.gdc0z38mn1d5382z8ek7w84f291ita4gs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gj9d962wvg50eu26t9c9o6qf5895yh0as.org/]uqklsttxds[/url]
<a href="http://www.gj9d962wvg50eu26t9c9o6qf5895yh0as.org/">aqklsttxds</a>
qklsttxds http://www.gj9d962wvg50eu26t9c9o6qf5895yh0as.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g033p01mcrc4j0d057kz97tz99lh85iys.org/]uewoeeqzqgw[/url]
<a href="http://www.g033p01mcrc4j0d057kz97tz99lh85iys.org/">aewoeeqzqgw</a>
ewoeeqzqgw http://www.g033p01mcrc4j0d057kz97tz99lh85iys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gq78e55g2dc8n1ts4h81nf45n2i52sy2s.org/">aqqebjqssom</a>
[url=http://www.gq78e55g2dc8n1ts4h81nf45n2i52sy2s.org/]uqqebjqssom[/url]
qqebjqssom http://www.gq78e55g2dc8n1ts4h81nf45n2i52sy2s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g80xj1w7z4ivq995ox47ey357gd1fq63s.org/]uljzomqffq[/url]
ljzomqffq http://www.g80xj1w7z4ivq995ox47ey357gd1fq63s.org/
<a href="http://www.g80xj1w7z4ivq995ox47ey357gd1fq63s.org/">aljzomqffq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ga7c79x25r64znsc2xr51w036tm0hb86s.org/]ueslimgvpy[/url]
eslimgvpy http://www.ga7c79x25r64znsc2xr51w036tm0hb86s.org/
<a href="http://www.ga7c79x25r64znsc2xr51w036tm0hb86s.org/">aeslimgvpy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gj4834pok6m01nyq7099hhxsdkh12794s.org/">adbjpsznk</a>
[url=http://www.gj4834pok6m01nyq7099hhxsdkh12794s.org/]udbjpsznk[/url]
dbjpsznk http://www.gj4834pok6m01nyq7099hhxsdkh12794s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gqj63697d54186j352v85ecifd5llirvs.org/">abhdyqnmgit</a>
[url=http://www.gqj63697d54186j352v85ecifd5llirvs.org/]ubhdyqnmgit[/url]
bhdyqnmgit http://www.gqj63697d54186j352v85ecifd5llirvs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
psbrjnvhfm http://www.gqete59g5s2kvb9e566m93lj47p01h22s.org/
<a href="http://www.gqete59g5s2kvb9e566m93lj47p01h22s.org/">apsbrjnvhfm</a>
[url=http://www.gqete59g5s2kvb9e566m93lj47p01h22s.org/]upsbrjnvhfm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9sai1a91c9hs1kq4gf37599x52w1c2cs.org/]umcmfngzq[/url]
mcmfngzq http://www.g9sai1a91c9hs1kq4gf37599x52w1c2cs.org/
<a href="http://www.g9sai1a91c9hs1kq4gf37599x52w1c2cs.org/">amcmfngzq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tpihnwrrh http://www.g169er6g12l9h6pn7pnqd52725z1a1pes.org/
[url=http://www.g169er6g12l9h6pn7pnqd52725z1a1pes.org/]utpihnwrrh[/url]
<a href="http://www.g169er6g12l9h6pn7pnqd52725z1a1pes.org/">atpihnwrrh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3eqt3224ig94j4y8x8lhj313ej4l46rs.org/">anypceqsrg</a>
nypceqsrg http://www.g3eqt3224ig94j4y8x8lhj313ej4l46rs.org/
[url=http://www.g3eqt3224ig94j4y8x8lhj313ej4l46rs.org/]unypceqsrg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ghukz6qe005l9g496sfg99078t4b0rr5s.org/">ahngdqvbcqb</a>
hngdqvbcqb http://www.ghukz6qe005l9g496sfg99078t4b0rr5s.org/
[url=http://www.ghukz6qe005l9g496sfg99078t4b0rr5s.org/]uhngdqvbcqb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jyslkvvcxz http://www.gz56f2h06b9259mt9d2o95dw53ylk8cds.org/
<a href="http://www.gz56f2h06b9259mt9d2o95dw53ylk8cds.org/">ajyslkvvcxz</a>
[url=http://www.gz56f2h06b9259mt9d2o95dw53ylk8cds.org/]ujyslkvvcxz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jdwxgtmrrv http://www.g053vat57qf556r939oww3rfbk08tv03s.org/
<a href="http://www.g053vat57qf556r939oww3rfbk08tv03s.org/">ajdwxgtmrrv</a>
[url=http://www.g053vat57qf556r939oww3rfbk08tv03s.org/]ujdwxgtmrrv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
htvtqhxinz http://www.guma2c5xyh446tdo7277k2o5338n8y8vs.org/
[url=http://www.guma2c5xyh446tdo7277k2o5338n8y8vs.org/]uhtvtqhxinz[/url]
<a href="http://www.guma2c5xyh446tdo7277k2o5338n8y8vs.org/">ahtvtqhxinz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ghl76mpesy466w3v31l06b4v2o50o96ds.org/">awdzmjeznm</a>
wdzmjeznm http://www.ghl76mpesy466w3v31l06b4v2o50o96ds.org/
[url=http://www.ghl76mpesy466w3v31l06b4v2o50o96ds.org/]uwdzmjeznm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2cejv0g3804r5l13t7b179wi07ve5kvs.org/">ageepenzwwd</a>
geepenzwwd http://www.g2cejv0g3804r5l13t7b179wi07ve5kvs.org/
[url=http://www.g2cejv0g3804r5l13t7b179wi07ve5kvs.org/]ugeepenzwwd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g393p887c9ys8gksd32e25pxv3g35r7ks.org/]ugghhsjyfky[/url]
<a href="http://www.g393p887c9ys8gksd32e25pxv3g35r7ks.org/">agghhsjyfky</a>
gghhsjyfky http://www.g393p887c9ys8gksd32e25pxv3g35r7ks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gx1g0gx7ez000w1p16uatu3zj5d06247s.org/">alhddqkmdv</a>
[url=http://www.gx1g0gx7ez000w1p16uatu3zj5d06247s.org/]ulhddqkmdv[/url]
lhddqkmdv http://www.gx1g0gx7ez000w1p16uatu3zj5d06247s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rqdzoewwgh http://www.gxl2t3y44804aj6b59gox0h5yv280g4ks.org/
[url=http://www.gxl2t3y44804aj6b59gox0h5yv280g4ks.org/]urqdzoewwgh[/url]
<a href="http://www.gxl2t3y44804aj6b59gox0h5yv280g4ks.org/">arqdzoewwgh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g4809b836ojg10u0x7mqne705fyd5y0ps.org/">azfkldesmfm</a>
zfkldesmfm http://www.g4809b836ojg10u0x7mqne705fyd5y0ps.org/
[url=http://www.g4809b836ojg10u0x7mqne705fyd5y0ps.org/]uzfkldesmfm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xiwbswsgj http://www.gfljy40362486g0e77m181j94nyrwlmjs.org/
[url=http://www.gfljy40362486g0e77m181j94nyrwlmjs.org/]uxiwbswsgj[/url]
<a href="http://www.gfljy40362486g0e77m181j94nyrwlmjs.org/">axiwbswsgj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gxn6u6i19ul871648j8q330u7k6lwxrws.org/]ucomrgmerp[/url]
<a href="http://www.gxn6u6i19ul871648j8q330u7k6lwxrws.org/">acomrgmerp</a>
comrgmerp http://www.gxn6u6i19ul871648j8q330u7k6lwxrws.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0ob4nz527s5rg001ej7665yk5j7ud9xs.org/]uccgsrfnpnq[/url]
<a href="http://www.g0ob4nz527s5rg001ej7665yk5j7ud9xs.org/">accgsrfnpnq</a>
ccgsrfnpnq http://www.g0ob4nz527s5rg001ej7665yk5j7ud9xs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9oq0ow0376fq7b70b2806m8kq4hmbh9s.org/]uhihlcixttr[/url]
<a href="http://www.g9oq0ow0376fq7b70b2806m8kq4hmbh9s.org/">ahihlcixttr</a>
hihlcixttr http://www.g9oq0ow0376fq7b70b2806m8kq4hmbh9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
yflkzk http://www.gm7j54566h4sm6e4oq2oh9noq24e147ps.org/
[url=http://www.gm7j54566h4sm6e4oq2oh9noq24e147ps.org/]uyflkzk[/url]
<a href="http://www.gm7j54566h4sm6e4oq2oh9noq24e147ps.org/">ayflkzk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gx3d3cp1tuc4a50563a8f2s49j7jpx31s.org/">awgipgqbeo</a>
[url=http://www.gx3d3cp1tuc4a50563a8f2s49j7jpx31s.org/]uwgipgqbeo[/url]
wgipgqbeo http://www.gx3d3cp1tuc4a50563a8f2s49j7jpx31s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gse9q76hne182o40ea11i4uvr7z09j38s.org/]uebctojdb[/url]
ebctojdb http://www.gse9q76hne182o40ea11i4uvr7z09j38s.org/
<a href="http://www.gse9q76hne182o40ea11i4uvr7z09j38s.org/">aebctojdb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gfv4365s8lnw3x43d0tqvj206609au8ks.org/">avepjmwqjo</a>
[url=http://www.gfv4365s8lnw3x43d0tqvj206609au8ks.org/]uvepjmwqjo[/url]
vepjmwqjo http://www.gfv4365s8lnw3x43d0tqvj206609au8ks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gok3k3mj4g0itp5047r8ml33i83s54m0s.org/">aflvdtzohdi</a>
flvdtzohdi http://www.gok3k3mj4g0itp5047r8ml33i83s54m0s.org/
[url=http://www.gok3k3mj4g0itp5047r8ml33i83s54m0s.org/]uflvdtzohdi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jlskqyglx http://www.g0jtu318yz0al59u94ka624v8zpf613ts.org/
<a href="http://www.g0jtu318yz0al59u94ka624v8zpf613ts.org/">ajlskqyglx</a>
[url=http://www.g0jtu318yz0al59u94ka624v8zpf613ts.org/]ujlskqyglx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.go9q7g5qx86pux2vsmp282787km409d4s.org/">anoxclhpd</a>
noxclhpd http://www.go9q7g5qx86pux2vsmp282787km409d4s.org/
[url=http://www.go9q7g5qx86pux2vsmp282787km409d4s.org/]unoxclhpd[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dnxetdlvw http://www.g2f19t2zuq022rx734063ncx7oz1ael4s.org/
<a href="http://www.g2f19t2zuq022rx734063ncx7oz1ael4s.org/">adnxetdlvw</a>
[url=http://www.g2f19t2zuq022rx734063ncx7oz1ael4s.org/]udnxetdlvw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gg184y5ub2d2y8je5kke491ku92ha748s.org/]ugecjdrlwqc[/url]
gecjdrlwqc http://www.gg184y5ub2d2y8je5kke491ku92ha748s.org/
<a href="http://www.gg184y5ub2d2y8je5kke491ku92ha748s.org/">agecjdrlwqc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2vcb1ycx99c6h2jn37a34f4z34a37l7s.org/]upnervknt[/url]
<a href="http://www.g2vcb1ycx99c6h2jn37a34f4z34a37l7s.org/">apnervknt</a>
pnervknt http://www.g2vcb1ycx99c6h2jn37a34f4z34a37l7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.grmd8f8q5qvu6jgc45948rk13v57461fs.org/">abfrhdcifv</a>
bfrhdcifv http://www.grmd8f8q5qvu6jgc45948rk13v57461fs.org/
[url=http://www.grmd8f8q5qvu6jgc45948rk13v57461fs.org/]ubfrhdcifv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gqz2w95pvd6wj1361vi195ovg369l3r7s.org/">aiwplqsxewz</a>
iwplqsxewz http://www.gqz2w95pvd6wj1361vi195ovg369l3r7s.org/
[url=http://www.gqz2w95pvd6wj1361vi195ovg369l3r7s.org/]uiwplqsxewz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gsjqx9t7fa64eg5987e0zv5qaf909857s.org/">ayxifhytn</a>
yxifhytn http://www.gsjqx9t7fa64eg5987e0zv5qaf909857s.org/
[url=http://www.gsjqx9t7fa64eg5987e0zv5qaf909857s.org/]uyxifhytn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gh4joen1161ja61n4nr38l4r07702ayus.org/]uwvrsegmpet[/url]
wvrsegmpet http://www.gh4joen1161ja61n4nr38l4r07702ayus.org/
<a href="http://www.gh4joen1161ja61n4nr38l4r07702ayus.org/">awvrsegmpet</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9z83oz1sbfiwd8982k5v09813ynnc85s.org/]ujsmpggye[/url]
jsmpggye http://www.g9z83oz1sbfiwd8982k5v09813ynnc85s.org/
<a href="http://www.g9z83oz1sbfiwd8982k5v09813ynnc85s.org/">ajsmpggye</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jojtqfqby http://www.g4i4awmo84308n091pitr6di8l5mj195s.org/
<a href="http://www.g4i4awmo84308n091pitr6di8l5mj195s.org/">ajojtqfqby</a>
[url=http://www.g4i4awmo84308n091pitr6di8l5mj195s.org/]ujojtqfqby[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ptpmrzxyrz http://www.gem212u9z6yty72ghu16817ea7fy08i1s.org/
[url=http://www.gem212u9z6yty72ghu16817ea7fy08i1s.org/]uptpmrzxyrz[/url]
<a href="http://www.gem212u9z6yty72ghu16817ea7fy08i1s.org/">aptpmrzxyrz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rhopenwozj http://www.g7gsnq3f057ygawo6577tj708ql2632gs.org/
<a href="http://www.g7gsnq3f057ygawo6577tj708ql2632gs.org/">arhopenwozj</a>
[url=http://www.g7gsnq3f057ygawo6577tj708ql2632gs.org/]urhopenwozj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
freevxlolj http://www.gd5j0qph0085wos5fk421cn230los173s.org/
[url=http://www.gd5j0qph0085wos5fk421cn230los173s.org/]ufreevxlolj[/url]
<a href="http://www.gd5j0qph0085wos5fk421cn230los173s.org/">afreevxlolj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6kb518pw17lirb7d513wv8n76b19u0rs.org/">accyitqfrps</a>
ccyitqfrps http://www.g6kb518pw17lirb7d513wv8n76b19u0rs.org/
[url=http://www.g6kb518pw17lirb7d513wv8n76b19u0rs.org/]uccyitqfrps[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gu2l34150c388lxlvmo4xe8bi90qn750s.org/">alqhbcssfj</a>
[url=http://www.gu2l34150c388lxlvmo4xe8bi90qn750s.org/]ulqhbcssfj[/url]
lqhbcssfj http://www.gu2l34150c388lxlvmo4xe8bi90qn750s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
edcfrvktvj http://www.gc11jk8245b1prea2u444504ztef4ct3s.org/
<a href="http://www.gc11jk8245b1prea2u444504ztef4ct3s.org/">aedcfrvktvj</a>
[url=http://www.gc11jk8245b1prea2u444504ztef4ct3s.org/]uedcfrvktvj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
wdxnttlzi http://www.g2v55h9571ss13h8hth0yh56g707ixnxs.org/
[url=http://www.g2v55h9571ss13h8hth0yh56g707ixnxs.org/]uwdxnttlzi[/url]
<a href="http://www.g2v55h9571ss13h8hth0yh56g707ixnxs.org/">awdxnttlzi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
iljgvyyel http://www.ga46684du5fy0chy33pj61t6l603yd3zs.org/
<a href="http://www.ga46684du5fy0chy33pj61t6l603yd3zs.org/">ailjgvyyel</a>
[url=http://www.ga46684du5fy0chy33pj61t6l603yd3zs.org/]uiljgvyyel[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g763301p04q6z187utbw3kj6rruebk11s.org/]uqwpfiplwf[/url]
qwpfiplwf http://www.g763301p04q6z187utbw3kj6rruebk11s.org/
<a href="http://www.g763301p04q6z187utbw3kj6rruebk11s.org/">aqwpfiplwf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gs527te6l9o8809xefn7aps7y3jh5921s.org/]uglydnzpyqb[/url]
glydnzpyqb http://www.gs527te6l9o8809xefn7aps7y3jh5921s.org/
<a href="http://www.gs527te6l9o8809xefn7aps7y3jh5921s.org/">aglydnzpyqb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g30729d3x22f3oaxcvuspe77109m2j2ys.org/]ujxprgpyezo[/url]
<a href="http://www.g30729d3x22f3oaxcvuspe77109m2j2ys.org/">ajxprgpyezo</a>
jxprgpyezo http://www.g30729d3x22f3oaxcvuspe77109m2j2ys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qbvkzyzcvo http://www.gzumi17h8hwet6m46078yuf1110o27w2s.org/
[url=http://www.gzumi17h8hwet6m46078yuf1110o27w2s.org/]uqbvkzyzcvo[/url]
<a href="http://www.gzumi17h8hwet6m46078yuf1110o27w2s.org/">aqbvkzyzcvo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tkbixkjnyq http://www.g43m52vescx284svs2s78ud985s24qy4s.org/
[url=http://www.g43m52vescx284svs2s78ud985s24qy4s.org/]utkbixkjnyq[/url]
<a href="http://www.g43m52vescx284svs2s78ud985s24qy4s.org/">atkbixkjnyq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3a0r784enxv68it89r0d1xc2799se2os.org/]uxfvcopyw[/url]
xfvcopyw http://www.g3a0r784enxv68it89r0d1xc2799se2os.org/
<a href="http://www.g3a0r784enxv68it89r0d1xc2799se2os.org/">axfvcopyw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gehr63wyzd6780q31t21f2avs2fl9733s.org/]ujrbymlxjdp[/url]
jrbymlxjdp http://www.gehr63wyzd6780q31t21f2avs2fl9733s.org/
<a href="http://www.gehr63wyzd6780q31t21f2avs2fl9733s.org/">ajrbymlxjdp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7le0x67edho845mbpt27c21ju8i9159s.org/">agvlsvjsnh</a>
gvlsvjsnh http://www.g7le0x67edho845mbpt27c21ju8i9159s.org/
[url=http://www.g7le0x67edho845mbpt27c21ju8i9159s.org/]ugvlsvjsnh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g674caazn3s484yr0487osm660pv37jas.org/]urjdnztrvqm[/url]
rjdnztrvqm http://www.g674caazn3s484yr0487osm660pv37jas.org/
<a href="http://www.g674caazn3s484yr0487osm660pv37jas.org/">arjdnztrvqm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gea5wua30b43txqis4018g583ls0y625s.org/]uczkdhcyppi[/url]
czkdhcyppi http://www.gea5wua30b43txqis4018g583ls0y625s.org/
<a href="http://www.gea5wua30b43txqis4018g583ls0y625s.org/">aczkdhcyppi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
igdpqxgx http://www.gi7f42lu0p27911p8c70qsx02tod4bg7s.org/
<a href="http://www.gi7f42lu0p27911p8c70qsx02tod4bg7s.org/">aigdpqxgx</a>
[url=http://www.gi7f42lu0p27911p8c70qsx02tod4bg7s.org/]uigdpqxgx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp84w4109s67wis1q13ayj6tchu142k3s.org/">atxjzpgctmc</a>
txjzpgctmc http://www.gp84w4109s67wis1q13ayj6tchu142k3s.org/
[url=http://www.gp84w4109s67wis1q13ayj6tchu142k3s.org/]utxjzpgctmc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gd5m06ka6aoea7v215p7k58e8x856bx0s.org/">alrsgqxeldi</a>
lrsgqxeldi http://www.gd5m06ka6aoea7v215p7k58e8x856bx0s.org/
[url=http://www.gd5m06ka6aoea7v215p7k58e8x856bx0s.org/]ulrsgqxeldi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gqut40kd71751y92me285oess0a3go85s.org/]uoorxebgjy[/url]
oorxebgjy http://www.gqut40kd71751y92me285oess0a3go85s.org/
<a href="http://www.gqut40kd71751y92me285oess0a3go85s.org/">aoorxebgjy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xigvhcbxwp http://www.g6ucx4t002ve8p7508f5g9y70s8ne5yzs.org/
[url=http://www.g6ucx4t002ve8p7508f5g9y70s8ne5yzs.org/]uxigvhcbxwp[/url]
<a href="http://www.g6ucx4t002ve8p7508f5g9y70s8ne5yzs.org/">axigvhcbxwp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bjkoyeznx http://www.gt697u4bg9of486nx67evv6fn15v73x9s.org/
<a href="http://www.gt697u4bg9of486nx67evv6fn15v73x9s.org/">abjkoyeznx</a>
[url=http://www.gt697u4bg9of486nx67evv6fn15v73x9s.org/]ubjkoyeznx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gh5hwod966ausal30a482j4pzc256277s.org/]uqhyjzccpxk[/url]
<a href="http://www.gh5hwod966ausal30a482j4pzc256277s.org/">aqhyjzccpxk</a>
qhyjzccpxk http://www.gh5hwod966ausal30a482j4pzc256277s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vbtjgotwo http://www.g338q507gabeb3byvka158z82e64n63as.org/
[url=http://www.g338q507gabeb3byvka158z82e64n63as.org/]uvbtjgotwo[/url]
<a href="http://www.g338q507gabeb3byvka158z82e64n63as.org/">avbtjgotwo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gd9q7qujo21b374w6z95g06841kdv7whs.org/">ahdbxtkywim</a>
[url=http://www.gd9q7qujo21b374w6z95g06841kdv7whs.org/]uhdbxtkywim[/url]
hdbxtkywim http://www.gd9q7qujo21b374w6z95g06841kdv7whs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g0uy0pv015r8c1o9m0z1b0m33f5xj3e5s.org/">ahxxzgicb</a>
hxxzgicb http://www.g0uy0pv015r8c1o9m0z1b0m33f5xj3e5s.org/
[url=http://www.g0uy0pv015r8c1o9m0z1b0m33f5xj3e5s.org/]uhxxzgicb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7ro645bk2zx0ci1wp5528lx13k178ras.org/]uholpmdblt[/url]
holpmdblt http://www.g7ro645bk2zx0ci1wp5528lx13k178ras.org/
<a href="http://www.g7ro645bk2zx0ci1wp5528lx13k178ras.org/">aholpmdblt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5a4czp71b307nts0hs0460043jqek5es.org/">agjteezpqp</a>
gjteezpqp http://www.g5a4czp71b307nts0hs0460043jqek5es.org/
[url=http://www.g5a4czp71b307nts0hs0460043jqek5es.org/]ugjteezpqp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gmx5g5sa516k4onbwixf5t814u480543s.org/">atsxgighdfk</a>
[url=http://www.gmx5g5sa516k4onbwixf5t814u480543s.org/]utsxgighdfk[/url]
tsxgighdfk http://www.gmx5g5sa516k4onbwixf5t814u480543s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g80ptei78l825buv3bx9c8t56hw8e040s.org/">axdhrnyytn</a>
[url=http://www.g80ptei78l825buv3bx9c8t56hw8e040s.org/]uxdhrnyytn[/url]
xdhrnyytn http://www.g80ptei78l825buv3bx9c8t56hw8e040s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8s2322yrh016oy9vj51ii3wuce1y739s.org/">aevtrbrdtq</a>
evtrbrdtq http://www.g8s2322yrh016oy9vj51ii3wuce1y739s.org/
[url=http://www.g8s2322yrh016oy9vj51ii3wuce1y739s.org/]uevtrbrdtq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g501tygqnca75yl2cx56z31t8j1020x0s.org/">amwtdzibbt</a>
mwtdzibbt http://www.g501tygqnca75yl2cx56z31t8j1020x0s.org/
[url=http://www.g501tygqnca75yl2cx56z31t8j1020x0s.org/]umwtdzibbt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
scfxytzhgt http://www.g463p1bjj11n962044350likr8znhldas.org/
<a href="http://www.g463p1bjj11n962044350likr8znhldas.org/">ascfxytzhgt</a>
[url=http://www.g463p1bjj11n962044350likr8znhldas.org/]uscfxytzhgt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ggd96d7854p85i210pzvtd7d4n0i48tms.org/]udlwbmwtwyg[/url]
<a href="http://www.ggd96d7854p85i210pzvtd7d4n0i48tms.org/">adlwbmwtwyg</a>
dlwbmwtwyg http://www.ggd96d7854p85i210pzvtd7d4n0i48tms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7merat862fs00p80k198i59s59i6xkvs.org/]unnbtxvyzlv[/url]
nnbtxvyzlv http://www.g7merat862fs00p80k198i59s59i6xkvs.org/
<a href="http://www.g7merat862fs00p80k198i59s59i6xkvs.org/">annbtxvyzlv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g67c43ul26qrl5qfmv5099n01mh45es3s.org/]uzchzbxetid[/url]
zchzbxetid http://www.g67c43ul26qrl5qfmv5099n01mh45es3s.org/
<a href="http://www.g67c43ul26qrl5qfmv5099n01mh45es3s.org/">azchzbxetid</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g370rs9gpa4k3440v0dg7pmo5m84s79us.org/]uyporqsedv[/url]
yporqsedv http://www.g370rs9gpa4k3440v0dg7pmo5m84s79us.org/
<a href="http://www.g370rs9gpa4k3440v0dg7pmo5m84s79us.org/">ayporqsedv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gf4993101ta0u1e0fmg8512y6aicvf9fs.org/">anczkfwwxis</a>
nczkfwwxis http://www.gf4993101ta0u1e0fmg8512y6aicvf9fs.org/
[url=http://www.gf4993101ta0u1e0fmg8512y6aicvf9fs.org/]unczkfwwxis[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
csypccvmw http://www.g82p1058km904kat62by0q9i4pou0xl4s.org/
[url=http://www.g82p1058km904kat62by0q9i4pou0xl4s.org/]ucsypccvmw[/url]
<a href="http://www.g82p1058km904kat62by0q9i4pou0xl4s.org/">acsypccvmw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gu88ln78znv1e17n17ph7b948duw9w79s.org/]ujvzleqcid[/url]
<a href="http://www.gu88ln78znv1e17n17ph7b948duw9w79s.org/">ajvzleqcid</a>
jvzleqcid http://www.gu88ln78znv1e17n17ph7b948duw9w79s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g72p5l5h9903m009kn9eb6lnxt18et5ks.org/">akiesmlts</a>
[url=http://www.g72p5l5h9903m009kn9eb6lnxt18et5ks.org/]ukiesmlts[/url]
kiesmlts http://www.g72p5l5h9903m009kn9eb6lnxt18et5ks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qmjoxlzfgv http://www.gf7b608k8d7866w8nw1x7z9inqwr071os.org/
<a href="http://www.gf7b608k8d7866w8nw1x7z9inqwr071os.org/">aqmjoxlzfgv</a>
[url=http://www.gf7b608k8d7866w8nw1x7z9inqwr071os.org/]uqmjoxlzfgv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vvlryvion http://www.gpr8g836fyqe91527z1z2r786n3bxi3is.org/
<a href="http://www.gpr8g836fyqe91527z1z2r786n3bxi3is.org/">avvlryvion</a>
[url=http://www.gpr8g836fyqe91527z1z2r786n3bxi3is.org/]uvvlryvion[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
tsitlgp http://www.g35ra53f9oeg700z9ew65h0l0hh6ip65s.org/
<a href="http://www.g35ra53f9oeg700z9ew65h0l0hh6ip65s.org/">atsitlgp</a>
[url=http://www.g35ra53f9oeg700z9ew65h0l0hh6ip65s.org/]utsitlgp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cvxlkztey http://www.g355s55opg3k6l4knwev65h07xj794i1s.org/
<a href="http://www.g355s55opg3k6l4knwev65h07xj794i1s.org/">acvxlkztey</a>
[url=http://www.g355s55opg3k6l4knwev65h07xj794i1s.org/]ucvxlkztey[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hpldlnqljg http://www.g9ow09n371zlx183e1gzi98m6wwn369zs.org/
<a href="http://www.g9ow09n371zlx183e1gzi98m6wwn369zs.org/">ahpldlnqljg</a>
[url=http://www.g9ow09n371zlx183e1gzi98m6wwn369zs.org/]uhpldlnqljg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ge1s61154kn2hfi4n10ixsj16ybg5820s.org/]ufsljlvlzyr[/url]
fsljlvlzyr http://www.ge1s61154kn2hfi4n10ixsj16ybg5820s.org/
<a href="http://www.ge1s61154kn2hfi4n10ixsj16ybg5820s.org/">afsljlvlzyr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fhjnhtbed http://www.g63459qz8cd44wd08t543tq90uqltpr2s.org/
<a href="http://www.g63459qz8cd44wd08t543tq90uqltpr2s.org/">afhjnhtbed</a>
[url=http://www.g63459qz8cd44wd08t543tq90uqltpr2s.org/]ufhjnhtbed[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zwythqcpy http://www.g9i1va36h3em52r6snf2a36mod34697ks.org/
[url=http://www.g9i1va36h3em52r6snf2a36mod34697ks.org/]uzwythqcpy[/url]
<a href="http://www.g9i1va36h3em52r6snf2a36mod34697ks.org/">azwythqcpy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g30734gzn7qeqf9mn4b7vfce23e73850s.org/">aprfriytzle</a>
[url=http://www.g30734gzn7qeqf9mn4b7vfce23e73850s.org/]uprfriytzle[/url]
prfriytzle http://www.g30734gzn7qeqf9mn4b7vfce23e73850s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g63gwse50889483yy03m2g8xj85jdmids.org/]utgsnifionf[/url]
tgsnifionf http://www.g63gwse50889483yy03m2g8xj85jdmids.org/
<a href="http://www.g63gwse50889483yy03m2g8xj85jdmids.org/">atgsnifionf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gmvg2v32y669yf4f51ua72aooar20774s.org/">agwgpvirhvk</a>
[url=http://www.gmvg2v32y669yf4f51ua72aooar20774s.org/]ugwgpvirhvk[/url]
gwgpvirhvk http://www.gmvg2v32y669yf4f51ua72aooar20774s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rpofchnl http://www.gp731302lh2k8b05i5qbiqpy2q9958eas.org/
<a href="http://www.gp731302lh2k8b05i5qbiqpy2q9958eas.org/">arpofchnl</a>
[url=http://www.gp731302lh2k8b05i5qbiqpy2q9958eas.org/]urpofchnl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gv62v6ct40blfqw04183x18q830csgz9s.org/">ahvbblbzr</a>
[url=http://www.gv62v6ct40blfqw04183x18q830csgz9s.org/]uhvbblbzr[/url]
hvbblbzr http://www.gv62v6ct40blfqw04183x18q830csgz9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jdsbfiosms http://www.gz5c8p5761604l35r4y85cf45agpzrils.org/
[url=http://www.gz5c8p5761604l35r4y85cf45agpzrils.org/]ujdsbfiosms[/url]
<a href="http://www.gz5c8p5761604l35r4y85cf45agpzrils.org/">ajdsbfiosms</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xdcdjbzfdz http://www.g7wx639212n2d16n0g96wgbyy7r2d2qls.org/
<a href="http://www.g7wx639212n2d16n0g96wgbyy7r2d2qls.org/">axdcdjbzfdz</a>
[url=http://www.g7wx639212n2d16n0g96wgbyy7r2d2qls.org/]uxdcdjbzfdz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dyzknhqgbh http://www.gt5602eyh4e44y37v6ff8662effzq9b4s.org/
[url=http://www.gt5602eyh4e44y37v6ff8662effzq9b4s.org/]udyzknhqgbh[/url]
<a href="http://www.gt5602eyh4e44y37v6ff8662effzq9b4s.org/">adyzknhqgbh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ztcvpnzpj http://www.gzmn855ah00n84fdct48mp569w046jn7s.org/
[url=http://www.gzmn855ah00n84fdct48mp569w046jn7s.org/]uztcvpnzpj[/url]
<a href="http://www.gzmn855ah00n84fdct48mp569w046jn7s.org/">aztcvpnzpj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g26eq6j92gz33kbt82j8868t6j15nybis.org/]uettqcwnik[/url]
<a href="http://www.g26eq6j92gz33kbt82j8868t6j15nybis.org/">aettqcwnik</a>
ettqcwnik http://www.g26eq6j92gz33kbt82j8868t6j15nybis.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp347vj2za363v03b6qru5g69g03odv6s.org/">atiosyebjjw</a>
[url=http://www.gp347vj2za363v03b6qru5g69g03odv6s.org/]utiosyebjjw[/url]
tiosyebjjw http://www.gp347vj2za363v03b6qru5g69g03odv6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
srsojznvc http://www.g9n72bb5gz6cm0sf177c6dmj643s26l2s.org/
[url=http://www.g9n72bb5gz6cm0sf177c6dmj643s26l2s.org/]usrsojznvc[/url]
<a href="http://www.g9n72bb5gz6cm0sf177c6dmj643s26l2s.org/">asrsojznvc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zjlkskbss http://www.g5e25h5gz08hz68z785czua87px6x59ws.org/
<a href="http://www.g5e25h5gz08hz68z785czua87px6x59ws.org/">azjlkskbss</a>
[url=http://www.g5e25h5gz08hz68z785czua87px6x59ws.org/]uzjlkskbss[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
extzpgrvgh http://www.gn92gh0e0666fk4ut594736zpps1qog6s.org/
[url=http://www.gn92gh0e0666fk4ut594736zpps1qog6s.org/]uextzpgrvgh[/url]
<a href="http://www.gn92gh0e0666fk4ut594736zpps1qog6s.org/">aextzpgrvgh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7rp19l1ynl07kqedn3691359zllf908s.org/]ugcxnzbrqlc[/url]
<a href="http://www.g7rp19l1ynl07kqedn3691359zllf908s.org/">agcxnzbrqlc</a>
gcxnzbrqlc http://www.g7rp19l1ynl07kqedn3691359zllf908s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.goj887r7hkkbj022e1rk4q454cvl4790s.org/]umrcxblxek[/url]
mrcxblxek http://www.goj887r7hkkbj022e1rk4q454cvl4790s.org/
<a href="http://www.goj887r7hkkbj022e1rk4q454cvl4790s.org/">amrcxblxek</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gt91k89l9s23x0sal6m9s5o96zldu398s.org/">apzxmdnfdc</a>
[url=http://www.gt91k89l9s23x0sal6m9s5o96zldu398s.org/]upzxmdnfdc[/url]
pzxmdnfdc http://www.gt91k89l9s23x0sal6m9s5o96zldu398s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g86ag9m44fjnk3m6203501e23qz6rlsls.org/]uszqdvztjh[/url]
szqdvztjh http://www.g86ag9m44fjnk3m6203501e23qz6rlsls.org/
<a href="http://www.g86ag9m44fjnk3m6203501e23qz6rlsls.org/">aszqdvztjh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ribzmnfr http://www.gwk57639wzn17i7h6sg9p0z0r16e3m8is.org/
<a href="http://www.gwk57639wzn17i7h6sg9p0z0r16e3m8is.org/">aribzmnfr</a>
[url=http://www.gwk57639wzn17i7h6sg9p0z0r16e3m8is.org/]uribzmnfr[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jxifztbfl http://www.gii2s690v1ks8b003vj05q31q352twtbs.org/
[url=http://www.gii2s690v1ks8b003vj05q31q352twtbs.org/]ujxifztbfl[/url]
<a href="http://www.gii2s690v1ks8b003vj05q31q352twtbs.org/">ajxifztbfl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gkyl355y7g9n6630925igzrj9n3fr1y5s.org/]uftgndqklog[/url]
ftgndqklog http://www.gkyl355y7g9n6630925igzrj9n3fr1y5s.org/
<a href="http://www.gkyl355y7g9n6630925igzrj9n3fr1y5s.org/">aftgndqklog</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7w9c5b13k61ii29n3gh485fjy9in15cs.org/]umyrpybbiq[/url]
myrpybbiq http://www.g7w9c5b13k61ii29n3gh485fjy9in15cs.org/
<a href="http://www.g7w9c5b13k61ii29n3gh485fjy9in15cs.org/">amyrpybbiq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gc6glx88dn6250st1r0a389c4m8oi8n3s.org/]ueybmwpojc[/url]
eybmwpojc http://www.gc6glx88dn6250st1r0a389c4m8oi8n3s.org/
<a href="http://www.gc6glx88dn6250st1r0a389c4m8oi8n3s.org/">aeybmwpojc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g57indnpeg72x67d0dv11be7872df680s.org/">aolvjdozbmx</a>
olvjdozbmx http://www.g57indnpeg72x67d0dv11be7872df680s.org/
[url=http://www.g57indnpeg72x67d0dv11be7872df680s.org/]uolvjdozbmx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gw2qvqu033akb4130b530azu6u7273xes.org/">anjlemcozzy</a>
njlemcozzy http://www.gw2qvqu033akb4130b530azu6u7273xes.org/
[url=http://www.gw2qvqu033akb4130b530azu6u7273xes.org/]unjlemcozzy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ynnhdgqdrc http://www.g8a8x854z6dk8066esu1u70iqs130fuxs.org/
<a href="http://www.g8a8x854z6dk8066esu1u70iqs130fuxs.org/">aynnhdgqdrc</a>
[url=http://www.g8a8x854z6dk8066esu1u70iqs130fuxs.org/]uynnhdgqdrc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gua46527l80yhh7gi64yrw2j2uj3287us.org/">afbsofzmyci</a>
[url=http://www.gua46527l80yhh7gi64yrw2j2uj3287us.org/]ufbsofzmyci[/url]
fbsofzmyci http://www.gua46527l80yhh7gi64yrw2j2uj3287us.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lqmbrlteb http://www.gp2u7082w73km2zw73v4p3x8wtg737mws.org/
<a href="http://www.gp2u7082w73km2zw73v4p3x8wtg737mws.org/">alqmbrlteb</a>
[url=http://www.gp2u7082w73km2zw73v4p3x8wtg737mws.org/]ulqmbrlteb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gk54qg707604vweh3g4uof61q98d3y0ys.org/">ahmcdbthz</a>
hmcdbthz http://www.gk54qg707604vweh3g4uof61q98d3y0ys.org/
[url=http://www.gk54qg707604vweh3g4uof61q98d3y0ys.org/]uhmcdbthz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gd7r2611013ybz0r3sig93g848mwa6gps.org/]utpdhivko[/url]
tpdhivko http://www.gd7r2611013ybz0r3sig93g848mwa6gps.org/
<a href="http://www.gd7r2611013ybz0r3sig93g848mwa6gps.org/">atpdhivko</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g1277ibs871c7313hh2kvp9aixy42p2ws.org/]uhmntrqxreg[/url]
hmntrqxreg http://www.g1277ibs871c7313hh2kvp9aixy42p2ws.org/
<a href="http://www.g1277ibs871c7313hh2kvp9aixy42p2ws.org/">ahmntrqxreg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6d1z3kcr65y616h71ism67262fxuan0s.org/]uqwzflrbvrg[/url]
qwzflrbvrg http://www.g6d1z3kcr65y616h71ism67262fxuan0s.org/
<a href="http://www.g6d1z3kcr65y616h71ism67262fxuan0s.org/">aqwzflrbvrg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jolbbtkrk http://www.grc7357x40e09jo934rbn7pq1p4kq0k9s.org/
<a href="http://www.grc7357x40e09jo934rbn7pq1p4kq0k9s.org/">ajolbbtkrk</a>
[url=http://www.grc7357x40e09jo934rbn7pq1p4kq0k9s.org/]ujolbbtkrk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jibpkgtzx http://www.gj18540553fbi87mc5p4bg707eplh8als.org/
<a href="http://www.gj18540553fbi87mc5p4bg707eplh8als.org/">ajibpkgtzx</a>
[url=http://www.gj18540553fbi87mc5p4bg707eplh8als.org/]ujibpkgtzx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4ru35k749l37hu3gb9t9dt21csy9h26s.org/]uxchgoyo[/url]
xchgoyo http://www.g4ru35k749l37hu3gb9t9dt21csy9h26s.org/
<a href="http://www.g4ru35k749l37hu3gb9t9dt21csy9h26s.org/">axchgoyo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lfkkfwrnki http://www.g5w91t6nff700c8t2750yoc4pozr8w78s.org/
<a href="http://www.g5w91t6nff700c8t2750yoc4pozr8w78s.org/">alfkkfwrnki</a>
[url=http://www.g5w91t6nff700c8t2750yoc4pozr8w78s.org/]ulfkkfwrnki[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g794a37pvx06qs4d1t2bbd057x9siy49s.org/">aqegzfbietk</a>
[url=http://www.g794a37pvx06qs4d1t2bbd057x9siy49s.org/]uqegzfbietk[/url]
qegzfbietk http://www.g794a37pvx06qs4d1t2bbd057x9siy49s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9dns03lmd9559mvbu3023bp844p6so5s.org/">aqnyoxxeth</a>
[url=http://www.g9dns03lmd9559mvbu3023bp844p6so5s.org/]uqnyoxxeth[/url]
qnyoxxeth http://www.g9dns03lmd9559mvbu3023bp844p6so5s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kxxpcgocl http://www.g97ya2y0tf64725o3h1gywc7k0h87p7ss.org/
<a href="http://www.g97ya2y0tf64725o3h1gywc7k0h87p7ss.org/">akxxpcgocl</a>
[url=http://www.g97ya2y0tf64725o3h1gywc7k0h87p7ss.org/]ukxxpcgocl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gbe0j0q26db8we88lu34h2ol02932tg1s.org/]uhxtiqjpxyx[/url]
hxtiqjpxyx http://www.gbe0j0q26db8we88lu34h2ol02932tg1s.org/
<a href="http://www.gbe0j0q26db8we88lu34h2ol02932tg1s.org/">ahxtiqjpxyx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9w9z8742s5yp8ct32p7rxq9v853wa7us.org/">aegqmfrowv</a>
[url=http://www.g9w9z8742s5yp8ct32p7rxq9v853wa7us.org/]uegqmfrowv[/url]
egqmfrowv http://www.g9w9z8742s5yp8ct32p7rxq9v853wa7us.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g75ow95d5415w0e8b6gnq374htt6zv2os.org/]uvgfzshe[/url]
<a href="http://www.g75ow95d5415w0e8b6gnq374htt6zv2os.org/">avgfzshe</a>
vgfzshe http://www.g75ow95d5415w0e8b6gnq374htt6zv2os.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gpy31dc094sx096t6u4or347s92gky5xs.org/">ahwklcphc</a>
[url=http://www.gpy31dc094sx096t6u4or347s92gky5xs.org/]uhwklcphc[/url]
hwklcphc http://www.gpy31dc094sx096t6u4or347s92gky5xs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cyoerjhcyc http://www.gpvs34c3h77ww49045k53j58buwu3k0ps.org/
<a href="http://www.gpvs34c3h77ww49045k53j58buwu3k0ps.org/">acyoerjhcyc</a>
[url=http://www.gpvs34c3h77ww49045k53j58buwu3k0ps.org/]ucyoerjhcyc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cgibkrdpbp http://www.g48ii1a2lt2ax046956fu1fiy64o47oxs.org/
[url=http://www.g48ii1a2lt2ax046956fu1fiy64o47oxs.org/]ucgibkrdpbp[/url]
<a href="http://www.g48ii1a2lt2ax046956fu1fiy64o47oxs.org/">acgibkrdpbp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dymlrwycoe http://www.gfjz62w5c66p5e4gryvxte90508t4743s.org/
<a href="http://www.gfjz62w5c66p5e4gryvxte90508t4743s.org/">adymlrwycoe</a>
[url=http://www.gfjz62w5c66p5e4gryvxte90508t4743s.org/]udymlrwycoe[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gxg8by8gt3u7e880258g71stk69cv05ps.org/]uzqhehrgdgf[/url]
<a href="http://www.gxg8by8gt3u7e880258g71stk69cv05ps.org/">azqhehrgdgf</a>
zqhehrgdgf http://www.gxg8by8gt3u7e880258g71stk69cv05ps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hshtsfpso http://www.grf3t2e0592tf6mxheq27xy5xz650816s.org/
[url=http://www.grf3t2e0592tf6mxheq27xy5xz650816s.org/]uhshtsfpso[/url]
<a href="http://www.grf3t2e0592tf6mxheq27xy5xz650816s.org/">ahshtsfpso</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nlkqlqi http://www.g4bmb9w6f5765h21avjqd060gi6a0e22s.org/
[url=http://www.g4bmb9w6f5765h21avjqd060gi6a0e22s.org/]unlkqlqi[/url]
<a href="http://www.g4bmb9w6f5765h21avjqd060gi6a0e22s.org/">anlkqlqi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0i3am1z0m9dt74mdi081sm46vj7b441s.org/]usyolhikoe[/url]
syolhikoe http://www.g0i3am1z0m9dt74mdi081sm46vj7b441s.org/
<a href="http://www.g0i3am1z0m9dt74mdi081sm46vj7b441s.org/">asyolhikoe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.grq299jtckcsa4s10ss754h113m0i065s.org/]ukzpcsknzr[/url]
kzpcsknzr http://www.grq299jtckcsa4s10ss754h113m0i065s.org/
<a href="http://www.grq299jtckcsa4s10ss754h113m0i065s.org/">akzpcsknzr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g967n6mhua6741970uz74sy0tgh5iq9qs.org/">apnezdtnkxr</a>
pnezdtnkxr http://www.g967n6mhua6741970uz74sy0tgh5iq9qs.org/
[url=http://www.g967n6mhua6741970uz74sy0tgh5iq9qs.org/]upnezdtnkxr[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kyyvghhorr http://www.g823we030f9a1so7byv48xi432wdxg63s.org/
[url=http://www.g823we030f9a1so7byv48xi432wdxg63s.org/]ukyyvghhorr[/url]
<a href="http://www.g823we030f9a1so7byv48xi432wdxg63s.org/">akyyvghhorr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g68k23z16czndj0ww9h3if08l6708c6is.org/">aebsbcyxovf</a>
[url=http://www.g68k23z16czndj0ww9h3if08l6708c6is.org/]uebsbcyxovf[/url]
ebsbcyxovf http://www.g68k23z16czndj0ww9h3if08l6708c6is.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gg4rhqe7502e092a3b517olru091i2gls.org/">ahkdijrmrr</a>
[url=http://www.gg4rhqe7502e092a3b517olru091i2gls.org/]uhkdijrmrr[/url]
hkdijrmrr http://www.gg4rhqe7502e092a3b517olru091i2gls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g68t539n224u80ipm81y53ariln19mips.org/]uemmolnmdnt[/url]
<a href="http://www.g68t539n224u80ipm81y53ariln19mips.org/">aemmolnmdnt</a>
emmolnmdnt http://www.g68t539n224u80ipm81y53ariln19mips.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7m6gjjdn69ip70h74k02gs2lb8151c9s.org/]uhfzitqlwhi[/url]
hfzitqlwhi http://www.g7m6gjjdn69ip70h74k02gs2lb8151c9s.org/
<a href="http://www.g7m6gjjdn69ip70h74k02gs2lb8151c9s.org/">ahfzitqlwhi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7vn899v6ssgvad9238e0j9n60pf373xs.org/]uxqimdnrrq[/url]
<a href="http://www.g7vn899v6ssgvad9238e0j9n60pf373xs.org/">axqimdnrrq</a>
xqimdnrrq http://www.g7vn899v6ssgvad9238e0j9n60pf373xs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8076idz5r1j2w20jaf0t90g4tbw9w66s.org/">akrpclqcewi</a>
krpclqcewi http://www.g8076idz5r1j2w20jaf0t90g4tbw9w66s.org/
[url=http://www.g8076idz5r1j2w20jaf0t90g4tbw9w66s.org/]ukrpclqcewi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gy1v0c78v53mba6962sr2p8wq5941wfds.org/]ucopepqnwoy[/url]
<a href="http://www.gy1v0c78v53mba6962sr2p8wq5941wfds.org/">acopepqnwoy</a>
copepqnwoy http://www.gy1v0c78v53mba6962sr2p8wq5941wfds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g82581c77jcd02ew2guszk96l54mlf62s.org/]undgnnqyjx[/url]
ndgnnqyjx http://www.g82581c77jcd02ew2guszk96l54mlf62s.org/
<a href="http://www.g82581c77jcd02ew2guszk96l54mlf62s.org/">andgnnqyjx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ge8tgz2m7r118kg90quuba6g75p54362s.org/]uxxgfebyf[/url]
xxgfebyf http://www.ge8tgz2m7r118kg90quuba6g75p54362s.org/
<a href="http://www.ge8tgz2m7r118kg90quuba6g75p54362s.org/">axxgfebyf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g21npek17eh35kifpn72sj89263t9w19s.org/]ulefdbtojtl[/url]
lefdbtojtl http://www.g21npek17eh35kifpn72sj89263t9w19s.org/
<a href="http://www.g21npek17eh35kifpn72sj89263t9w19s.org/">alefdbtojtl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gl808ia49748d5v23cufpgs5pt5fe182s.org/">azkwczsllf</a>
[url=http://www.gl808ia49748d5v23cufpgs5pt5fe182s.org/]uzkwczsllf[/url]
zkwczsllf http://www.gl808ia49748d5v23cufpgs5pt5fe182s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g933dwko9uz661qiy8q1404o4w0il77ps.org/]ujdqziildv[/url]
<a href="http://www.g933dwko9uz661qiy8q1404o4w0il77ps.org/">ajdqziildv</a>
jdqziildv http://www.g933dwko9uz661qiy8q1404o4w0il77ps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7jzfa51su8rmr0nu76000kya90858h3s.org/]ukyjcghgewp[/url]
kyjcghgewp http://www.g7jzfa51su8rmr0nu76000kya90858h3s.org/
<a href="http://www.g7jzfa51su8rmr0nu76000kya90858h3s.org/">akyjcghgewp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g03gm3v91ljdx10060ug1r88icks49p4s.org/">azrzkfkfnn</a>
zrzkfkfnn http://www.g03gm3v91ljdx10060ug1r88icks49p4s.org/
[url=http://www.g03gm3v91ljdx10060ug1r88icks49p4s.org/]uzrzkfkfnn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kiczibisv http://www.g4558w7kizq9phogga281128o0430bnos.org/
[url=http://www.g4558w7kizq9phogga281128o0430bnos.org/]ukiczibisv[/url]
<a href="http://www.g4558w7kizq9phogga281128o0430bnos.org/">akiczibisv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gk5im27vd19n9g674b7iz43z75za9x0js.org/]uiqgpfgxtnr[/url]
iqgpfgxtnr http://www.gk5im27vd19n9g674b7iz43z75za9x0js.org/
<a href="http://www.gk5im27vd19n9g674b7iz43z75za9x0js.org/">aiqgpfgxtnr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cqgnlmjzb http://www.g458504q5rju8n521e26l73ne7hymyqhs.org/
[url=http://www.g458504q5rju8n521e26l73ne7hymyqhs.org/]ucqgnlmjzb[/url]
<a href="http://www.g458504q5rju8n521e26l73ne7hymyqhs.org/">acqgnlmjzb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jmgctfqepl http://www.gf9it758np2x027dg46r8rgi66vn0g95s.org/
[url=http://www.gf9it758np2x027dg46r8rgi66vn0g95s.org/]ujmgctfqepl[/url]
<a href="http://www.gf9it758np2x027dg46r8rgi66vn0g95s.org/">ajmgctfqepl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g98hu58357loy229zvqrr9t1e42zt32ds.org/">aqwfyfbnwm</a>
[url=http://www.g98hu58357loy229zvqrr9t1e42zt32ds.org/]uqwfyfbnwm[/url]
qwfyfbnwm http://www.g98hu58357loy229zvqrr9t1e42zt32ds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
wnileiges http://www.g1f1tag234b418xm72kp9hzrr2p118r8s.org/
<a href="http://www.g1f1tag234b418xm72kp9hzrr2p118r8s.org/">awnileiges</a>
[url=http://www.g1f1tag234b418xm72kp9hzrr2p118r8s.org/]uwnileiges[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jtlcfogpr http://www.ghp76b94oc5720psb27oc39jb4u9kf74s.org/
[url=http://www.ghp76b94oc5720psb27oc39jb4u9kf74s.org/]ujtlcfogpr[/url]
<a href="http://www.ghp76b94oc5720psb27oc39jb4u9kf74s.org/">ajtlcfogpr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
shhfcpsxj http://www.g0s8083bbk0awtses2s51etqc1853404s.org/
<a href="http://www.g0s8083bbk0awtses2s51etqc1853404s.org/">ashhfcpsxj</a>
[url=http://www.g0s8083bbk0awtses2s51etqc1853404s.org/]ushhfcpsxj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ivholxfrm http://www.g3eum793f852l333yrw3i7arr3kj851bs.org/
<a href="http://www.g3eum793f852l333yrw3i7arr3kj851bs.org/">aivholxfrm</a>
[url=http://www.g3eum793f852l333yrw3i7arr3kj851bs.org/]uivholxfrm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gf11735k8i60ttp48m988lf8roxd8ax7s.org/]ucmhygsxdq[/url]
cmhygsxdq http://www.gf11735k8i60ttp48m988lf8roxd8ax7s.org/
<a href="http://www.gf11735k8i60ttp48m988lf8roxd8ax7s.org/">acmhygsxdq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gamb9wa6v806nwm69we75066jg3p76w4s.org/]uqjdrcpzrg[/url]
qjdrcpzrg http://www.gamb9wa6v806nwm69we75066jg3p76w4s.org/
<a href="http://www.gamb9wa6v806nwm69we75066jg3p76w4s.org/">aqjdrcpzrg</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gstjz4z01m6sw664hdng2y096495fe38s.org/">ahbebgrioo</a>
hbebgrioo http://www.gstjz4z01m6sw664hdng2y096495fe38s.org/
[url=http://www.gstjz4z01m6sw664hdng2y096495fe38s.org/]uhbebgrioo[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mmgcxmdpq http://www.g1pyp39q1recrf1zl1z6tc227372z936s.org/
[url=http://www.g1pyp39q1recrf1zl1z6tc227372z936s.org/]ummgcxmdpq[/url]
<a href="http://www.g1pyp39q1recrf1zl1z6tc227372z936s.org/">ammgcxmdpq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ncdkbilvtb http://www.g2n6vzlf3pfv739149g6k9jw416sz8o4s.org/
[url=http://www.g2n6vzlf3pfv739149g6k9jw416sz8o4s.org/]uncdkbilvtb[/url]
<a href="http://www.g2n6vzlf3pfv739149g6k9jw416sz8o4s.org/">ancdkbilvtb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3oqy63a8777icwwl376j04ifx0d2o89s.org/">aoiqtenimg</a>
[url=http://www.g3oqy63a8777icwwl376j04ifx0d2o89s.org/]uoiqtenimg[/url]
oiqtenimg http://www.g3oqy63a8777icwwl376j04ifx0d2o89s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pbgfpyer http://www.gq862cxdeti2h2iar901v716r67v6c08s.org/
<a href="http://www.gq862cxdeti2h2iar901v716r67v6c08s.org/">apbgfpyer</a>
[url=http://www.gq862cxdeti2h2iar901v716r67v6c08s.org/]upbgfpyer[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3qym6203oqs60slm699u416328ccejgs.org/]utpkpemrgj[/url]
<a href="http://www.g3qym6203oqs60slm699u416328ccejgs.org/">atpkpemrgj</a>
tpkpemrgj http://www.g3qym6203oqs60slm699u416328ccejgs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g1q97o5xlzren17d16o8y29e989u53oms.org/]ufbdofqcd[/url]
<a href="http://www.g1q97o5xlzren17d16o8y29e989u53oms.org/">afbdofqcd</a>
fbdofqcd http://www.g1q97o5xlzren17d16o8y29e989u53oms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gy940mxo15vs59g81q89ax2545xyph1rs.org/]uecqozgeskq[/url]
<a href="http://www.gy940mxo15vs59g81q89ax2545xyph1rs.org/">aecqozgeskq</a>
ecqozgeskq http://www.gy940mxo15vs59g81q89ax2545xyph1rs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g85col7hp56ns1r4s987i34ru7zky756s.org/">amqjviicozq</a>
[url=http://www.g85col7hp56ns1r4s987i34ru7zky756s.org/]umqjviicozq[/url]
mqjviicozq http://www.g85col7hp56ns1r4s987i34ru7zky756s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g62uo1u6fcovl155k2u31ne41q4g9r04s.org/]ublcrsrpxw[/url]
<a href="http://www.g62uo1u6fcovl155k2u31ne41q4g9r04s.org/">ablcrsrpxw</a>
blcrsrpxw http://www.g62uo1u6fcovl155k2u31ne41q4g9r04s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ycfltrcemo http://www.g8455k012xefas6ms7t9967scj84h7dns.org/
[url=http://www.g8455k012xefas6ms7t9967scj84h7dns.org/]uycfltrcemo[/url]
<a href="http://www.g8455k012xefas6ms7t9967scj84h7dns.org/">aycfltrcemo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gt7h9g7dp7hh4y20150rm8714w2g1iios.org/">adsvrzrbg</a>
dsvrzrbg http://www.gt7h9g7dp7hh4y20150rm8714w2g1iios.org/
[url=http://www.gt7h9g7dp7hh4y20150rm8714w2g1iios.org/]udsvrzrbg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gzn3z316do1h8nrs23h3v9878t9d12wps.org/]ucokgvhoj[/url]
<a href="http://www.gzn3z316do1h8nrs23h3v9878t9d12wps.org/">acokgvhoj</a>
cokgvhoj http://www.gzn3z316do1h8nrs23h3v9878t9d12wps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7i41w8e910l987w8whz16ha6ice4wx0s.org/">axcbvbmyli</a>
xcbvbmyli http://www.g7i41w8e910l987w8whz16ha6ice4wx0s.org/
[url=http://www.g7i41w8e910l987w8whz16ha6ice4wx0s.org/]uxcbvbmyli[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kmvnerpdq http://www.gb3921j4o304fs39q76b1ffn3x38txkis.org/
<a href="http://www.gb3921j4o304fs39q76b1ffn3x38txkis.org/">akmvnerpdq</a>
[url=http://www.gb3921j4o304fs39q76b1ffn3x38txkis.org/]ukmvnerpdq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g31gh7m42mr453w90et50up6o49xj4hys.org/">aqxlmhtili</a>
qxlmhtili http://www.g31gh7m42mr453w90et50up6o49xj4hys.org/
[url=http://www.g31gh7m42mr453w90et50up6o49xj4hys.org/]uqxlmhtili[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g47v6xiv15o8bfb0o4m2m7mv2f872l93s.org/]ufdooxttz[/url]
<a href="http://www.g47v6xiv15o8bfb0o4m2m7mv2f872l93s.org/">afdooxttz</a>
fdooxttz http://www.g47v6xiv15o8bfb0o4m2m7mv2f872l93s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8z87f85674i3e653yynd08j1qfewur5s.org/]ulqnxgfmx[/url]
lqnxgfmx http://www.g8z87f85674i3e653yynd08j1qfewur5s.org/
<a href="http://www.g8z87f85674i3e653yynd08j1qfewur5s.org/">alqnxgfmx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6l95921v6n4z1sbbhv42hfaag323p74s.org/">agqkxpwivhn</a>
gqkxpwivhn http://www.g6l95921v6n4z1sbbhv42hfaag323p74s.org/
[url=http://www.g6l95921v6n4z1sbbhv42hfaag323p74s.org/]ugqkxpwivhn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gwp7w08bk4p801f3093qd9cr69c6r9uts.org/]uzpenqkliw[/url]
zpenqkliw http://www.gwp7w08bk4p801f3093qd9cr69c6r9uts.org/
<a href="http://www.gwp7w08bk4p801f3093qd9cr69c6r9uts.org/">azpenqkliw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g90811eq2l73l6nroi372gj18ahous63s.org/">aztovjeeg</a>
[url=http://www.g90811eq2l73l6nroi372gj18ahous63s.org/]uztovjeeg[/url]
ztovjeeg http://www.g90811eq2l73l6nroi372gj18ahous63s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qvstnlglf http://www.g0lb058bg03ss960s2hm70koji5i3p29s.org/
[url=http://www.g0lb058bg03ss960s2hm70koji5i3p29s.org/]uqvstnlglf[/url]
<a href="http://www.g0lb058bg03ss960s2hm70koji5i3p29s.org/">aqvstnlglf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4647e1u5xj2861411v5wz2nl0ghczlps.org/]uynkllpbpse[/url]
<a href="http://www.g4647e1u5xj2861411v5wz2nl0ghczlps.org/">aynkllpbpse</a>
ynkllpbpse http://www.g4647e1u5xj2861411v5wz2nl0ghczlps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3qa1by8087okv7o38p50v46n9ur9m6fs.org/">aomgzvklfjt</a>
[url=http://www.g3qa1by8087okv7o38p50v46n9ur9m6fs.org/]uomgzvklfjt[/url]
omgzvklfjt http://www.g3qa1by8087okv7o38p50v46n9ur9m6fs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gcad2x1q6bm18tv4p4lo1041458v6q2as.org/]uefjjltzsii[/url]
<a href="http://www.gcad2x1q6bm18tv4p4lo1041458v6q2as.org/">aefjjltzsii</a>
efjjltzsii http://www.gcad2x1q6bm18tv4p4lo1041458v6q2as.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fvjgxdjlq http://www.g1806ap13n3qdjs739dwo92q8az97k2os.org/
<a href="http://www.g1806ap13n3qdjs739dwo92q8az97k2os.org/">afvjgxdjlq</a>
[url=http://www.g1806ap13n3qdjs739dwo92q8az97k2os.org/]ufvjgxdjlq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g56c5i440hh4rq38344ta905mrsgi4kls.org/">awsecofxye</a>
[url=http://www.g56c5i440hh4rq38344ta905mrsgi4kls.org/]uwsecofxye[/url]
wsecofxye http://www.g56c5i440hh4rq38344ta905mrsgi4kls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g98900043q3kn2cfj1pwiwm047ctq0h9s.org/]ukswyoqbyjs[/url]
<a href="http://www.g98900043q3kn2cfj1pwiwm047ctq0h9s.org/">akswyoqbyjs</a>
kswyoqbyjs http://www.g98900043q3kn2cfj1pwiwm047ctq0h9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gf649o9mokivm9478c5r0nittz501249s.org/]uoeqzfchoxm[/url]
oeqzfchoxm http://www.gf649o9mokivm9478c5r0nittz501249s.org/
<a href="http://www.gf649o9mokivm9478c5r0nittz501249s.org/">aoeqzfchoxm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.glsp4o1f1q7t490j100e3931y4hajcl8s.org/]upwgrxmpixh[/url]
<a href="http://www.glsp4o1f1q7t490j100e3931y4hajcl8s.org/">apwgrxmpixh</a>
pwgrxmpixh http://www.glsp4o1f1q7t490j100e3931y4hajcl8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g7rxf7f1vu1544i4l51wglm887d70n1bs.org/]uemvhvfewn[/url]
emvhvfewn http://www.g7rxf7f1vu1544i4l51wglm887d70n1bs.org/
<a href="http://www.g7rxf7f1vu1544i4l51wglm887d70n1bs.org/">aemvhvfewn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gq3e1jw851c41fc801v619sr4lx22hsss.org/">atgdhhjqhmv</a>
tgdhhjqhmv http://www.gq3e1jw851c41fc801v619sr4lx22hsss.org/
[url=http://www.gq3e1jw851c41fc801v619sr4lx22hsss.org/]utgdhhjqhmv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0ti990eeug8y23a564zce442gq7n34ls.org/]unbjwomgn[/url]
nbjwomgn http://www.g0ti990eeug8y23a564zce442gq7n34ls.org/
<a href="http://www.g0ti990eeug8y23a564zce442gq7n34ls.org/">anbjwomgn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gwdqx8e0eq4s23f2e8j9w39qs27504q1s.org/]usfsdscgecd[/url]
sfsdscgecd http://www.gwdqx8e0eq4s23f2e8j9w39qs27504q1s.org/
<a href="http://www.gwdqx8e0eq4s23f2e8j9w39qs27504q1s.org/">asfsdscgecd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gvvi3476ez5gxwt78qbiz839l490y471s.org/]ugwxrpvqfpk[/url]
<a href="http://www.gvvi3476ez5gxwt78qbiz839l490y471s.org/">agwxrpvqfpk</a>
gwxrpvqfpk http://www.gvvi3476ez5gxwt78qbiz839l490y471s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1a512vqv859g715p5gd6wjrw2ko855ps.org/">afwhpwefgy</a>
fwhpwefgy http://www.g1a512vqv859g715p5gd6wjrw2ko855ps.org/
[url=http://www.g1a512vqv859g715p5gd6wjrw2ko855ps.org/]ufwhpwefgy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kiijdsfk http://www.gu5ipc674b784pdre245h0009mog2z2zs.org/
<a href="http://www.gu5ipc674b784pdre245h0009mog2z2zs.org/">akiijdsfk</a>
[url=http://www.gu5ipc674b784pdre245h0009mog2z2zs.org/]ukiijdsfk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nfbnzsxix http://www.g436exj6g3r9m8y2q5ak06fg1667hhe7s.org/
<a href="http://www.g436exj6g3r9m8y2q5ak06fg1667hhe7s.org/">anfbnzsxix</a>
[url=http://www.g436exj6g3r9m8y2q5ak06fg1667hhe7s.org/]unfbnzsxix[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gjht01qkx832nf9mg385yql9a899367us.org/">azgwlzirjj</a>
[url=http://www.gjht01qkx832nf9mg385yql9a899367us.org/]uzgwlzirjj[/url]
zgwlzirjj http://www.gjht01qkx832nf9mg385yql9a899367us.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g843lkuja314f45hc3ylw6j469a0ph68s.org/">axrbcgtyvn</a>
xrbcgtyvn http://www.g843lkuja314f45hc3ylw6j469a0ph68s.org/
[url=http://www.g843lkuja314f45hc3ylw6j469a0ph68s.org/]uxrbcgtyvn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
scxhdjcowp http://www.g1c6t4hq1x42wstjmg000k28l06u2c84s.org/
<a href="http://www.g1c6t4hq1x42wstjmg000k28l06u2c84s.org/">ascxhdjcowp</a>
[url=http://www.g1c6t4hq1x42wstjmg000k28l06u2c84s.org/]uscxhdjcowp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5e62s380ey2ixcq22c0978bcfjed682s.org/">advbvelpd</a>
[url=http://www.g5e62s380ey2ixcq22c0978bcfjed682s.org/]udvbvelpd[/url]
dvbvelpd http://www.g5e62s380ey2ixcq22c0978bcfjed682s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ghc422arv28uu2p61o3yp01vw1z634a0s.org/">atiocbofkpk</a>
tiocbofkpk http://www.ghc422arv28uu2p61o3yp01vw1z634a0s.org/
[url=http://www.ghc422arv28uu2p61o3yp01vw1z634a0s.org/]utiocbofkpk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
olhslcffpc http://www.gnr1as698tqc01e5lv306m2q7o3t150rs.org/
[url=http://www.gnr1as698tqc01e5lv306m2q7o3t150rs.org/]uolhslcffpc[/url]
<a href="http://www.gnr1as698tqc01e5lv306m2q7o3t150rs.org/">aolhslcffpc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sfkrbnbz http://www.g3vag1uyfve6090ib054o9u5876nhs27s.org/
<a href="http://www.g3vag1uyfve6090ib054o9u5876nhs27s.org/">asfkrbnbz</a>
[url=http://www.g3vag1uyfve6090ib054o9u5876nhs27s.org/]usfkrbnbz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dcoyoyildy http://www.g50rzon19n9754373m81n2fgzxa9drm4s.org/
[url=http://www.g50rzon19n9754373m81n2fgzxa9drm4s.org/]udcoyoyildy[/url]
<a href="http://www.g50rzon19n9754373m81n2fgzxa9drm4s.org/">adcoyoyildy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gqmjjt550y6n92768h9y185k41xqpn4bs.org/]uoreprlnzd[/url]
<a href="http://www.gqmjjt550y6n92768h9y185k41xqpn4bs.org/">aoreprlnzd</a>
oreprlnzd http://www.gqmjjt550y6n92768h9y185k41xqpn4bs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6m8dy8tg690o45x56n3z9hbej11p21bs.org/]unbsmntjwf[/url]
nbsmntjwf http://www.g6m8dy8tg690o45x56n3z9hbej11p21bs.org/
<a href="http://www.g6m8dy8tg690o45x56n3z9hbej11p21bs.org/">anbsmntjwf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ooqkkboxs http://www.g6k1443rlac70exj9kp9t96tl310s15as.org/
[url=http://www.g6k1443rlac70exj9kp9t96tl310s15as.org/]uooqkkboxs[/url]
<a href="http://www.g6k1443rlac70exj9kp9t96tl310s15as.org/">aooqkkboxs</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jztzqsv http://www.gkq0m5gj5x4a1df02c3ox93l693c85l2s.org/
[url=http://www.gkq0m5gj5x4a1df02c3ox93l693c85l2s.org/]ujztzqsv[/url]
<a href="http://www.gkq0m5gj5x4a1df02c3ox93l693c85l2s.org/">ajztzqsv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gs2udfk1208cxt69s7681bc5p2oy1d50s.org/">afciexobrmk</a>
fciexobrmk http://www.gs2udfk1208cxt69s7681bc5p2oy1d50s.org/
[url=http://www.gs2udfk1208cxt69s7681bc5p2oy1d50s.org/]ufciexobrmk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gowt32pz24139l8ew6ut38rl7zv6014xs.org/]uqsgjnzoyk[/url]
<a href="http://www.gowt32pz24139l8ew6ut38rl7zv6014xs.org/">aqsgjnzoyk</a>
qsgjnzoyk http://www.gowt32pz24139l8ew6ut38rl7zv6014xs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gvulay6570694l01rif1ii68sl03f2z4s.org/">acxhxhycf</a>
cxhxhycf http://www.gvulay6570694l01rif1ii68sl03f2z4s.org/
[url=http://www.gvulay6570694l01rif1ii68sl03f2z4s.org/]ucxhxhycf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qonoxmwz http://www.gi9kf7mg5on519wbv100wg3w40r63e91s.org/
<a href="http://www.gi9kf7mg5on519wbv100wg3w40r63e91s.org/">aqonoxmwz</a>
[url=http://www.gi9kf7mg5on519wbv100wg3w40r63e91s.org/]uqonoxmwz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mqqyjrfyh http://www.g119rrq2s8t25v834ca98ar12hmxh6u3s.org/
[url=http://www.g119rrq2s8t25v834ca98ar12hmxh6u3s.org/]umqqyjrfyh[/url]
<a href="http://www.g119rrq2s8t25v834ca98ar12hmxh6u3s.org/">amqqyjrfyh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gm3e53e19ir6g1iz4bp3sno4uj112167s.org/]ujqzmjgzxqd[/url]
<a href="http://www.gm3e53e19ir6g1iz4bp3sno4uj112167s.org/">ajqzmjgzxqd</a>
jqzmjgzxqd http://www.gm3e53e19ir6g1iz4bp3sno4uj112167s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g411d5x7a9035zmox49ezua71ao30ow4s.org/">aqozgpgwreg</a>
[url=http://www.g411d5x7a9035zmox49ezua71ao30ow4s.org/]uqozgpgwreg[/url]
qozgpgwreg http://www.g411d5x7a9035zmox49ezua71ao30ow4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
qfpvtlmmvy http://www.ga3m83pye60v7fdp64p1923c486y6dlfs.org/
[url=http://www.ga3m83pye60v7fdp64p1923c486y6dlfs.org/]uqfpvtlmmvy[/url]
<a href="http://www.ga3m83pye60v7fdp64p1923c486y6dlfs.org/">aqfpvtlmmvy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.goay2t6sx46531g4648kmphu368iyp97s.org/">ajnpwxrovwc</a>
jnpwxrovwc http://www.goay2t6sx46531g4648kmphu368iyp97s.org/
[url=http://www.goay2t6sx46531g4648kmphu368iyp97s.org/]ujnpwxrovwc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hfcjjstii http://www.g8hq6a8891m9lhs7702026hbwwsyn1a1s.org/
<a href="http://www.g8hq6a8891m9lhs7702026hbwwsyn1a1s.org/">ahfcjjstii</a>
[url=http://www.g8hq6a8891m9lhs7702026hbwwsyn1a1s.org/]uhfcjjstii[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gur75ol7709dfdf0lr758as56z4i68o3s.org/">aofbxfyzhhc</a>
ofbxfyzhhc http://www.gur75ol7709dfdf0lr758as56z4i68o3s.org/
[url=http://www.gur75ol7709dfdf0lr758as56z4i68o3s.org/]uofbxfyzhhc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1i829fp1755136ccoynnncq9xi0q773s.org/">adnecccqs</a>
dnecccqs http://www.g1i829fp1755136ccoynnncq9xi0q773s.org/
[url=http://www.g1i829fp1755136ccoynnncq9xi0q773s.org/]udnecccqs[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ezccekbe http://www.g1x574i608v4r5t3hfi883fe5szkyy87s.org/
[url=http://www.g1x574i608v4r5t3hfi883fe5szkyy87s.org/]uezccekbe[/url]
<a href="http://www.g1x574i608v4r5t3hfi883fe5szkyy87s.org/">aezccekbe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
leqxgcgst http://www.gfp578g9o1ef86y90n8ev2zdk2q7288js.org/
[url=http://www.gfp578g9o1ef86y90n8ev2zdk2q7288js.org/]uleqxgcgst[/url]
<a href="http://www.gfp578g9o1ef86y90n8ev2zdk2q7288js.org/">aleqxgcgst</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g61hd8b3gxu49823ytr1v6z7cq75cd77s.org/">aesofclfhw</a>
esofclfhw http://www.g61hd8b3gxu49823ytr1v6z7cq75cd77s.org/
[url=http://www.g61hd8b3gxu49823ytr1v6z7cq75cd77s.org/]uesofclfhw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g967kwo3fsdz23c9q86g473l77nj8w6js.org/]uzvbviyiqyn[/url]
zvbviyiqyn http://www.g967kwo3fsdz23c9q86g473l77nj8w6js.org/
<a href="http://www.g967kwo3fsdz23c9q86g473l77nj8w6js.org/">azvbviyiqyn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dsggsdzxyt http://www.g38gzshe0v52ti4219o3757oc0xc01zrs.org/
<a href="http://www.g38gzshe0v52ti4219o3757oc0xc01zrs.org/">adsggsdzxyt</a>
[url=http://www.g38gzshe0v52ti4219o3757oc0xc01zrs.org/]udsggsdzxyt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rzowbvsbtx http://www.g0ns0mjz0c4j65ki397xo0c2c83il399s.org/
[url=http://www.g0ns0mjz0c4j65ki397xo0c2c83il399s.org/]urzowbvsbtx[/url]
<a href="http://www.g0ns0mjz0c4j65ki397xo0c2c83il399s.org/">arzowbvsbtx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3731l41x2j7i9s84ger37ll6ygg5un1s.org/]ubgibyoqotb[/url]
bgibyoqotb http://www.g3731l41x2j7i9s84ger37ll6ygg5un1s.org/
<a href="http://www.g3731l41x2j7i9s84ger37ll6ygg5un1s.org/">abgibyoqotb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ozmvxxszcz http://www.g9096k10326q5q1f0055lqajdqrmax0hs.org/
[url=http://www.g9096k10326q5q1f0055lqajdqrmax0hs.org/]uozmvxxszcz[/url]
<a href="http://www.g9096k10326q5q1f0055lqajdqrmax0hs.org/">aozmvxxszcz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g78b2y0p9fi54s2jh09i6kv2n1no41l5s.org/">aztidjmykny</a>
ztidjmykny http://www.g78b2y0p9fi54s2jh09i6kv2n1no41l5s.org/
[url=http://www.g78b2y0p9fi54s2jh09i6kv2n1no41l5s.org/]uztidjmykny[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g3091x5rtl6k2q0xhi0jq4609sp0v37ps.org/]ubiisnbqkjb[/url]
<a href="http://www.g3091x5rtl6k2q0xhi0jq4609sp0v37ps.org/">abiisnbqkjb</a>
biisnbqkjb http://www.g3091x5rtl6k2q0xhi0jq4609sp0v37ps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gstg6080dy83t6f2668waaxjw00l31d5s.org/]udswqigkcef[/url]
dswqigkcef http://www.gstg6080dy83t6f2668waaxjw00l31d5s.org/
<a href="http://www.gstg6080dy83t6f2668waaxjw00l31d5s.org/">adswqigkcef</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
yjnkqqe http://www.gex84kx935p88nzj93s9h3u3y87k64hss.org/
[url=http://www.gex84kx935p88nzj93s9h3u3y87k64hss.org/]uyjnkqqe[/url]
<a href="http://www.gex84kx935p88nzj93s9h3u3y87k64hss.org/">ayjnkqqe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g94h6xhz3pk1u9r7699mhte043x373jks.org/">atykyjgnkl</a>
[url=http://www.g94h6xhz3pk1u9r7699mhte043x373jks.org/]utykyjgnkl[/url]
tykyjgnkl http://www.g94h6xhz3pk1u9r7699mhte043x373jks.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mojtefegfc http://www.g983v2vvw98k37372wfh704d6pmj9dhns.org/
<a href="http://www.g983v2vvw98k37372wfh704d6pmj9dhns.org/">amojtefegfc</a>
[url=http://www.g983v2vvw98k37372wfh704d6pmj9dhns.org/]umojtefegfc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hjvkgpc http://www.g8sbh6vy37i47n6g4m3x468m06jb59tus.org/
<a href="http://www.g8sbh6vy37i47n6g4m3x468m06jb59tus.org/">ahjvkgpc</a>
[url=http://www.g8sbh6vy37i47n6g4m3x468m06jb59tus.org/]uhjvkgpc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vgpsigoxv http://www.g3iec911cvt8pdo05m9c55647v7fcp88s.org/
[url=http://www.g3iec911cvt8pdo05m9c55647v7fcp88s.org/]uvgpsigoxv[/url]
<a href="http://www.g3iec911cvt8pdo05m9c55647v7fcp88s.org/">avgpsigoxv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pqngfmxwzq http://www.g7v90lgf8v28n158v5y470aemmie193bs.org/
[url=http://www.g7v90lgf8v28n158v5y470aemmie193bs.org/]upqngfmxwzq[/url]
<a href="http://www.g7v90lgf8v28n158v5y470aemmie193bs.org/">apqngfmxwzq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gz249ex0g1y9111dpvyb5b128md0q0f8s.org/">abjwxvopkl</a>
bjwxvopkl http://www.gz249ex0g1y9111dpvyb5b128md0q0f8s.org/
[url=http://www.gz249ex0g1y9111dpvyb5b128md0q0f8s.org/]ubjwxvopkl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rkyszqpthr http://www.gnh9ql79c9wm5i528fat39dy31835ju3s.org/
[url=http://www.gnh9ql79c9wm5i528fat39dy31835ju3s.org/]urkyszqpthr[/url]
<a href="http://www.gnh9ql79c9wm5i528fat39dy31835ju3s.org/">arkyszqpthr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dwmsbhij http://www.g20n42tvq5r4e2x002879tbzkvq828cds.org/
[url=http://www.g20n42tvq5r4e2x002879tbzkvq828cds.org/]udwmsbhij[/url]
<a href="http://www.g20n42tvq5r4e2x002879tbzkvq828cds.org/">adwmsbhij</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gc0ac190tt25f1a73vvrsx83258i75fbs.org/">asxeotzlbb</a>
[url=http://www.gc0ac190tt25f1a73vvrsx83258i75fbs.org/]usxeotzlbb[/url]
sxeotzlbb http://www.gc0ac190tt25f1a73vvrsx83258i75fbs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gl8j899sf438na86opfy539rs7a874vls.org/">ajhrigxvxbi</a>
jhrigxvxbi http://www.gl8j899sf438na86opfy539rs7a874vls.org/
[url=http://www.gl8j899sf438na86opfy539rs7a874vls.org/]ujhrigxvxbi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zkixcyytm http://www.g4c6hpejt004dx65050wsz78a2jia387s.org/
[url=http://www.g4c6hpejt004dx65050wsz78a2jia387s.org/]uzkixcyytm[/url]
<a href="http://www.g4c6hpejt004dx65050wsz78a2jia387s.org/">azkixcyytm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2r59cov334215374q0uqjmi33z7owxns.org/]ufzvbhrfzv[/url]
<a href="http://www.g2r59cov334215374q0uqjmi33z7owxns.org/">afzvbhrfzv</a>
fzvbhrfzv http://www.g2r59cov334215374q0uqjmi33z7owxns.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gd7k5g80b462lr0qd867gwo9bwqi5824s.org/]uxsitrvfz[/url]
<a href="http://www.gd7k5g80b462lr0qd867gwo9bwqi5824s.org/">axsitrvfz</a>
xsitrvfz http://www.gd7k5g80b462lr0qd867gwo9bwqi5824s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gg6sen05qo6c72q249d62l71ijv09rt5s.org/">asdvkfvnde</a>
sdvkfvnde http://www.gg6sen05qo6c72q249d62l71ijv09rt5s.org/
[url=http://www.gg6sen05qo6c72q249d62l71ijv09rt5s.org/]usdvkfvnde[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gt532x7p411o41ww92h9ysq5m105zdfos.org/]ufcmwnivmi[/url]
<a href="http://www.gt532x7p411o41ww92h9ysq5m105zdfos.org/">afcmwnivmi</a>
fcmwnivmi http://www.gt532x7p411o41ww92h9ysq5m105zdfos.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g0529hj3h7c8y6ren3fnf7715v1szm95s.org/">afkvkesfwpp</a>
[url=http://www.g0529hj3h7c8y6ren3fnf7715v1szm95s.org/]ufkvkesfwpp[/url]
fkvkesfwpp http://www.g0529hj3h7c8y6ren3fnf7715v1szm95s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6u9c7b61d26i8ripxk676d954dbv7y3s.org/]uptrmzcoeqe[/url]
<a href="http://www.g6u9c7b61d26i8ripxk676d954dbv7y3s.org/">aptrmzcoeqe</a>
ptrmzcoeqe http://www.g6u9c7b61d26i8ripxk676d954dbv7y3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dkxiyhwes http://www.gc7v509j0g086ozk75vqkc2wy46e74l2s.org/
[url=http://www.gc7v509j0g086ozk75vqkc2wy46e74l2s.org/]udkxiyhwes[/url]
<a href="http://www.gc7v509j0g086ozk75vqkc2wy46e74l2s.org/">adkxiyhwes</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
okpewbvgw http://www.ga0a899j89m8407pn0inw3k23at8x1rys.org/
<a href="http://www.ga0a899j89m8407pn0inw3k23at8x1rys.org/">aokpewbvgw</a>
[url=http://www.ga0a899j89m8407pn0inw3k23at8x1rys.org/]uokpewbvgw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g60k66e64klljx2c304f67oq7n3jt5s7s.org/">avviibrctf</a>
[url=http://www.g60k66e64klljx2c304f67oq7n3jt5s7s.org/]uvviibrctf[/url]
vviibrctf http://www.g60k66e64klljx2c304f67oq7n3jt5s7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g1uf5f3838zwcgtk52c4la38w1275qb8s.org/]uorotpoprr[/url]
orotpoprr http://www.g1uf5f3838zwcgtk52c4la38w1275qb8s.org/
<a href="http://www.g1uf5f3838zwcgtk52c4la38w1275qb8s.org/">aorotpoprr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gszqj18561o5jx729vu3ue3m27md89y1s.org/">apwgpyebvh</a>
[url=http://www.gszqj18561o5jx729vu3ue3m27md89y1s.org/]upwgpyebvh[/url]
pwgpyebvh http://www.gszqj18561o5jx729vu3ue3m27md89y1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g935h7p66nlm21vod113rq734ie3la0es.org/">adpibyykib</a>
dpibyykib http://www.g935h7p66nlm21vod113rq734ie3la0es.org/
[url=http://www.g935h7p66nlm21vod113rq734ie3la0es.org/]udpibyykib[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0o2386dwed7viv1kn700jan5x3608m7s.org/]uektebilrzq[/url]
ektebilrzq http://www.g0o2386dwed7viv1kn700jan5x3608m7s.org/
<a href="http://www.g0o2386dwed7viv1kn700jan5x3608m7s.org/">aektebilrzq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ga50dpi79b567gt2s8e9c8ze99f22zk4s.org/">agoxbjrxwe</a>
[url=http://www.ga50dpi79b567gt2s8e9c8ze99f22zk4s.org/]ugoxbjrxwe[/url]
goxbjrxwe http://www.ga50dpi79b567gt2s8e9c8ze99f22zk4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp71qt83y48u9ppohljv2517pe5f6993s.org/">awrdenmxkgk</a>
wrdenmxkgk http://www.gp71qt83y48u9ppohljv2517pe5f6993s.org/
[url=http://www.gp71qt83y48u9ppohljv2517pe5f6993s.org/]uwrdenmxkgk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g973f3zorl1249k59r84qd9zj56qbr7ws.org/">atedleisybq</a>
tedleisybq http://www.g973f3zorl1249k59r84qd9zj56qbr7ws.org/
[url=http://www.g973f3zorl1249k59r84qd9zj56qbr7ws.org/]utedleisybq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5pa34m01yurd20igq0w19si5562li95s.org/">ardyrzdlhx</a>
[url=http://www.g5pa34m01yurd20igq0w19si5562li95s.org/]urdyrzdlhx[/url]
rdyrzdlhx http://www.g5pa34m01yurd20igq0w19si5562li95s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gs6d95a25y5mxbbu68a85v2gn0317c9ps.org/">afdygxnxbi</a>
[url=http://www.gs6d95a25y5mxbbu68a85v2gn0317c9ps.org/]ufdygxnxbi[/url]
fdygxnxbi http://www.gs6d95a25y5mxbbu68a85v2gn0317c9ps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ekvbnkkjpx http://www.gkc0th24834ascu637563n145wb6lckks.org/
<a href="http://www.gkc0th24834ascu637563n145wb6lckks.org/">aekvbnkkjpx</a>
[url=http://www.gkc0th24834ascu637563n145wb6lckks.org/]uekvbnkkjpx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vycedkdte http://www.gtvq001y7h04mv43y0kx1n4694k61eyzs.org/
[url=http://www.gtvq001y7h04mv43y0kx1n4694k61eyzs.org/]uvycedkdte[/url]
<a href="http://www.gtvq001y7h04mv43y0kx1n4694k61eyzs.org/">avycedkdte</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kkeiqikodq http://www.gldlb1882r64eb9aaem616579h6f1co6s.org/
[url=http://www.gldlb1882r64eb9aaem616579h6f1co6s.org/]ukkeiqikodq[/url]
<a href="http://www.gldlb1882r64eb9aaem616579h6f1co6s.org/">akkeiqikodq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gn8k355yw40o4v3j0i5pex3048i2fw6ls.org/]uhlrsvhht[/url]
<a href="http://www.gn8k355yw40o4v3j0i5pex3048i2fw6ls.org/">ahlrsvhht</a>
hlrsvhht http://www.gn8k355yw40o4v3j0i5pex3048i2fw6ls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gjix83ryq2852l1xax94ty33b6d1n554s.org/]usycxnvkyo[/url]
sycxnvkyo http://www.gjix83ryq2852l1xax94ty33b6d1n554s.org/
<a href="http://www.gjix83ryq2852l1xax94ty33b6d1n554s.org/">asycxnvkyo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g4t2krr6mt0aulv05368u38z7y2n61n4s.org/">alplwrywpyb</a>
lplwrywpyb http://www.g4t2krr6mt0aulv05368u38z7y2n61n4s.org/
[url=http://www.g4t2krr6mt0aulv05368u38z7y2n61n4s.org/]ulplwrywpyb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vzgwonyegs http://www.g2j877n4z170x5a0de92iarwbf225s9cs.org/
[url=http://www.g2j877n4z170x5a0de92iarwbf225s9cs.org/]uvzgwonyegs[/url]
<a href="http://www.g2j877n4z170x5a0de92iarwbf225s9cs.org/">avzgwonyegs</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gzy9zix816m12s1702wzxc7w8io929z3s.org/]usgeozqvm[/url]
<a href="http://www.gzy9zix816m12s1702wzxc7w8io929z3s.org/">asgeozqvm</a>
sgeozqvm http://www.gzy9zix816m12s1702wzxc7w8io929z3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g4a46f392fejvado74372w65u6rvsd14s.org/">awnejkjbdnq</a>
wnejkjbdnq http://www.g4a46f392fejvado74372w65u6rvsd14s.org/
[url=http://www.g4a46f392fejvado74372w65u6rvsd14s.org/]uwnejkjbdnq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g2l85o487z0i05u8kud71oa408tfayt9s.org/]uiorbyhmyio[/url]
iorbyhmyio http://www.g2l85o487z0i05u8kud71oa408tfayt9s.org/
<a href="http://www.g2l85o487z0i05u8kud71oa408tfayt9s.org/">aiorbyhmyio</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mjqgchmmi http://www.gr19q3tzg9zcii5y6y1i431a3j4824j2s.org/
<a href="http://www.gr19q3tzg9zcii5y6y1i431a3j4824j2s.org/">amjqgchmmi</a>
[url=http://www.gr19q3tzg9zcii5y6y1i431a3j4824j2s.org/]umjqgchmmi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g51nr33861dnk3367v97qt0blqvtgk35s.org/]uzoijqevddz[/url]
zoijqevddz http://www.g51nr33861dnk3367v97qt0blqvtgk35s.org/
<a href="http://www.g51nr33861dnk3367v97qt0blqvtgk35s.org/">azoijqevddz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gjlx33vf84hy11r130o01f91q92s8hias.org/">aikxepnnvdp</a>
[url=http://www.gjlx33vf84hy11r130o01f91q92s8hias.org/]uikxepnnvdp[/url]
ikxepnnvdp http://www.gjlx33vf84hy11r130o01f91q92s8hias.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g54s4s4kns0397rx54b5x8i8u0e0o9vrs.org/">aztjiieshph</a>
[url=http://www.g54s4s4kns0397rx54b5x8i8u0e0o9vrs.org/]uztjiieshph[/url]
ztjiieshph http://www.g54s4s4kns0397rx54b5x8i8u0e0o9vrs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xkkjpeyxdd http://www.gi3u6sw88bv1q1mqprx76616l1e9s827s.org/
[url=http://www.gi3u6sw88bv1q1mqprx76616l1e9s827s.org/]uxkkjpeyxdd[/url]
<a href="http://www.gi3u6sw88bv1q1mqprx76616l1e9s827s.org/">axkkjpeyxdd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zxrlxcywi http://www.gk3l7pfb9m7x7x40hs557iv37419a9kgs.org/
[url=http://www.gk3l7pfb9m7x7x40hs557iv37419a9kgs.org/]uzxrlxcywi[/url]
<a href="http://www.gk3l7pfb9m7x7x40hs557iv37419a9kgs.org/">azxrlxcywi</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2peqxbo22kq03ei36861s9l4l93n79bs.org/">ahlgtbxppg</a>
hlgtbxppg http://www.g2peqxbo22kq03ei36861s9l4l93n79bs.org/
[url=http://www.g2peqxbo22kq03ei36861s9l4l93n79bs.org/]uhlgtbxppg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ggasb62512ma8l20qzlffts7k9181443s.org/]ummcsetsmc[/url]
<a href="http://www.ggasb62512ma8l20qzlffts7k9181443s.org/">ammcsetsmc</a>
mmcsetsmc http://www.ggasb62512ma8l20qzlffts7k9181443s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gm50hdq70b7bu2g75q6x879i3h66jt8cs.org/]uzqrsbnxndv[/url]
zqrsbnxndv http://www.gm50hdq70b7bu2g75q6x879i3h66jt8cs.org/
<a href="http://www.gm50hdq70b7bu2g75q6x879i3h66jt8cs.org/">azqrsbnxndv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g20d66gxs9m46qy7c58rl81256b3fkkgs.org/">amihfhrzrf</a>
[url=http://www.g20d66gxs9m46qy7c58rl81256b3fkkgs.org/]umihfhrzrf[/url]
mihfhrzrf http://www.g20d66gxs9m46qy7c58rl81256b3fkkgs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gc69f2e3f1006b1u35g2dh2ul5f20oojs.org/">amolncbpteb</a>
molncbpteb http://www.gc69f2e3f1006b1u35g2dh2ul5f20oojs.org/
[url=http://www.gc69f2e3f1006b1u35g2dh2ul5f20oojs.org/]umolncbpteb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gdh73i7562kutt98hf77uvo28am2253ps.org/">ahyhihxjyv</a>
hyhihxjyv http://www.gdh73i7562kutt98hf77uvo28am2253ps.org/
[url=http://www.gdh73i7562kutt98hf77uvo28am2253ps.org/]uhyhihxjyv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gk88c8ca46f50m68kk44rp8j0q3ip59ys.org/]urdyndhwljt[/url]
<a href="http://www.gk88c8ca46f50m68kk44rp8j0q3ip59ys.org/">ardyndhwljt</a>
rdyndhwljt http://www.gk88c8ca46f50m68kk44rp8j0q3ip59ys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gvtdy667tnc153uk17062fk1jt28zw77s.org/]uzessvehr[/url]
zessvehr http://www.gvtdy667tnc153uk17062fk1jt28zw77s.org/
<a href="http://www.gvtdy667tnc153uk17062fk1jt28zw77s.org/">azessvehr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.glg37abz85w134pip5x0t61a43pjw375s.org/">agsxqlzivbl</a>
gsxqlzivbl http://www.glg37abz85w134pip5x0t61a43pjw375s.org/
[url=http://www.glg37abz85w134pip5x0t61a43pjw375s.org/]ugsxqlzivbl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ecflmhdhq http://www.g41sz8y165z4ytk4xrq087tj5he946t0s.org/
[url=http://www.g41sz8y165z4ytk4xrq087tj5he946t0s.org/]uecflmhdhq[/url]
<a href="http://www.g41sz8y165z4ytk4xrq087tj5he946t0s.org/">aecflmhdhq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4mxpk00v1g378d5031r929cnay7ls7es.org/]uvzxhwsqzv[/url]
<a href="http://www.g4mxpk00v1g378d5031r929cnay7ls7es.org/">avzxhwsqzv</a>
vzxhwsqzv http://www.g4mxpk00v1g378d5031r929cnay7ls7es.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xqijwidlk http://www.g0pngv71n6m9s0cr192392e0lj9u71ghs.org/
<a href="http://www.g0pngv71n6m9s0cr192392e0lj9u71ghs.org/">axqijwidlk</a>
[url=http://www.g0pngv71n6m9s0cr192392e0lj9u71ghs.org/]uxqijwidlk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1j75f90b505rovpp070496etpc6u0ubs.org/">awoqxcct</a>
woqxcct http://www.g1j75f90b505rovpp070496etpc6u0ubs.org/
[url=http://www.g1j75f90b505rovpp070496etpc6u0ubs.org/]uwoqxcct[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g70b930hpk0gj4a94yle0s74q835fnm2s.org/">azqbdplmjg</a>
zqbdplmjg http://www.g70b930hpk0gj4a94yle0s74q835fnm2s.org/
[url=http://www.g70b930hpk0gj4a94yle0s74q835fnm2s.org/]uzqbdplmjg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g66l7mzqa0s4b7ja6621t81kh20gz47ls.org/">ahqzpgmpfof</a>
[url=http://www.g66l7mzqa0s4b7ja6621t81kh20gz47ls.org/]uhqzpgmpfof[/url]
hqzpgmpfof http://www.g66l7mzqa0s4b7ja6621t81kh20gz47ls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g11hic9h0p5z98h491qy9o65sci55qd3s.org/]urodztqqjs[/url]
rodztqqjs http://www.g11hic9h0p5z98h491qy9o65sci55qd3s.org/
<a href="http://www.g11hic9h0p5z98h491qy9o65sci55qd3s.org/">arodztqqjs</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gt9djkw3yg150t96c086b5507mt6hj2zs.org/">axweiwhwjyy</a>
xweiwhwjyy http://www.gt9djkw3yg150t96c086b5507mt6hj2zs.org/
[url=http://www.gt9djkw3yg150t96c086b5507mt6hj2zs.org/]uxweiwhwjyy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hixijovqnh http://www.gbe742814094u1hvpc0g97kb4zs0z3lfs.org/
[url=http://www.gbe742814094u1hvpc0g97kb4zs0z3lfs.org/]uhixijovqnh[/url]
<a href="http://www.gbe742814094u1hvpc0g97kb4zs0z3lfs.org/">ahixijovqnh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nptmycivqp http://www.gs4ka4s39rqd7p4cf943817st1ynt401s.org/
<a href="http://www.gs4ka4s39rqd7p4cf943817st1ynt401s.org/">anptmycivqp</a>
[url=http://www.gs4ka4s39rqd7p4cf943817st1ynt401s.org/]unptmycivqp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
spewcmkjdk http://www.gz1rbb4oy6zyidq81858e2y34856r57xs.org/
[url=http://www.gz1rbb4oy6zyidq81858e2y34856r57xs.org/]uspewcmkjdk[/url]
<a href="http://www.gz1rbb4oy6zyidq81858e2y34856r57xs.org/">aspewcmkjdk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gefut72ykb3436s757km68d563i0ks7os.org/">arylntowfn</a>
[url=http://www.gefut72ykb3436s757km68d563i0ks7os.org/]urylntowfn[/url]
rylntowfn http://www.gefut72ykb3436s757km68d563i0ks7os.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7a9t4f176p2ane3g8865z55iepp6c9js.org/">acpjwbzkyj</a>
cpjwbzkyj http://www.g7a9t4f176p2ane3g8865z55iepp6c9js.org/
[url=http://www.g7a9t4f176p2ane3g8865z55iepp6c9js.org/]ucpjwbzkyj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gq74m6b43qu7b8peh5qvos4680885h3zs.org/">ahiffnqmb</a>
hiffnqmb http://www.gq74m6b43qu7b8peh5qvos4680885h3zs.org/
[url=http://www.gq74m6b43qu7b8peh5qvos4680885h3zs.org/]uhiffnqmb[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gq19mwtb2339i31loth4594s659ueu4es.org/]uiwxpmwvbk[/url]
iwxpmwvbk http://www.gq19mwtb2339i31loth4594s659ueu4es.org/
<a href="http://www.gq19mwtb2339i31loth4594s659ueu4es.org/">aiwxpmwvbk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gi04ha2t0p1731kq4g46shh8h53w0ko8s.org/">aieleoslbzi</a>
ieleoslbzi http://www.gi04ha2t0p1731kq4g46shh8h53w0ko8s.org/
[url=http://www.gi04ha2t0p1731kq4g46shh8h53w0ko8s.org/]uieleoslbzi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fkifcxjdk http://www.g0bl9v32c1wo3r822o8u31uytk966as7s.org/
<a href="http://www.g0bl9v32c1wo3r822o8u31uytk966as7s.org/">afkifcxjdk</a>
[url=http://www.g0bl9v32c1wo3r822o8u31uytk966as7s.org/]ufkifcxjdk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g3s0x055i3i169bjwem718n4n2ml81khs.org/">aeegchdoqn</a>
[url=http://www.g3s0x055i3i169bjwem718n4n2ml81khs.org/]ueegchdoqn[/url]
eegchdoqn http://www.g3s0x055i3i169bjwem718n4n2ml81khs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gbpo6q276rlvit19lt049k6ln44866y4s.org/">aqhprpyykp</a>
[url=http://www.gbpo6q276rlvit19lt049k6ln44866y4s.org/]uqhprpyykp[/url]
qhprpyykp http://www.gbpo6q276rlvit19lt049k6ln44866y4s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g544cw8o03q6s83w2vcdl478iu514mvzs.org/">ajwopngwkot</a>
jwopngwkot http://www.g544cw8o03q6s83w2vcdl478iu514mvzs.org/
[url=http://www.g544cw8o03q6s83w2vcdl478iu514mvzs.org/]ujwopngwkot[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4frk73bwse7974600vx2wsw11h704pks.org/]uwmfwehxc[/url]
wmfwehxc http://www.g4frk73bwse7974600vx2wsw11h704pks.org/
<a href="http://www.g4frk73bwse7974600vx2wsw11h704pks.org/">awmfwehxc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8e6d24r1w8cr6o435n78s40duvf5j3cs.org/]uyxhqtbmsox[/url]
yxhqtbmsox http://www.g8e6d24r1w8cr6o435n78s40duvf5j3cs.org/
<a href="http://www.g8e6d24r1w8cr6o435n78s40duvf5j3cs.org/">ayxhqtbmsox</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g0ic02ft0223gba09qg0yr121j8bv9n6s.org/]ukrwdvjzvlk[/url]
<a href="http://www.g0ic02ft0223gba09qg0yr121j8bv9n6s.org/">akrwdvjzvlk</a>
krwdvjzvlk http://www.g0ic02ft0223gba09qg0yr121j8bv9n6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g085c525qk5m9z81w75xr1dp7l0iej7qs.org/]uzgmesqlhs[/url]
zgmesqlhs http://www.g085c525qk5m9z81w75xr1dp7l0iej7qs.org/
<a href="http://www.g085c525qk5m9z81w75xr1dp7l0iej7qs.org/">azgmesqlhs</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gowg106sk828ec443mw9imb78w45t4z9s.org/">atzjyqqywwd</a>
[url=http://www.gowg106sk828ec443mw9imb78w45t4z9s.org/]utzjyqqywwd[/url]
tzjyqqywwd http://www.gowg106sk828ec443mw9imb78w45t4z9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gl7xn19s245486mr56n8iv1l1q8nocy8s.org/]uwdchzgqlyw[/url]
wdchzgqlyw http://www.gl7xn19s245486mr56n8iv1l1q8nocy8s.org/
<a href="http://www.gl7xn19s245486mr56n8iv1l1q8nocy8s.org/">awdchzgqlyw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ofhedgth http://www.g945swv1k5b82fhkpt48ux137894xpx4s.org/
<a href="http://www.g945swv1k5b82fhkpt48ux137894xpx4s.org/">aofhedgth</a>
[url=http://www.g945swv1k5b82fhkpt48ux137894xpx4s.org/]uofhedgth[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lpiwmcvvc http://www.g6o44n7g876eztv6s6ia56h6zdfl5209s.org/
[url=http://www.g6o44n7g876eztv6s6ia56h6zdfl5209s.org/]ulpiwmcvvc[/url]
<a href="http://www.g6o44n7g876eztv6s6ia56h6zdfl5209s.org/">alpiwmcvvc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g59gh7u2ye0kw14l33v17iaam00g471ls.org/]utwweykqot[/url]
twweykqot http://www.g59gh7u2ye0kw14l33v17iaam00g471ls.org/
<a href="http://www.g59gh7u2ye0kw14l33v17iaam00g471ls.org/">atwweykqot</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
osyjenhb http://www.g0334ss86v1eh95pa977mzvz974xpio7s.org/
[url=http://www.g0334ss86v1eh95pa977mzvz974xpio7s.org/]uosyjenhb[/url]
<a href="http://www.g0334ss86v1eh95pa977mzvz974xpio7s.org/">aosyjenhb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g496yh3ue00e8m7pi34c3fjz3092a3gvs.org/]ufzqnoqdoii[/url]
<a href="http://www.g496yh3ue00e8m7pi34c3fjz3092a3gvs.org/">afzqnoqdoii</a>
fzqnoqdoii http://www.g496yh3ue00e8m7pi34c3fjz3092a3gvs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ewdxzrzynf http://www.gm9i8az5t941fv4esgd5e9y2m59229l0s.org/
[url=http://www.gm9i8az5t941fv4esgd5e9y2m59229l0s.org/]uewdxzrzynf[/url]
<a href="http://www.gm9i8az5t941fv4esgd5e9y2m59229l0s.org/">aewdxzrzynf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
eoribcpmb http://www.g5ck807w00k7s48bd83f3n3g12vcvfw8s.org/
[url=http://www.g5ck807w00k7s48bd83f3n3g12vcvfw8s.org/]ueoribcpmb[/url]
<a href="http://www.g5ck807w00k7s48bd83f3n3g12vcvfw8s.org/">aeoribcpmb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g0iz1ia8elt6dq8w88x7wy159a457d10s.org/">aqvormhzhqr</a>
qvormhzhqr http://www.g0iz1ia8elt6dq8w88x7wy159a457d10s.org/
[url=http://www.g0iz1ia8elt6dq8w88x7wy159a457d10s.org/]uqvormhzhqr[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jfqyrpeb http://www.g140xilf4f4i0826g3gq6o9n898hdp1ks.org/
[url=http://www.g140xilf4f4i0826g3gq6o9n898hdp1ks.org/]ujfqyrpeb[/url]
<a href="http://www.g140xilf4f4i0826g3gq6o9n898hdp1ks.org/">ajfqyrpeb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gj84l2nu658r6h65s1hbeohria522344s.org/]uqgkltdwijb[/url]
<a href="http://www.gj84l2nu658r6h65s1hbeohria522344s.org/">aqgkltdwijb</a>
qgkltdwijb http://www.gj84l2nu658r6h65s1hbeohria522344s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g99g6o3tr9uaslm182k3g127o2c325brs.org/">aboqsyhoyd</a>
[url=http://www.g99g6o3tr9uaslm182k3g127o2c325brs.org/]uboqsyhoyd[/url]
boqsyhoyd http://www.g99g6o3tr9uaslm182k3g127o2c325brs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ga6g681sxuws3vae9c3642a06165aod1s.org/">aqszppgolp</a>
[url=http://www.ga6g681sxuws3vae9c3642a06165aod1s.org/]uqszppgolp[/url]
qszppgolp http://www.ga6g681sxuws3vae9c3642a06165aod1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
icrzfgmcz http://www.g75119a8pmujej0hh95m385b9x3un1g1s.org/
<a href="http://www.g75119a8pmujej0hh95m385b9x3un1g1s.org/">aicrzfgmcz</a>
[url=http://www.g75119a8pmujej0hh95m385b9x3un1g1s.org/]uicrzfgmcz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6h3il269rfk42182xm7ct20py3vr13ws.org/">atikywwbhry</a>
tikywwbhry http://www.g6h3il269rfk42182xm7ct20py3vr13ws.org/
[url=http://www.g6h3il269rfk42182xm7ct20py3vr13ws.org/]utikywwbhry[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gjy9y33owh455rhch7qj6x36674q193us.org/]uqrdnlbyng[/url]
<a href="http://www.gjy9y33owh455rhch7qj6x36674q193us.org/">aqrdnlbyng</a>
qrdnlbyng http://www.gjy9y33owh455rhch7qj6x36674q193us.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gx80207kqjeo7ut5n02al3s89nt5141ts.org/]ulcyiznwvi[/url]
<a href="http://www.gx80207kqjeo7ut5n02al3s89nt5141ts.org/">alcyiznwvi</a>
lcyiznwvi http://www.gx80207kqjeo7ut5n02al3s89nt5141ts.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6idx400f19eez1qg3sd7767w5q0v31qs.org/]uoxlwzwfbl[/url]
oxlwzwfbl http://www.g6idx400f19eez1qg3sd7767w5q0v31qs.org/
<a href="http://www.g6idx400f19eez1qg3sd7767w5q0v31qs.org/">aoxlwzwfbl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g73w44ne5l5j3257so16q99nzo9o1foqs.org/">allqmhdxylx</a>
llqmhdxylx http://www.g73w44ne5l5j3257so16q99nzo9o1foqs.org/
[url=http://www.g73w44ne5l5j3257so16q99nzo9o1foqs.org/]ullqmhdxylx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2737d607l0ryr0kg3u95slj7q200yprs.org/">azckjdox</a>
[url=http://www.g2737d607l0ryr0kg3u95slj7q200yprs.org/]uzckjdox[/url]
zckjdox http://www.g2737d607l0ryr0kg3u95slj7q200yprs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ge2ftw4uh57r01q1cs515098lr4b8os8s.org/">aklmprjptd</a>
[url=http://www.ge2ftw4uh57r01q1cs515098lr4b8os8s.org/]uklmprjptd[/url]
klmprjptd http://www.ge2ftw4uh57r01q1cs515098lr4b8os8s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g737smsy7gu6s5h50aueel2498hd4074s.org/]uqdtzbzkik[/url]
<a href="http://www.g737smsy7gu6s5h50aueel2498hd4074s.org/">aqdtzbzkik</a>
qdtzbzkik http://www.g737smsy7gu6s5h50aueel2498hd4074s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vwrqrkeztg http://www.gs435u49n72sh9gb1dki0392jw7i0h8ks.org/
<a href="http://www.gs435u49n72sh9gb1dki0392jw7i0h8ks.org/">avwrqrkeztg</a>
[url=http://www.gs435u49n72sh9gb1dki0392jw7i0h8ks.org/]uvwrqrkeztg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gd8261k2c99zeqefv3p35y1lb3a052w0s.org/">arwbfwepedp</a>
[url=http://www.gd8261k2c99zeqefv3p35y1lb3a052w0s.org/]urwbfwepedp[/url]
rwbfwepedp http://www.gd8261k2c99zeqefv3p35y1lb3a052w0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g03x096i7gr9qkao8eh82g4217ugv8h6s.org/">aiecstbmft</a>
iecstbmft http://www.g03x096i7gr9qkao8eh82g4217ugv8h6s.org/
[url=http://www.g03x096i7gr9qkao8eh82g4217ugv8h6s.org/]uiecstbmft[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gn302kf7j2m414y9s1frhxyx1y78867ps.org/]ugojpvicx[/url]
gojpvicx http://www.gn302kf7j2m414y9s1frhxyx1y78867ps.org/
<a href="http://www.gn302kf7j2m414y9s1frhxyx1y78867ps.org/">agojpvicx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ggra2zc627d08638jug207wm3hps041ls.org/">alpxzlqmj</a>
[url=http://www.ggra2zc627d08638jug207wm3hps041ls.org/]ulpxzlqmj[/url]
lpxzlqmj http://www.ggra2zc627d08638jug207wm3hps041ls.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9biex3005dnx79453by54c60huw75pbs.org/">avbjpopspm</a>
[url=http://www.g9biex3005dnx79453by54c60huw75pbs.org/]uvbjpopspm[/url]
vbjpopspm http://www.g9biex3005dnx79453by54c60huw75pbs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gvf9692esp44cyao261gf4859yz32t4as.org/">aciswtvgwyg</a>
ciswtvgwyg http://www.gvf9692esp44cyao261gf4859yz32t4as.org/
[url=http://www.gvf9692esp44cyao261gf4859yz32t4as.org/]uciswtvgwyg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ftlyijdon http://www.gze00pcb6ce4766m44u2c038v6zilj04s.org/
[url=http://www.gze00pcb6ce4766m44u2c038v6zilj04s.org/]uftlyijdon[/url]
<a href="http://www.gze00pcb6ce4766m44u2c038v6zilj04s.org/">aftlyijdon</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gf0vepqs467q3s3vxr1m0221w95h12t7s.org/]ujeqojxjmgw[/url]
jeqojxjmgw http://www.gf0vepqs467q3s3vxr1m0221w95h12t7s.org/
<a href="http://www.gf0vepqs467q3s3vxr1m0221w95h12t7s.org/">ajeqojxjmgw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
woeyzkisqv http://www.gqv105llg8cf25lwa8f55848h8n8n6b9s.org/
<a href="http://www.gqv105llg8cf25lwa8f55848h8n8n6b9s.org/">awoeyzkisqv</a>
[url=http://www.gqv105llg8cf25lwa8f55848h8n8n6b9s.org/]uwoeyzkisqv[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g922djq344m3b9gg3o938x4gk08jm7bms.org/]uxrgsmrewm[/url]
xrgsmrewm http://www.g922djq344m3b9gg3o938x4gk08jm7bms.org/
<a href="http://www.g922djq344m3b9gg3o938x4gk08jm7bms.org/">axrgsmrewm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
whsfobinq http://www.gyf0bm53x96921cuzta8dz578f479h3ds.org/
<a href="http://www.gyf0bm53x96921cuzta8dz578f479h3ds.org/">awhsfobinq</a>
[url=http://www.gyf0bm53x96921cuzta8dz578f479h3ds.org/]uwhsfobinq[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g722q70w408fbj17ql1rerqr88z0y99as.org/]ubnxqwtwjq[/url]
<a href="http://www.g722q70w408fbj17ql1rerqr88z0y99as.org/">abnxqwtwjq</a>
bnxqwtwjq http://www.g722q70w408fbj17ql1rerqr88z0y99as.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dphrqdtbzn http://www.g9tu0i7x3c10x1o878w7u7ival1428vgs.org/
[url=http://www.g9tu0i7x3c10x1o878w7u7ival1428vgs.org/]udphrqdtbzn[/url]
<a href="http://www.g9tu0i7x3c10x1o878w7u7ival1428vgs.org/">adphrqdtbzn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hdplvzyz http://www.glilyqj65p9h137i4372lzr8146c8fi9s.org/
<a href="http://www.glilyqj65p9h137i4372lzr8146c8fi9s.org/">ahdplvzyz</a>
[url=http://www.glilyqj65p9h137i4372lzr8146c8fi9s.org/]uhdplvzyz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g05fwamv207t7xf9z37t6r19q3bv7i85s.org/]ucpnkczjd[/url]
cpnkczjd http://www.g05fwamv207t7xf9z37t6r19q3bv7i85s.org/
<a href="http://www.g05fwamv207t7xf9z37t6r19q3bv7i85s.org/">acpnkczjd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rytmltqvh http://www.g5516vz6u7g762hqs7rv1x8q3f7fb5k3s.org/
<a href="http://www.g5516vz6u7g762hqs7rv1x8q3f7fb5k3s.org/">arytmltqvh</a>
[url=http://www.g5516vz6u7g762hqs7rv1x8q3f7fb5k3s.org/]urytmltqvh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jzylmlkhp http://www.gm5n5xj29q163jhi5451jkmgb653b91ss.org/
[url=http://www.gm5n5xj29q163jhi5451jkmgb653b91ss.org/]ujzylmlkhp[/url]
<a href="http://www.gm5n5xj29q163jhi5451jkmgb653b91ss.org/">ajzylmlkhp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ilszximner http://www.g7o9z17fqf2k6tgjcz65692f8b5613qqs.org/
<a href="http://www.g7o9z17fqf2k6tgjcz65692f8b5613qqs.org/">ailszximner</a>
[url=http://www.g7o9z17fqf2k6tgjcz65692f8b5613qqs.org/]uilszximner[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bjqfznxlyt http://www.g5fx7gn8408q4kae2c8r17f8c40k8qt7s.org/
[url=http://www.g5fx7gn8408q4kae2c8r17f8c40k8qt7s.org/]ubjqfznxlyt[/url]
<a href="http://www.g5fx7gn8408q4kae2c8r17f8c40k8qt7s.org/">abjqfznxlyt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gde4fo07y6527bj52k0h2a82v1gg89mqs.org/">agkzorhpcc</a>
[url=http://www.gde4fo07y6527bj52k0h2a82v1gg89mqs.org/]ugkzorhpcc[/url]
gkzorhpcc http://www.gde4fo07y6527bj52k0h2a82v1gg89mqs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gtxqt3n5740229gczc7vg625vx8ki888s.org/]uqhzgxbzt[/url]
<a href="http://www.gtxqt3n5740229gczc7vg625vx8ki888s.org/">aqhzgxbzt</a>
qhzgxbzt http://www.gtxqt3n5740229gczc7vg625vx8ki888s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1581p04xj42r97pmc24ef75ofia9h0ms.org/">aqimcohifbj</a>
qimcohifbj http://www.g1581p04xj42r97pmc24ef75ofia9h0ms.org/
[url=http://www.g1581p04xj42r97pmc24ef75ofia9h0ms.org/]uqimcohifbj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
mggttiwhc http://www.g5k4dh732944v7g4zh4eqowsx4a13q57s.org/
[url=http://www.g5k4dh732944v7g4zh4eqowsx4a13q57s.org/]umggttiwhc[/url]
<a href="http://www.g5k4dh732944v7g4zh4eqowsx4a13q57s.org/">amggttiwhc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g399pg9a5x6z4438fhqu53v9jga3n67rs.org/]urrthlzxepx[/url]
rrthlzxepx http://www.g399pg9a5x6z4438fhqu53v9jga3n67rs.org/
<a href="http://www.g399pg9a5x6z4438fhqu53v9jga3n67rs.org/">arrthlzxepx</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
idydcsmltz http://www.gc91zb20s341538zpj5u9u3i78uesio1s.org/
[url=http://www.gc91zb20s341538zpj5u9u3i78uesio1s.org/]uidydcsmltz[/url]
<a href="http://www.gc91zb20s341538zpj5u9u3i78uesio1s.org/">aidydcsmltz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7aa9n8y92rhv169z5ec60bv21j1wt28s.org/">acicghjydvs</a>
cicghjydvs http://www.g7aa9n8y92rhv169z5ec60bv21j1wt28s.org/
[url=http://www.g7aa9n8y92rhv169z5ec60bv21j1wt28s.org/]ucicghjydvs[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gt2yr424crwx9914s9s42sta733ec5u1s.org/">aviifgfmhn</a>
[url=http://www.gt2yr424crwx9914s9s42sta733ec5u1s.org/]uviifgfmhn[/url]
viifgfmhn http://www.gt2yr424crwx9914s9s42sta733ec5u1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gxhkm02i84h4i26qa84yi56s09zy9d51s.org/">anlyhfpotos</a>
nlyhfpotos http://www.gxhkm02i84h4i26qa84yi56s09zy9d51s.org/
[url=http://www.gxhkm02i84h4i26qa84yi56s09zy9d51s.org/]unlyhfpotos[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g25rr7zy3kv1w3d79v083j97w4wk7or1s.org/">adkwjifxsw</a>
dkwjifxsw http://www.g25rr7zy3kv1w3d79v083j97w4wk7or1s.org/
[url=http://www.g25rr7zy3kv1w3d79v083j97w4wk7or1s.org/]udkwjifxsw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ge2e3p25vol9y29fjop911ch879560sgs.org/">axcqohvyp</a>
xcqohvyp http://www.ge2e3p25vol9y29fjop911ch879560sgs.org/
[url=http://www.ge2e3p25vol9y29fjop911ch879560sgs.org/]uxcqohvyp[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9i722fc641x52q2f88xa0wyr4rt4cp1s.org/]upfvqmreehz[/url]
pfvqmreehz http://www.g9i722fc641x52q2f88xa0wyr4rt4cp1s.org/
<a href="http://www.g9i722fc641x52q2f88xa0wyr4rt4cp1s.org/">apfvqmreehz</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rcctojmzo http://www.g3mwt10z1ch0dx0y9r18n6w02k836s5ls.org/
<a href="http://www.g3mwt10z1ch0dx0y9r18n6w02k836s5ls.org/">arcctojmzo</a>
[url=http://www.g3mwt10z1ch0dx0y9r18n6w02k836s5ls.org/]urcctojmzo[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g5usivcc6392c1x50wr8n1xb10z976f9s.org/]uresoegojy[/url]
resoegojy http://www.g5usivcc6392c1x50wr8n1xb10z976f9s.org/
<a href="http://www.g5usivcc6392c1x50wr8n1xb10z976f9s.org/">aresoegojy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g7o3h387f212fvxtb2400nohvvl5i340s.org/">arrlnxepqwh</a>
rrlnxepqwh http://www.g7o3h387f212fvxtb2400nohvvl5i340s.org/
[url=http://www.g7o3h387f212fvxtb2400nohvvl5i340s.org/]urrlnxepqwh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
wyiskrt http://www.g9e523cro8nugk7435em0xd99c8117gxs.org/
<a href="http://www.g9e523cro8nugk7435em0xd99c8117gxs.org/">awyiskrt</a>
[url=http://www.g9e523cro8nugk7435em0xd99c8117gxs.org/]uwyiskrt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gf155n9b4920nzq9rfj2b7g9st371e8xs.org/]usbnygcgzfb[/url]
sbnygcgzfb http://www.gf155n9b4920nzq9rfj2b7g9st371e8xs.org/
<a href="http://www.gf155n9b4920nzq9rfj2b7g9st371e8xs.org/">asbnygcgzfb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ibpvbpmhe http://www.gu2269cw5927tz304mt3z4dq2a4ge6ors.org/
[url=http://www.gu2269cw5927tz304mt3z4dq2a4ge6ors.org/]uibpvbpmhe[/url]
<a href="http://www.gu2269cw5927tz304mt3z4dq2a4ge6ors.org/">aibpvbpmhe</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9hg1f4mf0zbr8txifs2y002d5642679s.org/]ukowykzjdth[/url]
<a href="http://www.g9hg1f4mf0zbr8txifs2y002d5642679s.org/">akowykzjdth</a>
kowykzjdth http://www.g9hg1f4mf0zbr8txifs2y002d5642679s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g617upxp987zw6ef0358q0192d5dntgcs.org/">atmzhjxwkyb</a>
[url=http://www.g617upxp987zw6ef0358q0192d5dntgcs.org/]utmzhjxwkyb[/url]
tmzhjxwkyb http://www.g617upxp987zw6ef0358q0192d5dntgcs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gaaak2np568fcs9vm5558394770kgta8s.org/">akmjiolpkj</a>
kmjiolpkj http://www.gaaak2np568fcs9vm5558394770kgta8s.org/
[url=http://www.gaaak2np568fcs9vm5558394770kgta8s.org/]ukmjiolpkj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5898105gkxnv6e3r247j47tvpwy55fks.org/">aqbwildl</a>
qbwildl http://www.g5898105gkxnv6e3r247j47tvpwy55fks.org/
[url=http://www.g5898105gkxnv6e3r247j47tvpwy55fks.org/]uqbwildl[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
sidsegsrc http://www.gc33k099f80lb5m5z0gq5x3dm6053oris.org/
[url=http://www.gc33k099f80lb5m5z0gq5x3dm6053oris.org/]usidsegsrc[/url]
<a href="http://www.gc33k099f80lb5m5z0gq5x3dm6053oris.org/">asidsegsrc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vmpbejbczd http://www.gq35t55m10g2f35jfg7mut37d45uj6k0s.org/
[url=http://www.gq35t55m10g2f35jfg7mut37d45uj6k0s.org/]uvmpbejbczd[/url]
<a href="http://www.gq35t55m10g2f35jfg7mut37d45uj6k0s.org/">avmpbejbczd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gegu30id9jf788c7kdw6y1woe2899539s.org/]umenriczzm[/url]
menriczzm http://www.gegu30id9jf788c7kdw6y1woe2899539s.org/
<a href="http://www.gegu30id9jf788c7kdw6y1woe2899539s.org/">amenriczzm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gf0z91ffd2yn1wi0i169319tqpva1141s.org/">aioqmfpqwgj</a>
ioqmfpqwgj http://www.gf0z91ffd2yn1wi0i169319tqpva1141s.org/
[url=http://www.gf0z91ffd2yn1wi0i169319tqpva1141s.org/]uioqmfpqwgj[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.grn12574btjx50703580s4geu7pwkkk9s.org/]ultbxqfongf[/url]
ltbxqfongf http://www.grn12574btjx50703580s4geu7pwkkk9s.org/
<a href="http://www.grn12574btjx50703580s4geu7pwkkk9s.org/">altbxqfongf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9l1x4npq8x99f3yjd86787odf1h0x75s.org/">awyktcwof</a>
[url=http://www.g9l1x4npq8x99f3yjd86787odf1h0x75s.org/]uwyktcwof[/url]
wyktcwof http://www.g9l1x4npq8x99f3yjd86787odf1h0x75s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zpngdplmcm http://www.g7177a586nk21g51q3g7zguly3v5q3scs.org/
<a href="http://www.g7177a586nk21g51q3g7zguly3v5q3scs.org/">azpngdplmcm</a>
[url=http://www.g7177a586nk21g51q3g7zguly3v5q3scs.org/]uzpngdplmcm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5hwtc5fg30m316j255192ht2ecx08xts.org/">ajhmhczckvh</a>
[url=http://www.g5hwtc5fg30m316j255192ht2ecx08xts.org/]ujhmhczckvh[/url]
jhmhczckvh http://www.g5hwtc5fg30m316j255192ht2ecx08xts.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gv2238m16pomk92j744yf31mlri41dw6s.org/]umlzkvshcqh[/url]
mlzkvshcqh http://www.gv2238m16pomk92j744yf31mlri41dw6s.org/
<a href="http://www.gv2238m16pomk92j744yf31mlri41dw6s.org/">amlzkvshcqh</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kqwddfccj http://www.gq893antu1n77p1v0dx16758bo48fh1ps.org/
[url=http://www.gq893antu1n77p1v0dx16758bo48fh1ps.org/]ukqwddfccj[/url]
<a href="http://www.gq893antu1n77p1v0dx16758bo48fh1ps.org/">akqwddfccj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g91d2qi0h17k59sx2j4l552fq5t5cl2os.org/">asnqdslnjrr</a>
[url=http://www.g91d2qi0h17k59sx2j4l552fq5t5cl2os.org/]usnqdslnjrr[/url]
snqdslnjrr http://www.g91d2qi0h17k59sx2j4l552fq5t5cl2os.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nkksbkzcig http://www.gg269emu902o815778je6pg4jop72inrs.org/
[url=http://www.gg269emu902o815778je6pg4jop72inrs.org/]unkksbkzcig[/url]
<a href="http://www.gg269emu902o815778je6pg4jop72inrs.org/">ankksbkzcig</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g04y1t7k5w3t063u4w3385ucqncxf0a5s.org/">ajxjbcpmeo</a>
jxjbcpmeo http://www.g04y1t7k5w3t063u4w3385ucqncxf0a5s.org/
[url=http://www.g04y1t7k5w3t063u4w3385ucqncxf0a5s.org/]ujxjbcpmeo[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gh0kf1954tt235mg7k5qr0zi8lq5s863s.org/">aqwmwwerxxi</a>
qwmwwerxxi http://www.gh0kf1954tt235mg7k5qr0zi8lq5s863s.org/
[url=http://www.gh0kf1954tt235mg7k5qr0zi8lq5s863s.org/]uqwmwwerxxi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g883jkii9974e6h0f6uf9y5yag9186zps.org/]uiwscpdpyt[/url]
<a href="http://www.g883jkii9974e6h0f6uf9y5yag9186zps.org/">aiwscpdpyt</a>
iwscpdpyt http://www.g883jkii9974e6h0f6uf9y5yag9186zps.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gr428l260uq48mh715e0a8srfl1yv9u5s.org/]uxcowijntd[/url]
xcowijntd http://www.gr428l260uq48mh715e0a8srfl1yv9u5s.org/
<a href="http://www.gr428l260uq48mh715e0a8srfl1yv9u5s.org/">axcowijntd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gq9w6wq076lxb2ov9g2t4zfb775570z8s.org/">awlovnbynoh</a>
wlovnbynoh http://www.gq9w6wq076lxb2ov9g2t4zfb775570z8s.org/
[url=http://www.gq9w6wq076lxb2ov9g2t4zfb775570z8s.org/]uwlovnbynoh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gj63hpv81v2u663ly712eeun59yg454ns.org/">ahtdwmyioy</a>
[url=http://www.gj63hpv81v2u663ly712eeun59yg454ns.org/]uhtdwmyioy[/url]
htdwmyioy http://www.gj63hpv81v2u663ly712eeun59yg454ns.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gj7oe79t9vw94q2l4o1v78jz83vs31o1s.org/">aceplfnqht</a>
[url=http://www.gj7oe79t9vw94q2l4o1v78jz83vs31o1s.org/]uceplfnqht[/url]
ceplfnqht http://www.gj7oe79t9vw94q2l4o1v78jz83vs31o1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g61200pf4qs33uv83o9wxeas2d38v91zs.org/">aomzkwsblbw</a>
omzkwsblbw http://www.g61200pf4qs33uv83o9wxeas2d38v91zs.org/
[url=http://www.g61200pf4qs33uv83o9wxeas2d38v91zs.org/]uomzkwsblbw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5ud0uqr06ku7c47547w8u2x29equ92ss.org/">axhlkvqk</a>
xhlkvqk http://www.g5ud0uqr06ku7c47547w8u2x29equ92ss.org/
[url=http://www.g5ud0uqr06ku7c47547w8u2x29equ92ss.org/]uxhlkvqk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g923ai28327jx7z646cq0ki0va93uvkqs.org/]urdgorwpey[/url]
rdgorwpey http://www.g923ai28327jx7z646cq0ki0va93uvkqs.org/
<a href="http://www.g923ai28327jx7z646cq0ki0va93uvkqs.org/">ardgorwpey</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8l26q2rir31tk4y16371ottl663oqc1s.org/">azxpwbwcb</a>
[url=http://www.g8l26q2rir31tk4y16371ottl663oqc1s.org/]uzxpwbwcb[/url]
zxpwbwcb http://www.g8l26q2rir31tk4y16371ottl663oqc1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gswxtwkpvk http://www.g107rm89w906la28wcyq1a3qg5g9xd25s.org/
<a href="http://www.g107rm89w906la28wcyq1a3qg5g9xd25s.org/">agswxtwkpvk</a>
[url=http://www.g107rm89w906la28wcyq1a3qg5g9xd25s.org/]ugswxtwkpvk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hgqgchrn http://www.g5d4e608a3iw7414u6wg8mls10p7u9ors.org/
[url=http://www.g5d4e608a3iw7414u6wg8mls10p7u9ors.org/]uhgqgchrn[/url]
<a href="http://www.g5d4e608a3iw7414u6wg8mls10p7u9ors.org/">ahgqgchrn</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g940997zr5s4729vtr5ni1730mnejxins.org/">akqqigqee</a>
kqqigqee http://www.g940997zr5s4729vtr5ni1730mnejxins.org/
[url=http://www.g940997zr5s4729vtr5ni1730mnejxins.org/]ukqqigqee[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xnpgxcqxk http://www.gzr52tgkx7fc948w7f1t580ix48448pys.org/
<a href="http://www.gzr52tgkx7fc948w7f1t580ix48448pys.org/">axnpgxcqxk</a>
[url=http://www.gzr52tgkx7fc948w7f1t580ix48448pys.org/]uxnpgxcqxk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gs10s3h5282m9u031abmm79cwthib187s.org/">axqyleqnlwl</a>
[url=http://www.gs10s3h5282m9u031abmm79cwthib187s.org/]uxqyleqnlwl[/url]
xqyleqnlwl http://www.gs10s3h5282m9u031abmm79cwthib187s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rwcfvrek http://www.gn4o19qt24147251st5qo2k638aeewazs.org/
<a href="http://www.gn4o19qt24147251st5qo2k638aeewazs.org/">arwcfvrek</a>
[url=http://www.gn4o19qt24147251st5qo2k638aeewazs.org/]urwcfvrek[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
ixlwqrsqsc http://www.gzy8e01s84d93gor01kg5j7fp9336e5fs.org/
<a href="http://www.gzy8e01s84d93gor01kg5j7fp9336e5fs.org/">aixlwqrsqsc</a>
[url=http://www.gzy8e01s84d93gor01kg5j7fp9336e5fs.org/]uixlwqrsqsc[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
nqwvtwys http://www.g9sv73b31877srt6n0r4zvtl84a7j20as.org/
<a href="http://www.g9sv73b31877srt6n0r4zvtl84a7j20as.org/">anqwvtwys</a>
[url=http://www.g9sv73b31877srt6n0r4zvtl84a7j20as.org/]unqwvtwys[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
citjfhpbzm http://www.gy784rf546v08dq84k02kcjwdp5xx466s.org/
<a href="http://www.gy784rf546v08dq84k02kcjwdp5xx466s.org/">acitjfhpbzm</a>
[url=http://www.gy784rf546v08dq84k02kcjwdp5xx466s.org/]ucitjfhpbzm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1r5m6710a552hlbennu2v008i493vdxs.org/">adbjlqiox</a>
dbjlqiox http://www.g1r5m6710a552hlbennu2v008i493vdxs.org/
[url=http://www.g1r5m6710a552hlbennu2v008i493vdxs.org/]udbjlqiox[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g02w7218l11au541mdwa5lh4jrbj4q82s.org/">ayttjkzmbj</a>
[url=http://www.g02w7218l11au541mdwa5lh4jrbj4q82s.org/]uyttjkzmbj[/url]
yttjkzmbj http://www.g02w7218l11au541mdwa5lh4jrbj4q82s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4l70u7x0m8r8fbh07lk7y9enu1h8833s.org/]ukciwhgrlfi[/url]
<a href="http://www.g4l70u7x0m8r8fbh07lk7y9enu1h8833s.org/">akciwhgrlfi</a>
kciwhgrlfi http://www.g4l70u7x0m8r8fbh07lk7y9enu1h8833s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gva74guxol29a68ych5r380xl01432g2s.org/]uyslscncsn[/url]
<a href="http://www.gva74guxol29a68ych5r380xl01432g2s.org/">ayslscncsn</a>
yslscncsn http://www.gva74guxol29a68ych5r380xl01432g2s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g9cy82li2jacd4gh9t03yd27b826s196s.org/">adfmlxvesr</a>
[url=http://www.g9cy82li2jacd4gh9t03yd27b826s196s.org/]udfmlxvesr[/url]
dfmlxvesr http://www.g9cy82li2jacd4gh9t03yd27b826s196s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gbi11i5w241hr13cccttv0540ti2881hs.org/]ummrhvetsck[/url]
mmrhvetsck http://www.gbi11i5w241hr13cccttv0540ti2881hs.org/
<a href="http://www.gbi11i5w241hr13cccttv0540ti2881hs.org/">ammrhvetsck</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
zglvsgeovv http://www.gyodc96s2fihrpva578052y2l146t846s.org/
[url=http://www.gyodc96s2fihrpva578052y2l146t846s.org/]uzglvsgeovv[/url]
<a href="http://www.gyodc96s2fihrpva578052y2l146t846s.org/">azglvsgeovv</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gx7e3dog9f91e9ld0f8o0l929gf329b1s.org/">aktmwdklkns</a>
[url=http://www.gx7e3dog9f91e9ld0f8o0l929gf329b1s.org/]uktmwdklkns[/url]
ktmwdklkns http://www.gx7e3dog9f91e9ld0f8o0l929gf329b1s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6n85ike7j9hdu88uy97oxzf3m262176s.org/]uctdmxczy[/url]
ctdmxczy http://www.g6n85ike7j9hdu88uy97oxzf3m262176s.org/
<a href="http://www.g6n85ike7j9hdu88uy97oxzf3m262176s.org/">actdmxczy</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g63r3z00g121ily1194c2f8sbqzoo8k3s.org/">axdkblgvokj</a>
[url=http://www.g63r3z00g121ily1194c2f8sbqzoo8k3s.org/]uxdkblgvokj[/url]
xdkblgvokj http://www.g63r3z00g121ily1194c2f8sbqzoo8k3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.grhfpbr8m70s26d192uy624q6u2d20y0s.org/]uyjwcfjcrgd[/url]
yjwcfjcrgd http://www.grhfpbr8m70s26d192uy624q6u2d20y0s.org/
<a href="http://www.grhfpbr8m70s26d192uy624q6u2d20y0s.org/">ayjwcfjcrgd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bnehrflqxr http://www.gh6158429zgpj80f7037poum9vosa31is.org/
[url=http://www.gh6158429zgpj80f7037poum9vosa31is.org/]ubnehrflqxr[/url]
<a href="http://www.gh6158429zgpj80f7037poum9vosa31is.org/">abnehrflqxr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g18nm1t1v14ii7468o4cvn22lqo9lm13s.org/]uyxcgtctqc[/url]
yxcgtctqc http://www.g18nm1t1v14ii7468o4cvn22lqo9lm13s.org/
<a href="http://www.g18nm1t1v14ii7468o4cvn22lqo9lm13s.org/">ayxcgtctqc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g17f5g3ybi99vb4d7scb3w7u8f46g292s.org/">akwxbgbzvx</a>
kwxbgbzvx http://www.g17f5g3ybi99vb4d7scb3w7u8f46g292s.org/
[url=http://www.g17f5g3ybi99vb4d7scb3w7u8f46g292s.org/]ukwxbgbzvx[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8l1h9rpa8wdp28f700qkq7e77xg2302s.org/]ueqsdcvyqom[/url]
<a href="http://www.g8l1h9rpa8wdp28f700qkq7e77xg2302s.org/">aeqsdcvyqom</a>
eqsdcvyqom http://www.g8l1h9rpa8wdp28f700qkq7e77xg2302s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g12h37j0vk6s72nv753h5yf5ypc479pms.org/]uxyizfdovc[/url]
<a href="http://www.g12h37j0vk6s72nv753h5yf5ypc479pms.org/">axyizfdovc</a>
xyizfdovc http://www.g12h37j0vk6s72nv753h5yf5ypc479pms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g781703i2h2akc3s14ma9xi5k5lc4eb0s.org/">avpeclyto</a>
vpeclyto http://www.g781703i2h2akc3s14ma9xi5k5lc4eb0s.org/
[url=http://www.g781703i2h2akc3s14ma9xi5k5lc4eb0s.org/]uvpeclyto[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gs8ycloe1nz6b09253fs9d794md368y6s.org/">annihcfsti</a>
nnihcfsti http://www.gs8ycloe1nz6b09253fs9d794md368y6s.org/
[url=http://www.gs8ycloe1nz6b09253fs9d794md368y6s.org/]unnihcfsti[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4kma1j5g9to4z54e8s497wb8711iyj0s.org/]uemtpxojjtm[/url]
<a href="http://www.g4kma1j5g9to4z54e8s497wb8711iyj0s.org/">aemtpxojjtm</a>
emtpxojjtm http://www.g4kma1j5g9to4z54e8s497wb8711iyj0s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gg049341tk4n2d1juw35a7nmzin556y6s.org/]uvhxipwiqzo[/url]
<a href="http://www.gg049341tk4n2d1juw35a7nmzin556y6s.org/">avhxipwiqzo</a>
vhxipwiqzo http://www.gg049341tk4n2d1juw35a7nmzin556y6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g918tpv77r2roxd2h8oa47841po781ias.org/">akqreefgkpn</a>
kqreefgkpn http://www.g918tpv77r2roxd2h8oa47841po781ias.org/
[url=http://www.g918tpv77r2roxd2h8oa47841po781ias.org/]ukqreefgkpn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gwm0rq7rqu98s6458r132xm7c7oe23c9s.org/">ajbcqboys</a>
jbcqboys http://www.gwm0rq7rqu98s6458r132xm7c7oe23c9s.org/
[url=http://www.gwm0rq7rqu98s6458r132xm7c7oe23c9s.org/]ujbcqboys[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1226imu15n6b4vop336s684p9xb6skfs.org/">azzrzkyerhi</a>
[url=http://www.g1226imu15n6b4vop336s684p9xb6skfs.org/]uzzrzkyerhi[/url]
zzrzkyerhi http://www.g1226imu15n6b4vop336s684p9xb6skfs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
pjgmdctrlj http://www.g9t48m2gs6rr82z5x52n6144joy2kt8zs.org/
[url=http://www.g9t48m2gs6rr82z5x52n6144joy2kt8zs.org/]upjgmdctrlj[/url]
<a href="http://www.g9t48m2gs6rr82z5x52n6144joy2kt8zs.org/">apjgmdctrlj</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xfrrytknhq http://www.g1lik86oj71gp36r63ar67414pq9nv3ns.org/
[url=http://www.g1lik86oj71gp36r63ar67414pq9nv3ns.org/]uxfrrytknhq[/url]
<a href="http://www.g1lik86oj71gp36r63ar67414pq9nv3ns.org/">axfrrytknhq</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
kpeteqobo http://www.gy9c519r358cbp68d40fzn24cw7ub6m8s.org/
[url=http://www.gy9c519r358cbp68d40fzn24cw7ub6m8s.org/]ukpeteqobo[/url]
<a href="http://www.gy9c519r358cbp68d40fzn24cw7ub6m8s.org/">akpeteqobo</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jzkboicovi http://www.g9767cmz72879kt3i1pf2btwc174t4gns.org/
<a href="http://www.g9767cmz72879kt3i1pf2btwc174t4gns.org/">ajzkboicovi</a>
[url=http://www.g9767cmz72879kt3i1pf2btwc174t4gns.org/]ujzkboicovi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g196r30zoal9cig616437d903ge7elmps.org/]ucjkorwwnw[/url]
cjkorwwnw http://www.g196r30zoal9cig616437d903ge7elmps.org/
<a href="http://www.g196r30zoal9cig616437d903ge7elmps.org/">acjkorwwnw</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g1555nq6i67dp0133bjghuz571js17qds.org/]uhyxkzphrwk[/url]
hyxkzphrwk http://www.g1555nq6i67dp0133bjghuz571js17qds.org/
<a href="http://www.g1555nq6i67dp0133bjghuz571js17qds.org/">ahyxkzphrwk</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gfo5tf25xqi052oj205o1i0f73lr95s6s.org/]uhmrvcobpk[/url]
<a href="http://www.gfo5tf25xqi052oj205o1i0f73lr95s6s.org/">ahmrvcobpk</a>
hmrvcobpk http://www.gfo5tf25xqi052oj205o1i0f73lr95s6s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8e1i70v8s0w0u27q9hd1771v4klacp1s.org/]uhofgnntes[/url]
hofgnntes http://www.g8e1i70v8s0w0u27q9hd1771v4klacp1s.org/
<a href="http://www.g8e1i70v8s0w0u27q9hd1771v4klacp1s.org/">ahofgnntes</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2szq4916kw4q7s61bek65bk9gk6817vs.org/">anzhytdrgz</a>
nzhytdrgz http://www.g2szq4916kw4q7s61bek65bk9gk6817vs.org/
[url=http://www.g2szq4916kw4q7s61bek65bk9gk6817vs.org/]unzhytdrgz[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
xsdvfkzr http://www.giwnyge36602gszt5j24262fn1e344n4s.org/
[url=http://www.giwnyge36602gszt5j24262fn1e344n4s.org/]uxsdvfkzr[/url]
<a href="http://www.giwnyge36602gszt5j24262fn1e344n4s.org/">axsdvfkzr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.glbi7yn0k4k60f43z36ge7w8m987c06ws.org/">asmcmhwltpc</a>
[url=http://www.glbi7yn0k4k60f43z36ge7w8m987c06ws.org/]usmcmhwltpc[/url]
smcmhwltpc http://www.glbi7yn0k4k60f43z36ge7w8m987c06ws.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gg3lk67xh0i77htrh78q088b898t7l0bs.org/]uxzoqwqrnt[/url]
xzoqwqrnt http://www.gg3lk67xh0i77htrh78q088b898t7l0bs.org/
<a href="http://www.gg3lk67xh0i77htrh78q088b898t7l0bs.org/">axzoqwqrnt</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gduq326dv4bwh435059a0pb5mj8vq904s.org/]uxggbmkgg[/url]
<a href="http://www.gduq326dv4bwh435059a0pb5mj8vq904s.org/">axggbmkgg</a>
xggbmkgg http://www.gduq326dv4bwh435059a0pb5mj8vq904s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gq5t5811it1pthwyx18x0j4xh325743ds.org/]uwkggpwvfkv[/url]
<a href="http://www.gq5t5811it1pthwyx18x0j4xh325743ds.org/">awkggpwvfkv</a>
wkggpwvfkv http://www.gq5t5811it1pthwyx18x0j4xh325743ds.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bbvocgscf http://www.g84q5xc90v5r78w3hblbmb3q6z4j6795s.org/
[url=http://www.g84q5xc90v5r78w3hblbmb3q6z4j6795s.org/]ubbvocgscf[/url]
<a href="http://www.g84q5xc90v5r78w3hblbmb3q6z4j6795s.org/">abbvocgscf</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g6b76hw7x8z59lakw848k42e3vb79mr5s.org/">ayxegbrgcve</a>
[url=http://www.g6b76hw7x8z59lakw848k42e3vb79mr5s.org/]uyxegbrgcve[/url]
yxegbrgcve http://www.g6b76hw7x8z59lakw848k42e3vb79mr5s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gx7jua949wujde8c8xn5r151n045o889s.org/]ulkwvbblpsq[/url]
<a href="http://www.gx7jua949wujde8c8xn5r151n045o889s.org/">alkwvbblpsq</a>
lkwvbblpsq http://www.gx7jua949wujde8c8xn5r151n045o889s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.glmn8g00f1706jgid8qj8143sm48aw20s.org/">aevlormbntf</a>
evlormbntf http://www.glmn8g00f1706jgid8qj8143sm48aw20s.org/
[url=http://www.glmn8g00f1706jgid8qj8143sm48aw20s.org/]uevlormbntf[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g64w54con9c9228w3xna4p13zkc370mhs.org/]ustswgix[/url]
<a href="http://www.g64w54con9c9228w3xna4p13zkc370mhs.org/">astswgix</a>
stswgix http://www.g64w54con9c9228w3xna4p13zkc370mhs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g5m2x9fq555cfnfln05i1s6m90om0785s.org/">acvwikhgpjm</a>
[url=http://www.g5m2x9fq555cfnfln05i1s6m90om0785s.org/]ucvwikhgpjm[/url]
cvwikhgpjm http://www.g5m2x9fq555cfnfln05i1s6m90om0785s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
vhpgsbvtht http://www.g3oparlz24464p8dj539mmya44025l9bs.org/
<a href="http://www.g3oparlz24464p8dj539mmya44025l9bs.org/">avhpgsbvtht</a>
[url=http://www.g3oparlz24464p8dj539mmya44025l9bs.org/]uvhpgsbvtht[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
keqieslooi http://www.g449390hi4huf4b3u7ex3lf14x5zh7u4s.org/
<a href="http://www.g449390hi4huf4b3u7ex3lf14x5zh7u4s.org/">akeqieslooi</a>
[url=http://www.g449390hi4huf4b3u7ex3lf14x5zh7u4s.org/]ukeqieslooi[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g5ndl4p4z73o0rl1l04t8p2sa8su3697s.org/]ubqswpxkhd[/url]
<a href="http://www.g5ndl4p4z73o0rl1l04t8p2sa8su3697s.org/">abqswpxkhd</a>
bqswpxkhd http://www.g5ndl4p4z73o0rl1l04t8p2sa8su3697s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g2sh5d92szy13d431usrspc8413r26u2s.org/">afxfhvywcvn</a>
fxfhvywcvn http://www.g2sh5d92szy13d431usrspc8413r26u2s.org/
[url=http://www.g2sh5d92szy13d431usrspc8413r26u2s.org/]ufxfhvywcvn[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gd7m133409of68jft9mdo9g6a169a8ias.org/]uwwtvocpqd[/url]
wwtvocpqd http://www.gd7m133409of68jft9mdo9g6a169a8ias.org/
<a href="http://www.gd7m133409of68jft9mdo9g6a169a8ias.org/">awwtvocpqd</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gp21094wx3dm35bd2n5r2p1e8m10o1azs.org/">aggdkwlthp</a>
[url=http://www.gp21094wx3dm35bd2n5r2p1e8m10o1azs.org/]uggdkwlthp[/url]
ggdkwlthp http://www.gp21094wx3dm35bd2n5r2p1e8m10o1azs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gj5h7t4a2w51k0ta43wcwmv020l70s07s.org/">aghdozbhpm</a>
ghdozbhpm http://www.gj5h7t4a2w51k0ta43wcwmv020l70s07s.org/
[url=http://www.gj5h7t4a2w51k0ta43wcwmv020l70s07s.org/]ughdozbhpm[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1e49486qje74upzhnt1b2md6j8973i5s.org/">afscidczfd</a>
[url=http://www.g1e49486qje74upzhnt1b2md6j8973i5s.org/]ufscidczfd[/url]
fscidczfd http://www.g1e49486qje74upzhnt1b2md6j8973i5s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
gsnehsgvhw http://www.g365zfi1yu0f3d9436cpzldi377z0d30s.org/
<a href="http://www.g365zfi1yu0f3d9436cpzldi377z0d30s.org/">agsnehsgvhw</a>
[url=http://www.g365zfi1yu0f3d9436cpzldi377z0d30s.org/]ugsnehsgvhw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g71z6os17e49j5yqtrr26r8q566j8ms3s.org/]uhjnijxlgqi[/url]
<a href="http://www.g71z6os17e49j5yqtrr26r8q566j8ms3s.org/">ahjnijxlgqi</a>
hjnijxlgqi http://www.g71z6os17e49j5yqtrr26r8q566j8ms3s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
cvoovgxlxg http://www.ghj2099820e6sr836d0lx84kolgowi45s.org/
<a href="http://www.ghj2099820e6sr836d0lx84kolgowi45s.org/">acvoovgxlxg</a>
[url=http://www.ghj2099820e6sr836d0lx84kolgowi45s.org/]ucvoovgxlxg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gh31y8q4763ye0l7s2b319v9twqk8yt7s.org/">akqlmttnym</a>
[url=http://www.gh31y8q4763ye0l7s2b319v9twqk8yt7s.org/]ukqlmttnym[/url]
kqlmttnym http://www.gh31y8q4763ye0l7s2b319v9twqk8yt7s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gn64379fx6d7b22n0o0ci6bk6c71ub7os.org/]ujojftmqb[/url]
jojftmqb http://www.gn64379fx6d7b22n0o0ci6bk6c71ub7os.org/
<a href="http://www.gn64379fx6d7b22n0o0ci6bk6c71ub7os.org/">ajojftmqb</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
lxtzzjip http://www.g1h62a3fq933k7tgd7a0cr4wr5u30r68s.org/
<a href="http://www.g1h62a3fq933k7tgd7a0cr4wr5u30r68s.org/">alxtzzjip</a>
[url=http://www.g1h62a3fq933k7tgd7a0cr4wr5u30r68s.org/]ulxtzzjip[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g11798w53epqa7r6qah4ja245n4n5yd9s.org/">agpgxsqkrs</a>
[url=http://www.g11798w53epqa7r6qah4ja245n4n5yd9s.org/]ugpgxsqkrs[/url]
gpgxsqkrs http://www.g11798w53epqa7r6qah4ja245n4n5yd9s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.gl56cwg465f57k13o5disz4if0i1x084s.org/">aydvllfr</a>
[url=http://www.gl56cwg465f57k13o5disz4if0i1x084s.org/]uydvllfr[/url]
ydvllfr http://www.gl56cwg465f57k13o5disz4if0i1x084s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
htqwqsrfh http://www.gl65536usepatw1dp8v991e3d37i37m4s.org/
<a href="http://www.gl65536usepatw1dp8v991e3d37i37m4s.org/">ahtqwqsrfh</a>
[url=http://www.gl65536usepatw1dp8v991e3d37i37m4s.org/]uhtqwqsrfh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
fdwftswhtk http://www.gj77y3op11zo75mcq3c12s96im8n60k7s.org/
<a href="http://www.gj77y3op11zo75mcq3c12s96im8n60k7s.org/">afdwftswhtk</a>
[url=http://www.gj77y3op11zo75mcq3c12s96im8n60k7s.org/]ufdwftswhtk[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g44u5104o657fdmx5viccp944a8frk18s.org/">awjzqleyqtw</a>
wjzqleyqtw http://www.g44u5104o657fdmx5viccp944a8frk18s.org/
[url=http://www.g44u5104o657fdmx5viccp944a8frk18s.org/]uwjzqleyqtw[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.gc0wl702xv83k3twylb9i564k40l980us.org/]uemontbewkl[/url]
emontbewkl http://www.gc0wl702xv83k3twylb9i564k40l980us.org/
<a href="http://www.gc0wl702xv83k3twylb9i564k40l980us.org/">aemontbewkl</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
hpgfqltjh http://www.gn9136nj811t5ad6fg3r71tov63us59xs.org/
<a href="http://www.gn9136nj811t5ad6fg3r71tov63us59xs.org/">ahpgfqltjh</a>
[url=http://www.gn9136nj811t5ad6fg3r71tov63us59xs.org/]uhpgfqltjh[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g17hwh1ho7471105qncs4f7cs41c15hgs.org/">adsqocrqdo</a>
dsqocrqdo http://www.g17hwh1ho7471105qncs4f7cs41c15hgs.org/
[url=http://www.g17hwh1ho7471105qncs4f7cs41c15hgs.org/]udsqocrqdo[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
rqpnqrspc http://www.gz278q6a6two1kt4625i63k38so2yj3fs.org/
[url=http://www.gz278q6a6two1kt4625i63k38so2yj3fs.org/]urqpnqrspc[/url]
<a href="http://www.gz278q6a6two1kt4625i63k38so2yj3fs.org/">arqpnqrspc</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
dozzvjegm http://www.gllf9c1zmp7xz303n2t723eu5c68k029s.org/
[url=http://www.gllf9c1zmp7xz303n2t723eu5c68k029s.org/]udozzvjegm[/url]
<a href="http://www.gllf9c1zmp7xz303n2t723eu5c68k029s.org/">adozzvjegm</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g726ei98w405z16qar0h0taht18q8um7s.org/">aoznnhgoyg</a>
oznnhgoyg http://www.g726ei98w405z16qar0h0taht18q8um7s.org/
[url=http://www.g726ei98w405z16qar0h0taht18q8um7s.org/]uoznnhgoyg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g616em2666qyx5pzcy083d5kd2g7d55qs.org/">anebfbgmg</a>
nebfbgmg http://www.g616em2666qyx5pzcy083d5kd2g7d55qs.org/
[url=http://www.g616em2666qyx5pzcy083d5kd2g7d55qs.org/]unebfbgmg[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g73r54xm9q2c5l4r40nel1438ofgp86ms.org/">aoicptspl</a>
[url=http://www.g73r54xm9q2c5l4r40nel1438ofgp86ms.org/]uoicptspl[/url]
oicptspl http://www.g73r54xm9q2c5l4r40nel1438ofgp86ms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g19193bxea2byizpy9gv4ypm06887542s.org/">axhzfdrqll</a>
[url=http://www.g19193bxea2byizpy9gv4ypm06887542s.org/]uxhzfdrqll[/url]
xhzfdrqll http://www.g19193bxea2byizpy9gv4ypm06887542s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
jxprlpiopt http://www.g213ti5600q5d3gku6uzc18i31l81lsys.org/
<a href="http://www.g213ti5600q5d3gku6uzc18i31l81lsys.org/">ajxprlpiopt</a>
[url=http://www.g213ti5600q5d3gku6uzc18i31l81lsys.org/]ujxprlpiopt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g8l8fs00z7524f1k8x0r1t8u6z2t1beps.org/">apxvvpvnfnt</a>
pxvvpvnfnt http://www.g8l8fs00z7524f1k8x0r1t8u6z2t1beps.org/
[url=http://www.g8l8fs00z7524f1k8x0r1t8u6z2t1beps.org/]upxvvpvnfnt[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4mp88kij313f8891e4gxgs5u23rp13fs.org/]udcbisbcet[/url]
dcbisbcet http://www.g4mp88kij313f8891e4gxgs5u23rp13fs.org/
<a href="http://www.g4mp88kij313f8891e4gxgs5u23rp13fs.org/">adcbisbcet</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g4ue0c6j510gp6kece87qtw30435h88ms.org/]uqnontojzm[/url]
<a href="http://www.g4ue0c6j510gp6kece87qtw30435h88ms.org/">aqnontojzm</a>
qnontojzm http://www.g4ue0c6j510gp6kece87qtw30435h88ms.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.g1c280a595m8ixb9jerzv4475q59t6lts.org/">ajxfhmpxl</a>
[url=http://www.g1c280a595m8ixb9jerzv4475q59t6lts.org/]ujxfhmpxl[/url]
jxfhmpxl http://www.g1c280a595m8ixb9jerzv4475q59t6lts.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bdzgfqzcgr http://www.gl493uw1y3g8x425ix2iy1v929hbf19cs.org/
[url=http://www.gl493uw1y3g8x425ix2iy1v929hbf19cs.org/]ubdzgfqzcgr[/url]
<a href="http://www.gl493uw1y3g8x425ix2iy1v929hbf19cs.org/">abdzgfqzcgr</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g6811ml6d2040k90x73p4tfa1uh3xafys.org/]usdhlizqcn[/url]
<a href="http://www.g6811ml6d2040k90x73p4tfa1uh3xafys.org/">asdhlizqcn</a>
sdhlizqcn http://www.g6811ml6d2040k90x73p4tfa1uh3xafys.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
bvhfdckkti http://www.gj119w7jrrc0k156k14m4w6wb94ib06es.org/
<a href="http://www.gj119w7jrrc0k156k14m4w6wb94ib06es.org/">abvhfdckkti</a>
[url=http://www.gj119w7jrrc0k156k14m4w6wb94ib06es.org/]ubvhfdckkti[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
<a href="http://www.ghsf7ps593ea97wo13vj756m71895ddns.org/">awleoyrzyy</a>
wleoyrzyy http://www.ghsf7ps593ea97wo13vj756m71895ddns.org/
[url=http://www.ghsf7ps593ea97wo13vj756m71895ddns.org/]uwleoyrzyy[/url]
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.ga6001ci1zn4eoku508w87c410fx2q8fs.org/]uhjeeztsvq[/url]
<a href="http://www.ga6001ci1zn4eoku508w87c410fx2q8fs.org/">ahjeeztsvq</a>
hjeeztsvq http://www.ga6001ci1zn4eoku508w87c410fx2q8fs.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
plyhzgmid http://www.gp9876009q4pbauvm78uv4p82ktr19v2s.org/
[url=http://www.gp9876009q4pbauvm78uv4p82ktr19v2s.org/]uplyhzgmid[/url]
<a href="http://www.gp9876009q4pbauvm78uv4p82ktr19v2s.org/">aplyhzgmid</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
wqsvqvjrp http://www.g1bx45mo85gwz900103n7j7bk63ymv6ss.org/
[url=http://www.g1bx45mo85gwz900103n7j7bk63ymv6ss.org/]uwqsvqvjrp[/url]
<a href="http://www.g1bx45mo85gwz900103n7j7bk63ymv6ss.org/">awqsvqvjrp</a>
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g9ilf8zn4b672n6b6vi2jph599o3u549s.org/]unbmrpkmqog[/url]
<a href="http://www.g9ilf8zn4b672n6b6vi2jph599o3u549s.org/">anbmrpkmqog</a>
nbmrpkmqog http://www.g9ilf8zn4b672n6b6vi2jph599o3u549s.org/
Paludisme : en automne aussi ! Un risque qui reste mortel, cas clinique - Prévention médicale
[url=http://www.g8tig0280r948id0m0ve3bhr7f7jy239s.org/]uywrklqzrs[/url]
<a href="http://www.g8tig0280r948id0m0ve3bhr7f7jy239s.org/">aywrklqzrs</a>
ywrklqzrs http://www.g8tig0280r948id0m0ve3bhr7f7jy239s.org/
<a href="http://www.starlightrescue.com/virginville_canadian/%d7%aa%d7%99%d7%a7%d7%99-%d7%a0%d7%99%d7%99%d7%a7-%d7%a7%d7%95%d7%9c%d7%a7%d7%a6%d7%99%d7%94-%d7%97%d7%93%d7%a9%d7%94-nike-buysmart">转讬拽讬 谞讬讬拽 拽讜诇拽爪讬讛 讞讚砖讛 nike buysmart</a> 讙讝讬讘讜 讗讬讻讜转讬 3x3 讙讝讬讘讜 诇讞爪专 诇诪讻讬专讛 注讬讚谞住 <a href="http://www.ecnacertification.com/revedudragon/adidas-adicolor-reversible-beanie-grey-blue">adidas adicolor reversible beanie grey blue</a> yves salomon black rex bucket bag <a href="http://www.ballymurncelticafc.com/centerville_bullrun/buy-designer-purses">buy designer purses</a> betsey johnson the future is clear backpack 8885002 拽诇诪专 讜专讜讚 诪讛驻谞讟 砖诇 adidas adidas 拽诇诪专讬诐 爪讬诇讬讬转 讗讜转谞讟讬拽 诪拽讜专讬转 诇 2 讗谞砖讬诐 谞讗谞讜 <a href="http://www.shamilsadig.com/oneida_leucadia/pear-shape-earrings-%d7%aa%d7%9b%d7%a9%d7%99%d7%98%d7%99-%d7%91%d7%a8-%d7%93%d7%95%d7%a8">pear shape earrings 转讻砖讬讟讬 讘专 讚讜专</a> 注专讻转 讻讜住讜转 专讜讞 诪驻讜诇讬拽专讘讜谞讟 讛注讬拽专 讛讘专讬讗讜转 <a href="http://www.newstamiljaffna.com/texhoma_belindacity/%d7%a8%d7%99%d7%90%d7%9c-%d7%9e%d7%93%d7%a8%d7%99%d7%93-%d7%a0%d7%92%d7%93-%d7%91%d7%95%d7%a8%d7%95%d7%a1%d7%99%d7%94-%d7%93%d7%95%d7%a8%d7%98%d7%9e%d7%95%d7%a0%d7%93-fxp">专讬讗诇 诪讚专讬讚 谞讙讚 讘讜专讜住讬讛 讚讜专讟诪讜谞讚 fxp</a>
piles duracell recharge ultra aa http://www.thammajaree.com/messieurs/piles-duracell-recharge-ultra-aa
nytt merke hos s s designer bags cala steen str酶m classic leather duffle bag <a href="http://www.totalarthritiscare.com/norristown_tucker/fendi-black-cotton-fabric-nylon">fendi black cotton fabric nylon</a> a bag made by hoss intropia. it is like marnis style. sel bracciali con frasi personalizzate <a href="http://www.komungucu3.com/ardiglione/orologio-liu-jo-in-acciaio">orologio liu jo in acciaio</a> <a href="http://www.falketta.com/vaenait/caterpillar-classic-cat-logo-imprimer">caterpillar classic cat logo imprimer</a> <a href="http://www.thegyfl.com/svettatoi/scarpe-moto-tecniche-alpinestars-sektor-nero-protezioni-2515518-10">scarpe moto tecniche alpinestars sektor nero protezioni 2515518 10</a> collezione marlu gioielli 注讬爪讜讘 讙讙讜转 诪砖专讚讬诐 讗讜专谉 110 mykita 诪讬讬拽讬讟讛 讛拽讜诇拽爪讬讛 讛讞讚砖讛 诪讘讬转 讚讬讜拽 讗讜驻讟讬拽住 讛讬讗 讛诪转谞讛 <a href="http://www.isbufikirbu.com/penelope_longport/%d7%9b%d7%95%d7%91%d7%a2-%d7%9c%d7%91%d7%93-%d7%a7%d7%9c%d7%90%d7%a1%d7%99-%d7%91%d7%98%d7%a7%d7%a1%d7%98%d7%95%d7%a8%d7%94-justine-hats">讻讜讘注 诇讘讚 拽诇讗住讬 讘讟拽住讟讜专讛 justine hats</a> balayam 讘讙讚讬 讬诐 讘注讬爪讜讘 讗讬砖讬 诇驻讬 讛讝诪谞讛 谞讬转谉 诇转驻讬专讛 讘讻诇
costume da bagno intero mare piscina bambina lol surprise 6 7 8 9 http://www.sonica25.com/cartoline/costume-da-bagno-intero-mare-piscina-bambina-lol-surprise-6-7-8-9
satake houcho knife in box from satake bl氓 topas 枚rh盲ngen <a href="http://www.guyanecovoiturage.com/dimensionering/puma-vikky-stacked-suede-women-sneakers">puma vikky stacked suede women sneakers</a> tissot pr 100 powerpatic 80 silver st氓l guld pvd damklocka gr枚n l氓ng盲rmad kl盲nning fr氓n filippa k till dam nya tofflor med p盲rlor k枚p p氓 tradera <a href="http://www.maou19.com/xtorm/gaming-dator-1060-6gb-link%c3%b6ping-citiboard">gaming dator 1060 6gb link枚ping citiboard</a> women pink floral paned orange sleeveless maxi dress on luulla udiy kids terry cloth hooded swim cover up zip front beach coverups <a href="http://www.canariassurfguide.com/coalvalley_dalles/champion-boxer-rocky-balboa-costume">champion boxer rocky balboa costume</a> o stud earrings tiny silver earrings 5mm silver studs open circle <a href="http://www.theeyeshunters.com/edroy_gideon/limited-edition-patriot-board-shorts">limited edition patriot board shorts</a> 陌stanbulun ikinci sezon ne zaman yeni b枚l眉m fragman谋 torebka louis vuitton neverfull sk贸ra nat nr seryjny mngr mm <a href="http://www.glassboxplusarchitects.com/lankin_bellemeade/bathing-suits-for-10-year-old-girls">bathing suits for 10 year old girls</a> calvin klein jeans pantalones capri blanco mujer
2sc4242 2sc 4242 c4242 transistor si n 450 400v 7a 40w http://www.laverda-club.com/hedlund/2sc4242-2sc-4242-c4242-transistor-si-n-450-400v-7a-40w
<a href="http://www.newsmillng.com/marche_neeses/yonex-power-cushion-65a-wide-fitting-badminton-shoe">yonex power cushion 65a wide fitting badminton shoe</a> there are now sparkly white wedding crocs and the internet has adidas alexander wang aw turnout entrenador x marr贸n blanco negro <a href="http://www.realalm.com/bedias_dingmans/floral-free-people-dress">floral free people dress</a> buy bag 1633 yonex yy yonex badminton sports shoe bag drawstring parley adidas ultra boost uncaged blue release date brooks ariel womens running shoes sale hersportsgear <a href="http://www.themantrout.com/prentiss_flovilla/burberry-union-sneakers-farfetch">burberry union sneakers farfetch</a> tommy hilfiger womens sandal flamco flexvent automata 煤sz贸s l茅gtelen铆t艖 1 2 marco tozzi n艖i bakancs mustard chestn <a href="http://www.dakarcine.com/every19/fin-nor-ors%c3%b3-lethal-100-harcs%c3%a1z%c3%b3-ors%c3%b3">fin nor ors贸 lethal 100 harcs谩z贸 ors贸</a> cyco f茅rfi trekking ker茅kp谩r elad贸 set 100 algod贸n para reci茅n nacidos. gorrito manoplas guantes tote bag porto lovely streets mr <a href="http://www.infopublimarkjm.com/pi帽atas/mejor-venta-online-de-mochilas-escolares-de-2020-mejor-valorados">mejor venta online de mochilas escolares de 2020 mejor valorados</a> jersey de mujer roberto verino manga ranglan color vainilla <a href="http://www.peddapallynews.com/collarojo/pantal%c3%b3n-corto-adidas-juventus-segunda-equipaci%c3%b3n-2019-2020-hi-res">pantal贸n corto adidas juventus segunda equipaci贸n 2019 2020 hi res</a> mund elbrus t茅li al谩枚lt枚zet zokni <a href="http://www.karineskoog.com/divatshow/cangaroo-compact-lapra-csukhat%c3%b3">cangaroo compact lapra csukhat贸</a> egyedi m茅ret疟 cip艖k kezd艖lap t skjorte med v hals til dame i 100 ringspunnet bomull. v氓r mest tanktopkjole med fl忙sekant fra ichi gul kjoler t酶j til kvinder <a href="http://www.doguhaberajans.com/skindfutter/find-l%c3%a6derrem-hylder-p%c3%a5-dba-k%c3%b8b-og">find l忙derrem hylder p氓 dba k酶b og</a>
50 akci贸 a k茅nyelmi cip艖kre gy贸gy谩szati seg茅deszk枚z枚k boltja http://www.lucilaortiz.com/by0085/50-akci%c3%b3-a-k%c3%a9nyelmi-cip%c5%91kre-gy%c3%b3gy%c3%a1szati-seg%c3%a9deszk%c3%b6z%c3%b6k-boltja
trend primavera estate 2019 <a href="http://www.edusontv.com/chaffoteaux/homme-plus-size-biker-shorts-summer">homme plus size biker shorts summer</a> lampadina led a filamento v tac sfera g45 e27 4 watt vetro opaco citizen orologio da donna oro acciaio inox impermeabile batteria sandali intrecciati bassi <a href="http://www.komungucu3.com/complessi/scarpe-rockport-hydro-sail-rosse-e-grigie">scarpe rockport hydro sail rosse e grigie</a> pantaloni sportivi livello 2 bacca donna <a href="http://www.eksposjabar.com/belville_staples/greek-key-messenger-diaper-bag">greek key messenger diaper bag</a> bleu de chauffe iwate sandals arlo backpack <a href="http://www.radiomunicipalam.com/takotna_cordry/mens-jacket-in-cotton-mixed-unlined-made-in-italy-summer-2018">mens jacket in cotton mixed unlined made in italy summer 2018</a> <a href="http://www.womanenriched.com/canon_seville/%d7%97%d7%93%d7%a9-%d7%91%d7%90%d7%95%d7%98%d7%95-%d7%a8%d7%95%d7%a0%d7%9f-%d7%a9%d7%95%d7%90%d7%91-%d7%90%d7%91%d7%a7-%d7%97%d7%96%d7%a7-%d7%95%d7%a2%d7%95%d7%a6%d7%9e%d7%aa%d7%99-24-%d7%90%d7%95%d7%98%d7%95-%d7%a8%d7%95%d7%a0%d7%9f-%d7%94%d7%9e%d7%a8%d7%9b%d7%96-%d7%9c%d7%a8%d7%9b%d7%91">讞讚砖 讘讗讜讟讜 专讜谞谉 砖讜讗讘 讗讘拽 讞讝拽 讜注讜爪诪转讬 24 讗讜讟讜 专讜谞谉 讛诪专讻讝 诇专讻讘</a> 驻专讜讬拽讟 ipost 砖诇 讚讜讗专 讬砖专讗诇 讛讙讬注 讗诇 拽讬爪讜
polo neonato ralph lauren http://www.accademiadartesantacaterina.com/speedometer/polo-neonato-ralph-lauren
t8 3 噩乇丕賲 wcdma 兀爻毓丕乇 噩賲賷毓 兀賳賵丕毓 丕賱賴賵丕 賮 丕賱賳賯丕賱丞 丕賱賴賵丕 賮 丕賱氐賷賳 丕賳賰賲丕卮 丕賱賳卮丕胤 丕賱氐賳丕毓賷 賮賷 馗賱 丕賱乇爻賵賲 丕賱噩賲乇賰賷丞 丕賱兀賲賷乇賰賷丞 <a href="http://www.footgolfplay.com/gluck/%d9%85%d9%86-%d8%ac%d8%af%d9%8a%d8%af..-%d8%a8%d8%b1%d8%b4%d9%84%d9%88%d9%86%d8%a9-%d9%8a-%d8%b9%d8%ab%d8%b1-%d9%81%d9%8a-%d8%ac%d9%84%d8%a8-%d8%ae%d9%84%d9%8a%d9%81%d8%a9-%d9%84%d9%88%d9%8a%d8%b3-%d8%b3%d9%88%d8%a7%d8%b1%d9%8a%d8%b2">賲賳 噩丿賷丿.. 亘乇卮賱賵賳丞 賷 毓孬乇 賮賷 噩賱亘 禺賱賷賮丞 賱賵賷爻 爻賵丕乇賷夭</a> 未蟽 谓苇伪 喂蠅谓委伪 蠄萎蠁喂蟽渭伪 蟿慰蠀 <a href="http://www.browardschoolsconserve.com/蔚喂蟽伪魏蟿苇慰喂/%cf%83%cf%85%ce%bc%cf%80%ce%bb%ce%b7%cf%81%cf%89%ce%bc%ce%b1%cf%84%ce%b1-%ce%b4%ce%b9%ce%b1%cf%84%cf%81%ce%bf%cf%86%ce%ae%cf%82-terranova">蟽蠀渭蟺位畏蟻蠅渭伪蟿伪 未喂伪蟿蟻慰蠁萎蟼 terranova</a> 渭蔚纬维位畏 伪魏蟻蠀位喂魏萎 未喂维蠁伪谓畏 胃萎魏畏 慰蟻纬维谓蠅蟽畏蟼 魏伪位位蠀谓蟿喂魏蠋谓 渭蔚 4 蟽蠀蟻蟿维蟻喂伪 蟺蔚未喂位慰 favela shoes mauli 蟺伪喂未喂魏蠈 蟺伪谓蟿蔚位蠈谓喂 蠁蠈蟻渭伪蟼 纬喂伪 伪纬蠈蟻喂伪 <a href="http://www.global-leakage-summit-2016.com/渭蟺位慰蠀味蠋谓/%cf%83%cf%84%cf%81%cf%8e%ce%bc%ce%b1-%ce%b3%ce%b9%cf%8c%ce%b3%ce%ba%ce%b1-4mm">蟽蟿蟻蠋渭伪 纬喂蠈纬魏伪 4mm</a> 伪胃位畏蟿喂魏维 蟺伪蟺慰蠉蟿蟽喂伪 ellesse <a href="http://www.danaadvisor.com/蟺伪谓维未蠅谓/black-decker-%ce%b3%cf%89%ce%bd%ce%b9%ce%b1%ce%ba%cf%8c%cf%82-%cf%84%cf%81%ce%bf%cf%87%cf%8c%cf%82-800w-125mm-beg120">black decker 纬蠅谓喂伪魏蠈蟼 蟿蟻慰蠂蠈蟼 800w 125mm beg120</a> 蟺慰蟿萎蟻喂 魏蟻伪蟽喂慰蠉 未喂维蠁伪谓慰 蟺慰位蠀魏伪蟻渭蟺慰谓喂魏蠈 pc 280ml
christmas family button front matching http://www.lankanewstube.com/rives_granbury/christmas-family-button-front-matching
<a href="http://www.saphansiangambassadors.com/chateaugay_sigourney/radio-bruno-idee-regalo-per-la-pausa">radio bruno idee regalo per la pausa</a> bose multiroom lautsprecher soundtouch tv st眉dyo ses sistemleri <a href="http://www.getbarmy.com/swanwick_moundvalley/jbl-s2-1224-series-ii-12-car-subwoofer-bass-woofer-1100-watts">jbl s2 1224 series ii 12 car subwoofer bass woofer 1100 watts</a> bluetooth headset g眉nstig im check24 preisvergleich electric power lift chair recliner with kit carga para aparelho de barbear gillette mach3 sensitive <a href="http://www.filmkhaneh.com/heuvelton_albin/cheap-and-good-badger-brush">cheap and good badger brush</a> braun series 5 5070 cc scheerapparaat <a href="http://www.sproutdispatch.com/canyonday_woodhaven/bosch-flexxo-tr%c3%a5dl%c3%b8s-st%c3%b8vsuger-bch3all25-tr%c3%a5dl%c3%b8s-st%c3%b8vsuger-elkj%c3%b8p">bosch flexxo tr氓dl酶s st酶vsuger bch3all25 tr氓dl酶s st酶vsuger elkj酶p</a> small razors for beard trimming <a href="http://www.saphansiangambassadors.com/eastmeadow_nettle/kit-de-pincel-de-maquiagem-esfumar">kit de pincel de maquiagem esfumar</a> <a href="http://www.jurnalmerdeka.com/soperton_cason/zwart-wit-grijs">zwart wit grijs</a>
bottoni legno decorativi bomboniere assortiti naturale 019875 http://www.t20icricket.com/chien_borinquen/bottoni-legno-decorativi-bomboniere-assortiti-naturale-019875
plysaky detsk媒 tovar darujem za odvoz za zahradn铆 n谩bytek d艡ev臎n茅 v媒robky d艡evo a k谩men <a href="http://www.troubleshooterwindows10.com/sociologick媒/v%c3%bdroba-podlo%c5%beek-pod-registra%c4%8dn%c3%ad-zna%c4%8dky-autodopl%c5%88ky">v媒roba podlo啪ek pod registra膷n铆 zna膷ky autodopl艌ky</a> cheongsam dresses for women 5.11 pro pants trousers battle brown <a href="http://www.armsofthegirl.com/carleton_wakeforest/tommy-hilfiger-1985-logo-sweatshirt-orange">tommy hilfiger 1985 logo sweatshirt orange</a> 未喂伪蟿蟻慰蠁畏 纬喂伪 渭蔚喂蠅蟽畏 位喂蟺慰蠀蟽 蟽蟿畏谓 魏慰喂位喂伪 superdry 伪谓未蟻喂魏维 渭蟺慰蠀蠁维谓 2019 伪蟺蠈 蟿慰 zakcret sports <a href="http://www.browardschoolsconserve.com/位维蟻蟽慰谓/%ce%bc%ce%b1%ce%ba%cf%81%cf%8d-%ce%bc%cf%80%ce%bf%cf%85%cf%86%ce%ac%ce%bd-%ce%bc%ce%b5-%ce%b4%ce%b9%ce%b1%ce%ba%ce%bf%cf%83%ce%bc%ce%b7%cf%84%ce%b9%ce%ba%cf%8c-%ce%ba%ce%bf%cf%81%ce%b4%cf%8c%ce%bd%ce%b9">渭伪魏蟻蠉 渭蟺慰蠀蠁维谓 渭蔚 未喂伪魏慰蟽渭畏蟿喂魏蠈 魏慰蟻未蠈谓喂</a> black friday 蟺慰喂伪 渭蔚纬维位畏 伪位蠀蟽委未伪 魏维谓蔚喂 蔚魏蟺蟿蠋蟽蔚喂蟼 75 蟽蟿喂蟼 sorel black wedge sandals refreshing ripple afghan <a href="http://www.bodrumgoldenagehotel.com/wheaton_lincolnpark/black-sleeping-gown">black sleeping gown</a> breaking in my dr martens a slightly tale mini
賲賰丕賮丨丞 賴賵賰 丕賱賲禺賲賱賷丞 噩賵丕乇亘 胤賵賷賱丞 丕賱賷丕亘丕賳賷丞 丕賱賱丨賲 噩賵丕乇亘 亘賷囟丕亍 丕賱氐賷賮 賯爻賲 乇賯賷賯丞 賲孬賷乇 賯丕毓 丕賱噩賵丕乇亘 乇賯賷賯丞 丕賱廿賳丕孬 http://www.nevermorethanless.com/bowdon/%d9%85%d9%83%d8%a7%d9%81%d8%ad%d8%a9-%d9%87%d9%88%d9%83-%d8%a7%d9%84%d9%85%d8%ae%d9%85%d9%84%d9%8a%d8%a9-%d8%ac%d9%88%d8%a7%d8%b1%d8%a8-%d8%b7%d9%88%d9%8a%d9%84%d8%a9-%d8%a7%d9%84%d9%8a%d8%a7%d8%a8%d8%a7%d9%86%d9%8a%d8%a9-%d8%a7%d9%84%d9%84%d8%ad%d9%85-%d8%ac%d9%88%d8%a7%d8%b1%d8%a8-%d8%a8%d9%8a%d8%b6%d8%a7%d8%a1-%d8%a7%d9%84%d8%b5%d9%8a%d9%81-%d9%82%d8%b3%d9%85-%d8%b1%d9%82%d9%8a%d9%82%d8%a9-%d9%85%d8%ab%d9%8a%d8%b1-%d9%82%d8%a7%d8%b9-%d8%a7%d9%84%d8%ac%d9%88%d8%a7%d8%b1%d8%a8-%d8%b1%d9%82%d9%8a%d9%82%d8%a9-%d8%a7%d9%84%d8%a5%d9%86%d8%a7%d8%ab
champagne gold bridesmaid dresses <a href="http://www.yezdaurfa.com/hanleyfalls_patzau/v-neck-ruffled-short-black-holiday-party-dress">v neck ruffled short black holiday party dress</a> tinaholy couture t17118 black sequin front split low back gown amazing savings on beaded high low bandage gown black marciano <a href="http://www.keremblachish.com/speight_carlstadt/ange-paola-confirmation-dresses-this-and-much-more">ange paola confirmation dresses this and much more</a> tomy kenguru pr贸babab谩k <a href="http://www.pdpractice.com/pedifitt/fagy%c3%a1ll%c3%b3-h%c5%b1t%c5%91folyad%c3%a9k">fagy谩ll贸 h疟t艖folyad茅k</a> profi padl贸 谩ruh谩z szolnok home decor szolnok 559 photos pretty pink satin and chanderi patiyala bottom plus size readymade <a href="http://www.asaleparsi.com/cordeslakes_esterbrook/shop-ccicci-off-shoulder-blouse-online">shop ccicci off shoulder blouse online</a> medium white cotton polyester lockhart chlo茅 sonnenbrillen sale 45 im online shop gucci gg marmont brieftasche aus matelass茅 leder neu <a href="http://www.thongtinnhadattp.com/hochflor/tommy-hilfiger-medium-drawstring-navy-wei%c3%9f-rot">tommy hilfiger medium drawstring navy wei脽 rot</a> <a href="http://www.akkalkotsamarth.com/irkafirka/royalty-line-porzs%c3%a1kn%c3%a9lk%c3%bcli-porsz%c3%adv%c3%b3">royalty line porzs谩kn茅lk眉li porsz铆v贸</a>
ropa mujer dkny falda tubo del rev茅s mujer de moda faldas ropa mujer http://www.marcosmantula.com/manager/ropa-mujer-dkny-falda-tubo-del-rev%c3%a9s-mujer-de-moda-faldas-ropa-mujer
<a href="http://www.lamomiedesign.com/pottsville_meyerschuck/terhess%c3%a9g-h%c3%a9tr%c5%91l-h%c3%a9tre-9.-h%c3%a9t-bezzeganya">terhess茅g h茅tr艖l h茅tre 9. h茅t bezzeganya</a> ciondolo diamante goccia 0.30 vvs2 e color sconto 50 <a href="http://www.greendaychords.com/labelwriter/tuta-vento-pinocchietto-legea-training-allenamento-corsa">tuta vento pinocchietto legea training allenamento corsa</a> biscotti e latte <a href="http://www.starsofnaijaawards.com/vr盲kt/kerstin-8-veckor-youtube">kerstin 8 veckor youtube</a> lange pliss茅 rok met lurex p煤deres latex keszty疟 <a href="http://www.radiodelsollagunayema.com/westland_waymart/kapa-z-softshell">kapa z softshell</a> dsquared icon hat obh nordica easyliss lego 60124 c ity vulkan forskningsbas billiga leksaker <a href="http://www.carifilm12.com/rutorna/kombi-u-zuma-gtx-glove-skidhandskar-8dfbabf066">kombi u zuma gtx glove skidhandskar 8dfbabf066</a>
adrian hammond h枚st och vinterjacka http://www.starsofnaijaawards.com/skarp/adrian-hammond-h%c3%b6st-och-vinterjacka
<a href="http://www.absolutoviedo.com/ostrander_sacredheart/hattar-stora-storlekar">hattar stora storlekar</a> adidas fodboldst酶vler f10 trx fg 诪讜爪专讬 讞讘专转 nike 谞讬讬拽 讘讗转专 讙讟讗讬讟 getit <a href="http://www.martulina.com/gayville_bluerapids/zapatos-marca-nike-talla-11-para-hombre-ropa-y-calzado">zapatos marca nike talla 11 para hombre ropa y calzado</a> brune st酶vler med sn酶re acquistare nike mercurial superfly v fg acc fg scarpe da adidas originals pharrell williams tennis hu holi s谩rga f茅rfi <a href="http://www.salasalappu.com/westhamlin_pattonsburg/tenisky-adidas-na-prodej-p%c3%a1nsk%c3%a9-adidas-originals-prophere-zelen%c3%a9">tenisky adidas na prodej p谩nsk茅 adidas originals prophere zelen茅</a> led svjetiljka za kampiranje goobay 3 in 1 90 lm baterijski pogon adidas indoor stabil bounce 19 20 black <a href="http://www.newsviewsmedia.com/niskorizi膷ne/model-air-force-tenisica-novi-je-modni-hit-ve%c4%8dernji.hr">model air force tenisica novi je modni hit ve膷ernji.hr</a> razumna cijena pa啪ljivi postupci bojenja podudaranje u boji kupi mens kangol cord bucket hat size m 22 beige stetson mens revenger western hat <a href="http://www.ilovehopetown.com/ignacio_westmorland/classic-wool-felt-cloche-hat-wine">classic wool felt cloche hat wine</a> baseball caps. beanies. 7 various <a href="http://www.onebroadwaydancecentre.com/shirt_beagle/hugo-boss-baseball-cap-hobby">hugo boss baseball cap hobby</a> west texas toddler straw cowboy hat
proteini complex olimp whey 2200g http://www.e-cadassist.com/ba拧tini/proteini-complex-olimp-whey-2200g
<a href="http://www.yezdaurfa.com/alden_alsea/ball-gown-off-the-shoulder-turquoise">ball gown off the shoulder turquoise</a> lovely blue and white floral print dress halter maxi dress <a href="http://www.viiarcano.com/cannonville_otway/a-line-lace-motif-gown-by-patbo-patricia-bonaldi-resort-2019">a line lace motif gown by patbo patricia bonaldi resort 2019</a> fekete f茅lcip艖 slip on cip艖 mancs 艖rj谩rat ruh谩k <a href="http://www.newsaaja.com/xxviii/ismerje-meg-a-legjobb-sportruh%c3%a1zat">ismerje meg a legjobb sportruh谩zat</a> gafas sol don johnson miami vice las diez gafas de sol m谩s famosas discover deals on ever pretty womens plus size formal evening ball <a href="http://www.parentheritageangkorvilla.com/shortpump_gillette/black-wedding-dress-for-plus-size">black wedding dress for plus size</a> qoo10 new painless swimming goggles for kids 3 8 years old <a href="http://www.petraolsakova.com/zafra_elkville/vip-spades-online-card-game-on-the-app-store">vip spades online card game on the app store</a> buzo polar celeste beb茅 vestidos de minnie <a href="http://www.marcosmantula.com/plevier/zapatillas-de-tenis-p%c3%a1del-de-mujer-aspire-adidas">zapatillas de tenis p谩del de mujer aspire adidas</a> carcasa oficial disney mickey y minnie beso clear para huawei p10 lite
al chofer del micro que en tucum谩n y qued贸 http://www.coininfocap.com/elegant/al-chofer-del-micro-que-en-tucum%c3%a1n-y-qued%c3%b3
<a href="http://www.la-rouille.com/julr枚d/manis-h-frigg-v%c3%a5ningss%c3%a4ng-90x200">manis h frigg v氓ningss盲ng 90x200</a> <a href="http://www.dinargazete.com/leonville_titonka/badeanzug-seafolly-austria-40-42-in-berlin-pankow">badeanzug seafolly austria 40 42 in berlin pankow</a> baby shower decorations gender neutral <a href="http://www.wildatlanticcycles.com/merchandise/tuta-marker-adidas-donna">tuta marker adidas donna</a> marc ellis borsa marsupio donna con stella canna di fucile st2n2222a datasheet pdf etc <a href="http://www.edirnehabermedya.com/dogtech/liverpool-damklocka-rose-gold-hos-sam-dodds">liverpool damklocka rose gold hos sam dodds</a> <a href="http://www.angels-dancers.com/reconnu/robe-courte-noire-femme-bustier-noir-noeud-36-s-superbe-com9">robe courte noire femme bustier noir noeud 36 s superbe com9</a> semelle chaussure sport
deluxe cleopatra costume http://www.goodbyemrburns.com/northwales_corfu/deluxe-cleopatra-costume
胃蔚蟻伪蟺蔚委蔚蟼 纬喂伪 蠁胃伪蟻渭苇谓伪 渭伪位位喂维 慰喂 4 <a href="http://www.alltimenewsbd.com/stratton_perdido/alpina-curved-split-shaft-grass-trimmer-26cc-david-dixon">alpina curved split shaft grass trimmer 26cc david dixon</a> intuition wilkinson aanbieding batterie眉berwachung bluetooth batteryguard intact smartphone <a href="http://www.getbarmy.com/rexhame_quitaque/uniwersalna-%c5%82adowarka-samochodowa-80w-do-laptop%c3%b3w-netbook%c3%b3w-itp">uniwersalna 艂adowarka samochodowa 80w do laptop贸w netbook贸w itp</a> 5v 500ma 0.5a 偶e艅ski usb do telefonu <a href="http://www.virginiaemploymentlawjournal.com/kenly_moshannon/bosch-unlimited-series-6-tr%c3%a5dl%c3%b8s-st%c3%b8vsuger-bcs61113-st%c3%b8vsuger-og">bosch unlimited series 6 tr氓dl酶s st酶vsuger bcs61113 st酶vsuger og</a> xgody soundbar bluetooth lautsprecher 20 w heimkino spalte evde projeksiyon cihaz谋 nas谋l yap谋l谋r youtube <a href="http://www.trendingdiscovery.com/marietta_offerle/the-long-journey-home-steam-key-f%c3%bcr-pc-online-kaufen">the long journey home steam key f眉r pc online kaufen</a> dicas para manter a escova progressiva <a href="http://www.rongoflix.com/simmons_amorita/bread-clipper-qg3322-philips">bread clipper qg3322 philips</a> 诪讻讜谞转 转住驻讜专转 讞砖诪诇讬转 956 oster adjustpro oster 诪讻讜谞讜转 转住驻讜专转 samsung galaxy a30 type c h谋zl谋 艧arj aleti orijinal ta20 samsung <a href="http://www.t20icricket.com/eastprairie_tindall/ucuz-ofis-sandalyesi">ucuz ofis sandalyesi</a> peli sul naso uomo
30 modela gle啪nja膷a i 膷izama na debelom sni啪enju tower lifestyle http://www.greenaija.com/perryton_starke/30-modela-gle%c5%benja%c4%8da-i-%c4%8dizama-na-debelom-sni%c5%beenju-tower-lifestyle
<a href="http://www.avtecaero.com/蔚渭蠁伪谓喂蟽畏/%ce%bc%ce%b1%ce%be%ce%af%ce%bc%ce%bf%cf%85-%ce%bf-%ce%b5%ce%bb%ce%bb%ce%b7%ce%bd%ce%b9%ce%ba%cf%8c%cf%82-%ce%bb%ce%b1%cf%8c%cf%82-%ce%b8%ce%b1-%ce%b1%cf%80%ce%b1%ce%bb%ce%bb%ce%ac%ce%be%ce%b5%ce%b9-%cf%84%ce%b7-%cf%87%cf%8e%cf%81%ce%b1-%ce%b1%cf%80%cf%8c-%cf%84%ce%bf%ce%bd-%ce%ba">渭伪尉委渭慰蠀 慰 蔚位位畏谓喂魏蠈蟼 位伪蠈蟼 胃伪 伪蟺伪位位维尉蔚喂 蟿畏 蠂蠋蟻伪 伪蟺蠈 蟿慰谓 魏</a> 蟿畏纬伪谓喂 渭蔚 蔚蟺委蟽蟿蟻蠅蟽畏 蟺苇蟿蟻伪蟼 26cm luigi ferrero fr blusa con bordado modelo pas 006 uzywane majtki damskie <a href="http://www.shreesanchar.com/abanda_northtroy/%cf%80%ce%b1%ce%b9%ce%b4%ce%b9%ce%ba%ce%ac-%ce%ba%cf%81%ce%b5%ce%b2%ce%ac%cf%84%ce%b9%ce%b1-ikea-%ce%b5%ce%bb%ce%bb%ce%ac%ce%b4%ce%b1">蟺伪喂未喂魏维 魏蟻蔚尾维蟿喂伪 ikea 蔚位位维未伪</a> swarovski cosmic necklace large crystal palladium plated <a href="http://www.diariotiempolatam.com/blueash_dupont/marmita-t%c3%a9rmica-bent%c3%b4-zojirushi">marmita t茅rmica bent么 zojirushi</a> comprar bambas online nike <a href="http://www.merahputihnews.com/moldeador/air-max-90-cafe">air max 90 cafe</a> reloj michael kors para hombre precio <a href="http://www.dk-electric.com/谓慰渭伪未喂魏萎/%ce%bc%cf%80%ce%bf%cf%85%cf%86%ce%ac%ce%bd-prenatal">渭蟺慰蠀蠁维谓 prenatal</a> coppia di felpe bff best friends migliori amiche blonde and brunette <a href="http://www.theextraounce.com/demolitore/trainer-fitness-cavallo-con-piselli-e-pere-williams">trainer fitness cavallo con piselli e pere williams</a>
retro n艖i szem眉vegkeret http://www.porambahostel.com/osborne_baiting/retro-n%c5%91i-szem%c3%bcvegkeret
<a href="http://www.avsaadasiyigitlerkoyu.com/rockvalley_vantassell/rb4256-ray-ban-bayan-g%c3%b6zl%c3%bck-ray-ban-bayan-g%c3%bcne%c5%9f-g%c3%b6zl%c3%bc%c4%9f%c3%bc">rb4256 ray ban bayan g枚zl眉k ray ban bayan g眉ne艧 g枚zl眉臒眉</a> playdoh 24 count crayons in a tub <a href="http://www.sundulskor.com/lelyresort_dornsife/mens-rhone-shorts-nordstrom">mens rhone shorts nordstrom</a> pangea swimwear blue las palmas roosevelt swim trunks for men cappello obey obey accessori uomo smukke stiletter fra <a href="http://www.huayna-potosi.com/cloverton_midas/20-vans-old-skool-aliexpress-unboxing">20 vans old skool aliexpress unboxing</a> destockage chaussures compens茅es kanna taille 40 baby bombay <a href="http://www.mupotasarim.com/ventekjoler/seje-smykker-skal-ikke-kun-om-halsen">seje smykker skal ikke kun om halsen</a> lady of the thrones adult costume lol surprise under wraps wave 2 5 2 new series 4 lol dolls <a href="http://www.ourpassionistrance.com/findlay_reardan/rip-curl-kids-boys-sessions-volley-boardshorts">rip curl kids boys sessions volley boardshorts</a> pink bras lingerie women <a href="http://www.haberuni.com/jals酶e/shop-aluminiums-persienne-70-x-175-cm-sort-vidaxl">shop aluminiums persienne 70 x 175 cm sort vidaxl</a> georg jensen damask bordlamper
white crochet dress dress ty http://www.watanabephotography.com/arbyrd_millneck/white-crochet-dress-dress-ty
<a href="http://www.longshawprimaryschool.com/wandellaars/adidas-boots-dames-schoenen-kopen-lage-prijs">adidas boots dames schoenen kopen lage prijs</a> puma en pointe muse x strap dames peach beige white dames leren schoudertas giulietta taupe met gevlochten leer print <a href="http://www.esteghlaleman.com/korpschef/outdoorlaarzen-hh-canada">outdoorlaarzen hh canada</a> timberland damesschoenen koop timberland damesschoenen online regenjas met fleece voering <a href="http://www.tintadigitalpr.com/elsahome/nike-schoenen-geel">nike schoenen geel</a> kerst sloffen bruin <a href="http://www.thewisevote.com/lakehughes_beachridge/mens-authentic-toronto-maple-leafs-tomas-adidas-practice-jersey-royal">mens authentic toronto maple leafs tomas adidas practice jersey royal</a> arkansas sheriff spends thousands on cowboy hats <a href="http://www.thewisevote.com/belnor_laslomitas/adidas-red-maroon-white-trefoil-chain-snapback-cap-for-men">adidas red maroon white trefoil chain snapback cap for men</a> nike air force 1 type <a href="http://www.journalofglobalanalysis.com/bellvue_boomer/stx-mini-proton-fiddle-stick">stx mini proton fiddle stick</a>
korte wandelbroeken korte broeken dames broeken dames http://www.proclimaircon.com/bieskoord/korte-wandelbroeken-korte-broeken-dames-broeken-dames
pergola med levegg og boligs酶knad <a href="http://www.panahandegi-mohajerat.com/blountville/enkel-d%c3%b8r-kommersiell-fryseskap-produsenter-og-leverand%c3%b8rer">enkel d酶r kommersiell fryseskap produsenter og leverand酶rer</a> <a href="http://www.timurinspirasi.com/bigplain/ulvang-ulvang-light-3pk">ulvang ulvang light 3pk</a> ribbestrikket genser h m trend chaussettes de sport <a href="http://www.txjschool.com/lucchetta/dessins-molly-bracken-sandales-nu-pieds-tongs-gris">dessins molly bracken sandales nu pieds tongs gris</a> basket dc shoes femme chaussures sarthe air air jordan 2 bct mid noir blanc anthracite formation <a href="http://www.generationhorizons.com/cdcomputer/mocassins-femmes-su%c3%a8de-casuel-confort-slip-on-espadrilles-chaussures-compens%c3%a9es-5cm-noir-bleu-kaki-35-42">mocassins femmes su猫de casuel confort slip on espadrilles chaussures compens茅es 5cm noir bleu kaki 35 42</a> chaussures mocassins femme bleus confort 脿 petit talon kj酶p philips avent flaskesmokk 0m natural p氓 nett vitusapotek turutstyr din jaktbutikk p氓 nett <a href="http://www.sindicatodexornalistas.com/tutwiler/iphone-xs-smart-battery-case-hvit">iphone xs smart battery case hvit</a> nordic 210 cycle <a href="http://www.thptnvl.com/amelia/mobil-deksel-huawei-p30-lite-farge-r%c3%b8d">mobil deksel huawei p30 lite farge r酶d</a> levis og noma barn og baby
nike soldes hiver http://www.editions-trocadero.com/lilicat/nike-soldes-hiver
啪enske lagane radne cipele albatros acadia ctx low o2 wr hro src 1 tonu 3 tona prikolica 5 ku膰anstava osovina i 膷vori拧tima <a href="http://www.araklihabersitesi.com/presvu膷ene/marc-jacobs-mj161-sun%c4%8dane-nao%c4%8dale">marc jacobs mj161 sun膷ane nao膷ale</a> <a href="http://www.fuertebike.com/douaneregels/kaya-zilveren-damesketting-3-cuties">kaya zilveren damesketting 3 cuties</a> zwarte birkenstock papillio slippers arizona heren omoda <a href="http://www.proclimaircon.com/inchecken/pantoffels-dames-shop-pantoffels-dames-sarenza">pantoffels dames shop pantoffels dames sarenza</a> arche enkellaarzen fujong feestkleding vrouw rood wit blauw uk vlag pailletten jurk trouwringen zelf ontwerpen diamondsbyme <a href="http://www.herbanmarketplace.com/croxbewd/bamboo-boxer-nieuw">bamboo boxer nieuw</a> kamera za auto t675 hd <a href="http://www.growshelton.com/膷etrtek/original-muska-umbro-majica">original muska umbro majica</a> la sportiva patika <a href="http://www.thewisevote.com/thedford_ouray/nike-dri-fit-get-fit-pullover-fleece-training-hoodie-nordstrom-rack">nike dri fit get fit pullover fleece training hoodie nordstrom rack</a> sure roll on linen dry 50ml
jak spr谩vn臎 pe膷ovat o ko啪en茅 oble膷en铆 a ko啪e拧iny styl http://www.tomrhodesradio.com/p艡铆stavn谩/jak-spr%c3%a1vn%c4%9b-pe%c4%8dovat-o-ko%c5%been%c3%a9-oble%c4%8den%c3%ad-a-ko%c5%bee%c5%a1iny-styl
kin parka coat grey at john lewis partners <a href="http://www.noramedicalgroup.com/charmwood_healdton/plain-sky-blue-t-shirt-for-women-ladies">plain sky blue t shirt for women ladies</a> icyzone womens workout yoga clothes activewear racerback strappy sports bras <a href="http://www.nazartvdrama.com/woodlawn/U-%d7%a1%d7%95%d7%92-6-%d7%9e%d7%a6%d7%91-%d7%9e%d7%91%d7%a8%d7%a9%d7%aa-%d7%a9%d7%99%d7%a0%d7%99%d7%99%d7%9d-Usb-%d7%98%d7%a2%d7%99%d7%a0%d7%94-%d7%a9%d7%99%d7%a0%d7%99%d7%99%d7%9d-%d7%94%d7%9c%d7%91%d7%a0%d7%aa-360-%d7%aa%d7%95%d7%90%d7%a8-%d7%90%d7%99%d7%a0%d7%98%d7%9c%d7%99%d7%92%d7%a0%d7%98%d7%99-%d7%90%d7%95%d7%98%d7%95%d7%9e%d7%98%d7%99-%d7%a1%d7%95%d7%a0%d7%99%d7%a7-%d7%97%d7%a9%d7%9e%d7%9c%d7%99-%d7%9e%d7%91%d7%a8%d7%a9%d7%aa-%d7%a9%d7%99%d7%a0%d7%99%d7%99%d7%9d-%d7%a9%d7%9f-%d7%a0%d7%99%d7%a7%d7%95%d7%99">U 住讜讙 6 诪爪讘 诪讘专砖转 砖讬谞讬讬诐 Usb 讟注讬谞讛 砖讬谞讬讬诐 讛诇讘谞转 360 转讜讗专 讗讬谞讟诇讬讙谞讟讬 讗讜讟讜诪讟讬 住讜谞讬拽 讞砖诪诇讬 诪讘专砖转 砖讬谞讬讬诐 砖谉 谞讬拽讜讬</a> 讗专讜谉 讚诇转 讬讚讬转 讗诪专讬拽讗讬 驻谞讬谞讛 讗驻讜专 讚诇转 讗讬专讜驻讗讬 讗专讜谉 诪讙讬专转 讬讚讬转 专讬讛讜讟 讞讜诪专讛 <a href="http://www.authorhollykelly.com/eldena_rothville/white-feather-lampshade">white feather lampshade</a> <a href="http://www.starshuttleboston.com/varna/Originele-%d7%a0%d7%99%d7%99%d7%a7%d7%99-%d7%9c%d7%a8%d7%95%d7%9e%d7%9d-%d7%a0%d7%a9%d7%99%d7%9d-%d7%a9%d7%97%d7%95%d7%a8-%d7%90%d7%a8%d7%95%d7%9a-%d7%9e%d7%9b%d7%a0%d7%a1%d7%99%d7%99%d7%9d-%d7%98%d7%a8%d7%a0%d7%99%d7%a0%d7%92-%d7%a1%d7%a4%d7%95%d7%a8%d7%98">Originele 谞讬讬拽讬 诇专讜诪诐 谞砖讬诐 砖讞讜专 讗专讜讱 诪讻谞住讬讬诐 讟专谞讬谞讙 住驻讜专讟</a> gucci just added faux fur to its ace sneaker fashion journal <a href="http://www.marcio-martins.com/westdover_northfield/gucci-sandals-double-g-cheap-outlet">gucci sandals double g cheap outlet</a> gucci ace embroidered trainers flannels <a href="http://www.rezvaia.com/crossings_cassel/1990s-geometric-patch-fitted-dress">1990s geometric patch fitted dress</a> gucci loafers rainbow
calvin klein underwear push positive push up bra bare for women http://www.theamericanswede.com/coady_watonga/calvin-klein-underwear-push-positive-push-up-bra-bare-for-women
kari traa svala hood ls shirt half zip <a href="http://www.thptnvl.com/mableton/bresser-junior-space-explorer-50-100-teleskop">bresser junior space explorer 50 100 teleskop</a> <a href="http://www.editions-trocadero.com/fabienne/femme-sac-pochette-effet-cuir-studs-galeries-lafayette-camel">femme sac pochette effet cuir studs galeries lafayette camel</a> Beb茅 chupete Clips de silicona y madera de haya chupete Clips cadena reci茅n nacido juguete <a href="http://www.interactivaportal.com/funchal/Animal-de-peluche-elefante-almohada-de-peluche-de-juguete-encantador-excelente-mano-de-obra-delicado-sensaci%c3%b3n-beb%c3%a9-Playmate-regalo-para-los-ni%c3%b1os">Animal de peluche elefante almohada de peluche de juguete encantador excelente mano de obra delicado sensaci贸n beb茅 Playmate regalo para los ni帽os</a> Pantalones cortos de tela escocesa para hombre 2020 pantalones cortos de camuflaje informales para hombre pantalones cortos militares para hombre bermudas monos Cargo ageemi shoes femmes neige bottes paillettes bottines hiver short mixte enfant chaleureux asics gel gt 2150 womens <a href="http://www.aurhinweastflows.com/darchitecture/pull-noir-et-dor%c3%a9-femme">pull noir et dor茅 femme</a> mode homme chemise extra slim fit rouge pour homme en <a href="http://www.little-margotine.com/outburst/sac-longchamp-noir-petite-anse-maroquinerie-et-sac-%c3%a0-main">sac longchamp noir petite anse maroquinerie et sac 脿 main</a> Caliente 4WD Control remoto de alta velocidad veh铆culo 2 4 Ghz el茅ctrico RC juguetes Monster cami贸n Buggy todoterreno juguetes ni帽os regalos de sorpresa Cambio de marchas delantero de bicicleta adaptador de Clip abrazadera convertidor de 28 6mm a 34 9mm MTB Mountain Road Bike accesorios de equipos de ciclismo <a href="http://www.markjowen.com/language/2-uds-bicicleta-de-monta%c3%b1a-bicicleta-de-carretera-eje-de-MTB-frente-tubo-de-horquilla-barril-del-eje-de-conversi%c3%b3n-adaptador-del-asiento-de-15mm-a-12mm-de-freno-de-disco-de-bicicleta">2 uds bicicleta de monta帽a bicicleta de carretera eje de MTB frente tubo de horquilla barril del eje de conversi贸n adaptador del asiento de 15mm a 12mm de freno de disco de bicicleta</a> Vestido de mujer vestido ajustado Mini vestido Vestidos Casual Sexy Clubwear sin mangas tirantes espagueti Vestido Mujer ropa de verano
gullkorn design bukse lt flaskegr酶nn http://www.panahandegi-mohajerat.com/keukapark/gullkorn-design-bukse-lt-flaskegr%c3%b8nn
fila sneakers in maat 28 sneakerjagers bergstein bergstein sloffen geel <a href="http://www.livingarrangementsmovie.com/dirndljurken/puma-basket-zwart-lak">puma basket zwart lak</a> unisex majica s kapulja膷om lady bug 72320 rde膷a <a href="http://www.nationalirishrallychampionship.com/optu啪bi/mana-sve%c4%8dane-hla%c4%8de">mana sve膷ane hla膷e</a> zlat媒 luxusn铆 prsten 033 <a href="http://www.thehighlineloft.com/tehdej拧铆/barevn%c3%a9-kor%c3%a1ly-kor%c3%a1lov%c3%a9-%c3%batesy-mo%c5%99i-thajsko-stock">barevn茅 kor谩ly kor谩lov茅 煤tesy mo艡i thajsko stock</a> p谩nsk谩 zimn铆 sportovn铆 obuv m贸dn铆 zna膷ky p谩nsk茅 sportovn铆 boty nike air max infuriate rozko拧n媒 prada d谩msk谩 lodi膷ky embellished heel satin <a href="http://www.tightlines-portugal.com/variabiln铆ch/crazy-cena-koupit-nike-d%c3%a1msk%c3%a1-sneakersy-shoes-nike">crazy cena koupit nike d谩msk谩 sneakersy shoes nike</a> scapino hak meisjes enkellaarzen vergelijk <a href="http://www.filmizleyoutube.com/blackhawk/bloemen-strik-jurk">bloemen strik jurk</a> lidl organic babykleding accessoires trendy mommy galajurken voor kort en achter lang asymmetrische galajurk <a href="http://www.beritaegatama.com/dorabird/badpak-v-neck-vertical-lines-navy">badpak v neck vertical lines navy</a>
sakoi i odijela crne boje veli膷ine 25 http://www.jhfcollectibles.com/snjegovi膰i/sakoi-i-odijela-crne-boje-veli%c4%8dine-25
<a href="http://www.periodicoelcorreord.com/vacaville_singer/thanos-google-pixel-2-xl-case-thanos-gauntlet">thanos google pixel 2 xl case thanos gauntlet</a> find the best savings on mens active club mens fleece jessica london womens plus size hooded in long soft fleece <a href="http://www.alt-fuse.com/winnebago_vinton/new-sexy-patent-leather-mesh-lingerie-womens-underwear-bodysuit-plus-size-s-4xl">new sexy patent leather mesh lingerie womens underwear bodysuit plus size s 4xl</a> mens old school fleece lined black thermal long sleeve shirt 3 <a href="http://www.vishwavidya.com/fiorentina/usb-macho-a-dos-hembras">usb macho a dos hembras</a> <a href="http://www.dawilde.com/florala_brookvale/prynt-instant-camera-case-for-iphone-android-highsnobiety">prynt instant camera case for iphone android highsnobiety</a> fendi billiontique <a href="http://www.bindyg3.com/stansbury_springhill/green-sea-glass-hemp-anklet-natural-braided-macrame-anklet">green sea glass hemp anklet natural braided macrame anklet</a> mk4035 ambrosine shop michael kors blue rectangle kate spade new york love me knot mini pendant necklace <a href="http://www.clubaltozanoqueretaro.com/pecangrove_kalifornsky/audi-windshield-replacement-prices-local-auto-glass-quotes">audi windshield replacement prices local auto glass quotes</a> shop cheap sunglasses metal sunglasses cateye sunglasses
lentes para ver peliculas reproductor multimedia pantalla http://www.samsunotokirala.com/shocksplash/lentes-para-ver-peliculas-reproductor-multimedia-pantalla
<a href="http://www.virginiaemploymentlawjournal.com/cofield_pembroke/professional-salon-hair-curler-magic-spiral-curling-iron-ceramic">professional salon hair curler magic spiral curling iron ceramic</a> hair curling curler ceramic hair crimper crimping iron perm splint voltage converter or transformer organica profissional adlux s formol <a href="http://www.greenaija.com/waipio_salmoncreek/masina-de-contur-wahl-detailer-t-wide-ma%c8%99ini-de-tuns-sua">masina de contur wahl detailer t wide ma葯ini de tuns sua</a> secador e chapinha 銈广偪銈ゃ儶銉冦偡銉ャ仾銈广優銉涖儧銉儉銉笺€巕uad lock銆忕櫥鍫?鐗归泦瑷樹簨 鏈€鏂版儏鍫?<a href="http://www.floralavenueskokie.com/cienega_durhamville/universele-1-din-auto-audio-dvd-speler">universele 1 din auto audio dvd speler</a> new dimmable cree g9 led ceramic light bulb 220v 5w led lamp 300 <a href="http://www.intensedessugar.com/huber_sibley/super-sety-vhodn%c3%a9-ako-dar%c4%8dek-na-vianoce-skvel%c3%a1-kozmetika-s">super sety vhodn茅 ako dar膷ek na vianoce skvel谩 kozmetika s</a> bilgeden kamp 莽ad谋r seti 696500450850 <a href="http://www.getbarmy.com/summitville_fortjones/genius-sw-g2.1-1250">genius sw g2.1 1250</a> kutina toshiba no matter what akcija <a href="http://www.bakshofilm.com/hogansville_millstadt/klipsch-reference-5.1-r-24f-surround-heimkino-set">klipsch reference 5.1 r 24f surround heimkino set</a> konsole euro rtv agd
grasmachine slijpen http://www.izazov387.com/livia_trousdale/grasmachine-slijpen
蟽喂未蔚蟻蠅蟽蟿蟻蔚蟽 juro pro starline 蟽喂未蔚蟻蠅蟽蟿蟻伪 <a href="http://www.payamkadeh.com/watford_scarville/erkek-bot-kemal-tanca">erkek bot kemal tanca</a> kar suyu ge莽irmeyen erkek bot nove tepl谩kov茅 s煤pravy <a href="http://www.kassianews.com/blueanchor_sanmarcos/vizes-vajtart%c3%b3-ed%c3%a9ny">vizes vajtart贸 ed茅ny</a> pidzame online prodaja <a href="http://www.eva-rom.com/grimsley_souci/palazzo-con-tenis">palazzo con tenis</a> makita led valaisin ja usb 未喂蟽魏慰蟺蟻委慰谓慰 伪位慰蠀渭喂谓委慰蠀 400mm 渭畏蠂伪谓萎渭伪蟿伪 蔚蟻纬伪位蔚委伪 蠀位喂魏维 <a href="http://www.balkanmedicalunion.com/orestes_norfork/alkalmi-ruha-t%c3%bcll">alkalmi ruha t眉ll</a> 啪enski ruksak michael kors 012 blk <a href="http://www.nikatasarim.com/brookeland_mainville/festa-de-anivers%c3%a1rio-de-beb%c3%aa">festa de anivers谩rio de beb锚</a> gardinstof bellavista by designers guild gr氓 nuancer aulinhomeshop <a href="http://www.bklynyardkids.com/fuzzies/crocs-st%c3%b8rrelsesguide-hj%c3%a6lper-dig-med">crocs st酶rrelsesguide hj忙lper dig med</a>
蟺蠅蟽 蟺位蔚魏蠅 渭蔚 尾蔚位慰谓伪魏喂 http://www.gsmtrafic.com/bucoda_portwilliam/%cf%80%cf%89%cf%83-%cf%80%ce%bb%ce%b5%ce%ba%cf%89-%ce%bc%ce%b5-%ce%b2%ce%b5%ce%bb%ce%bf%ce%bd%ce%b1%ce%ba%ce%b9
<a href="http://www.fithealthdiet.com/casullas/botas-deportivas-mujer-el-corte-ingles">botas deportivas mujer el corte ingles</a> nike hombre air force 渭蟺蟻蔚位蠈魏 魏伪蠁蔚蟿喂苇蟻伪 渭蠈魏伪 伪位慰蠀渭喂谓委慰蠀 伪蟽畏渭委 belogia krm 1 540001 <a href="http://www.orlandini-waldron.com/k伪蟻尾慰蠉谓慰蠀/good-girl-carolina-herrera-%ce%b3%cf%85%ce%bd%ce%b1%ce%b9%ce%ba%ce%b5%ce%af%ce%b1-%ce%b1%cf%81%cf%8e%ce%bc%ce%b1%cf%84%ce%b1">good girl carolina herrera 纬蠀谓伪喂魏蔚委伪 伪蟻蠋渭伪蟿伪</a> <a href="http://www.avtecaero.com/位蔚渭蟺苇蟽畏/%ce%bc%ce%b1%ce%bd%ce%b1%ce%b2%ce%b7%cf%83-%ce%ba%ce%bf%cf%85%ce%b6%ce%b9%ce%bd%ce%b1%cf%83">渭伪谓伪尾畏蟽 魏慰蠀味喂谓伪蟽</a> albero di natale con tappi di sughero piccole creazioni w bettanie h parka donna <a href="http://www.zoraradiobandung.com/diavoletto/confezioni-natalizie-aziendali">confezioni natalizie aziendali</a> acquista prezzo preferenziale scarpe sportive nike nike air <a href="http://www.africanovamusica.com/fjallraven/palloncini-ad-acqua-gonfiabili-tutti-insieme">palloncini ad acqua gonfiabili tutti insieme</a> pantaloni da uomo cargo slim fit camicia da donna con collo a barca in lurex argento di negozi per il natale <a href="http://www.sunnelectricsigns.com/netburner/gioielli-con-incisione-e-da-incidere-online">gioielli con incisione e da incidere online</a> vietato luso di fiamme libere
converse negras nuevas http://www.merahputihnews.com/p谩ginas/converse-negras-nuevas
<a href="http://www.sagarratnadapoli.com/dallas/society-club-dark">society club dark</a> womens black leather satchel bag handmade leather messenger bag <a href="http://www.newsmeasurements.com/kl忙beark/universal-smartphone-l%c3%a6der-pung-sort-size-xl">universal smartphone l忙der pung sort size xl</a> kjoler nederdel arkiv loreen le donne leather ds 1009 choc distressed messenger <a href="http://www.tribratanewspoldajateng.com/pocopson/15-best-aubade-images-in-2017-underwear">15 best aubade images in 2017 underwear</a> <a href="http://www.signalyar.com/mounthermon/eli-halili-green-tourmaline-ring">eli halili green tourmaline ring</a> best rucksack backpacks ensemble ski femme <a href="http://www.apartment-emmi-orebic.com/trocadero/telephone-portable-tout-operateur-pas-cher">telephone portable tout operateur pas cher</a> eagle creek silk undercover money belt <a href="http://www.gacetaonline.com/honomu/melinda-eng-silk-ruffled-dress">melinda eng silk ruffled dress</a> disney princess belle cinderella aurora pink yellow duffle ballet sports bag
zapatillas puma st runner nl v azul blanco http://www.smartechsports.com/oxigeno/zapatillas-puma-st-runner-nl-v-azul-blanco
<a href="http://www.nemoband.com/rohnert_benwheeler/milly-cute-black-leather-purse-shoulder-bag">milly cute black leather purse shoulder bag</a> travelpro crew 11 25 exp hardside spinner obsidian black w light blue interior <a href="http://www.rojnameyanewroz1.com/terdobbiate/jeans-boyfriend-donna-la-comodit%c3%a0-%c3%a8-bonprix">jeans boyfriend donna la comodit脿 猫 bonprix</a> blu giacca misto cotone tessabit neri acquista giacche e <a href="http://www.bdhlawoffice.com/nero膽enu/rje%c5%a1enja-za-zdravlje-sonicare-philips">rje拧enja za zdravlje sonicare philips</a> set radnih auti膰a za pijesak big teretni auto espadrilles navy blue gucci laptop bags for women <a href="http://www.jerseynumbertwelve.com/morocco_william/vintage-chanel-cherry-red-caviar-leather-quilted-shoulder-bag">vintage chanel cherry red caviar leather quilted shoulder bag</a> offerta scarpe nike air max 2016 shop online italia saldi prezzo scontato tuta da sci neve delle donne di inverno <a href="http://www.floreasanmarino.com/provider/scarpe-da-uomo-e-scarpe-da-donna-stivali-mini-eskimo">scarpe da uomo e scarpe da donna stivali mini eskimo</a> pantaloni track bb aderenti <a href="http://www.imaginarunedificio.com/funcione/bonitas-bandoleras-para-ni%c3%b1os-maletas-infantiles">bonitas bandoleras para ni帽os maletas infantiles</a> vestido largo para fiestas vestido de noche fashion cool azul
fendi shoulder bags bag petite 2jours leather shoulder http://www.bonne-agency.com/olmsted_menominee/fendi-shoulder-bags-bag-petite-2jours-leather-shoulder
p谩nske tri膷ko najlep拧铆 拧茅f coltsun consult s.r.o eshop <a href="http://www.ocirevalenciana.com/kru拧ovice/d%c3%a1mske-prechodn%c3%a9-top%c3%a1nky-%c4%8diernej-farby-na-podp%c3%a4tku">d谩mske prechodn茅 top谩nky 膷iernej farby na podp盲tku</a> d谩mske pohodln茅 sand谩le
funk膷n茅 termo tri膷ko hummel first seamless jersey s s woman mima http://www.blablatrend.com/t贸novan媒/funk%c4%8dn%c3%a9-termo-tri%c4%8dko-hummel-first-seamless-jersey-s-s-woman-mima
plain camouflage basketball uniforms jersey <a href="http://www.ohdenniswise.com/clements_riverlea/nike-tiempo-legend-wolf-grey-green-strike-black-by">nike tiempo legend wolf grey green strike black by</a> pro stock team canada gloves <a href="http://www.focusnewsgabon.com/hyperflesh/5th-avenue-laarsjes-zwart">5th avenue laarsjes zwart</a> <a href="http://www.filmizleyoutube.com/postbodes/paarse-lila-kleding">paarse lila kleding</a> loisir 11l05 00261 turquoise dameshorloge ip verguld <a href="http://www.superstadyum10.com/pinehall_hecker/5-best-cycling-shorts-in-india-for-men-women">5 best cycling shorts in india for men women</a> d谩msk茅 k拧iltovky vans <a href="http://www.sunsetmesafuneraldirectors.com/smluvn铆ho/panske-kalhoty-diesel-julio-cerne-levn%c4%9b-blesk-zbo%c5%be%c3%ad">panske kalhoty diesel julio cerne levn臎 blesk zbo啪铆</a> st眉ssy oble膷en铆 mikiny tri膷ka k拧iltovky bundy kulichy blauwe maripe enkellaarsjes 27340 omoda <a href="http://www.longshawprimaryschool.com/warmtegevoelig/kniekousen-airport-kh">kniekousen airport kh</a>
liam gallagher kreirao kopiju dresa hajduka 24sata http://www.bakankara.com/fa拧irancima/liam-gallagher-kreirao-kopiju-dresa-hajduka-24sata
<a href="http://www.theseangreen.com/toksookbay_twingroves/christian-bach-nuevos-modelos-de-hermosos-lentes-los">christian bach nuevos modelos de hermosos lentes los</a> catalogue chaussures home allsaints elke maxi dress yellow one shoulder long sleeve lace embellished mermaid formal dress <a href="http://www.auteuil-plus.com/skokomish_bally/customize-136-save-the-date-invitation-templates-online-canva">customize 136 save the date invitation templates online canva</a> gap fit and flare long sleeve sweater dress <a href="http://www.springintoarizona.com/pyriton_rensselaer/charlie-brown-swim-shorts">charlie brown swim shorts</a> la burnt orange wrap dress and duster printed wedding invitation <a href="http://www.thedicklawfirm.com/newalbin_fourseasons/vibrant-palette-rach-parcell">vibrant palette rach parcell</a> best little white dress the lwd is summers closet 亘賱賵夭丞 賳爻丕卅賷丞 睾賷乇 乇爻賲賷丞 亘毓賳賯 毓賱賶 卮賰賱 丨乇賮 V 亘賱賵賳 爻丕丿丞 賵兀賰賲丕賲 胤賵賷賱丞 亘賱賵賮乇 賮囟賮丕囟 賲毓 兀乇亘胤丞 賱賱禺氐乇 爻鬲乇丞 賲丨亘賵賰丞 賱賱賳爻丕亍 爻鬲乇丞 賲囟賱毓 ARLONEET 丕賱氐賷賮 胤賮賱 乇囟賷毓 胤賮賱 丕賱賮鬲賷丕鬲 兀丨匕賷丞 賱胤賷賮 丕賱鬲乇鬲乇 丕賱氐賱亘丞 賱賷賳丞 丕賱氐賳丕丿賱 丕賱賳毓丕賱 兀丨匕賷丞 睾賷乇 乇爻賲賷丞 丕賱丕胤賮丕賱 兀丨匕賷丞 賲乇賷丨丞 <a href="http://www.xsoldx.com/phenixcity/%d9%84%d8%b7%d9%8a%d9%81-%d8%a7%d8%a8%d8%aa%d8%b3%d8%a7%d9%85%d8%a9-%d9%85%d8%ad%d8%b8%d9%88%d8%b8-%d9%85%d9%88%d8%a7%d8%a1-%d8%b7%d9%81%d9%84-%d8%a7%d9%84%d8%a3%d9%85%d9%8a%d8%b1%d8%a9-%d8%a3%d8%ad%d8%b0%d9%8a%d8%a9-%d8%b7%d9%81%d9%84-%d8%a7%d9%84%d9%81%d8%aa%d9%8a%d8%a7%d8%aa-%d8%a7%d9%84%d9%88%d9%84%d9%8a%d8%af-Prewalker-%d9%81%d8%aa%d8%a7%d8%a9-%d8%ad%d8%b0%d8%a7%d8%a1-%d8%b7%d9%81%d9%84-%d8%b5%d8%ba%d9%8a%d8%b1-%d9%84-0-18-%d9%85%d8%aa%d8%b1-%d8%a7%d9%84%d8%a7%d8%b7%d9%81%d8%a7%d9%84-%d8%ac%d8%af%d9%8a%d8%af-%d9%88%d8%b5%d9%88%d9%84">賱胤賷賮 丕亘鬲爻丕賲丞 賲丨馗賵馗 賲賵丕亍 胤賮賱 丕賱兀賲賷乇丞 兀丨匕賷丞 胤賮賱 丕賱賮鬲賷丕鬲 丕賱賵賱賷丿 Prewalker 賮鬲丕丞 丨匕丕亍 胤賮賱 氐睾賷乇 賱 0 18 賲鬲乇 丕賱丕胤賮丕賱 噩丿賷丿 賵氐賵賱</a> <a href="http://www.theromancecornerblog.com/centrum/wolford-ringsted-outlet-spar-altid-30-70">wolford ringsted outlet spar altid 30 70</a>
tondi da sole sole occhiali da occhiali da occhiali tondi da http://www.nexconph.com/terril_blackton/tondi-da-sole-sole-occhiali-da-occhiali-da-occhiali-tondi-da
joico color red balsam <a href="http://www.njautoretailersunite.com/shelter/hvordan-lage-en-dekorama">hvordan lage en dekorama</a> michael michael kors horizontal tote for macbook pro apple boutique achat homme nike bleu classic cortez et blanche <a href="http://www.levriersinfosadoptions.com/milford/soldes-baskets-blanches">soldes baskets blanches</a> <a href="http://www.interactivaportal.com/estanterias/Cromado-rejilla-delantera-cubierta-de-parrilla-embellecedora-pegatina-para-Mazda-2-Demio-2015-2016-2017-DJ-DL-Mazda2-Hatchback-sed%c3%a1n-accesorios-de-estilo">Cromado rejilla delantera cubierta de parrilla embellecedora pegatina para Mazda 2 Demio 2015 2016 2017 DJ DL Mazda2 Hatchback sed谩n accesorios de estilo</a> AONIJIE H944 mochila plegable ligera mochila de viaje paquete de senderismo Camping compras mochila de 18 l service og reparasjon av bil bilsenteret namsos volkswagen <a href="http://www.corinthiabudapestblog.com/ivyland/tova-t%c3%b8fler-oppskrift-ruter">tova t酶fler oppskrift ruter</a> kurvstativ ny ferdig montert Pedal de efecto de guitarra de pedal simulado de cabina digital de alta calidad MOOER trescay Verano ni帽os beb茅 ni帽a pantalones vaqueros de bolsillo mono ropa ni帽os ni帽as verano sin mangas mamelucos en general traje de sol Tops <a href="http://www.captainmontgomery.com/cabrestillos/Salvamanteles-para-cenas-mesa-de-comedor-de-Pvc-para-mantel-almohadillas-de-disco-cuenco-posavasos-mantel-de-decoraci%c3%b3n-impermeable-almohadilla-antideslizante-B1">Salvamanteles para cenas mesa de comedor de Pvc para mantel almohadillas de disco cuenco posavasos mantel de decoraci贸n impermeable almohadilla antideslizante B1</a> Conjunto militar bloques de construcci贸n armas de soldado figuras de fuerzas especiales armas ej茅rcito WW2 modelo Moc campo de batalla regalos juguetes educativos <a href="http://www.eva-pharmacy.com/vendaje/COODRONY-jersey-de-cuello-redondo-ropa-de-marca-para-hombres-novedad-de-oto%c3%b1o-invierno-2020-su%c3%a9ter-de-lana-de-Cachemira-Jersey-Casual-a-rayas-para-hombres-152">COODRONY jersey de cuello redondo ropa de marca para hombres novedad de oto帽o invierno 2020 su茅ter de lana de Cachemira Jersey Casual a rayas para hombres 152</a> Liseaven Camiseta b谩sica negra para hombre Camiseta lisa de algod贸n con cuello en V camiseta ajustada para hombre camisetas grises de moda camisetas de manga corta camisetas
premier damer kvinners farger 3 pocket forkle workwear http://www.panahandegi-mohajerat.com/mccaysville/premier-damer-kvinners-farger-3-pocket-forkle-workwear
<a href="http://www.unbuildwallsjournal.com/haszn谩lhat贸s谩gi/melyik-k%c3%b6z%c3%b6ss%c3%a9gi-oldal-val%c3%b3-neked-andormario">melyik k枚z枚ss茅gi oldal val贸 neked andormario</a> xl tefal smoby 茅s maxi market bolt kemper retkikeitin puuilo lasten ulkoilupuvut <a href="http://www.mp3lagu123.com/s盲ilytysj盲rjestelm盲/aknen-hoito-antibiooteilla-mik%c3%a4-on">aknen hoito antibiooteilla mik盲 on</a> <a href="http://www.blueribboneventswashingtondc.com/m茅diapiaci/unique-n%c5%91i-kark%c3%b6t%c5%91-unique-%c3%a9kszer-unique-n%c5%91i-kark%c3%b6t%c5%91">unique n艖i kark枚t艖 unique 茅kszer unique n艖i kark枚t艖</a> <a href="http://www.news24kashmir.com/informe/cadena-topo-cuadrada-de-plata-112-joyer%c3%ada-virginia">cadena topo cuadrada de plata 112 joyer铆a virginia</a> behave mujer collar corto con pedrer铆a y colgante de flores hecho <a href="http://www.cppceo.com/s铆kerny艖s/v%c3%adz%c3%a1ll%c3%b3-kemping-t%c3%bara-h%c3%a1tizs%c3%a1k">v铆z谩ll贸 kemping t煤ra h谩tizs谩k</a> organizador de joyas de oro anillos mejor colgantes sol y luna opiniones <a href="http://www.nanashibui.com/condivo/nuevo-collar-de-declaraci%c3%b3n-de-gargantilla-de-flor-de-oro-rosa-de">nuevo collar de declaraci贸n de gargantilla de flor de oro rosa de</a> varaa vuokra auto ja koe enemm盲n lomallasi valvontakamera hd <a href="http://www.osrt-center.com/darabok/inspiroivia-kuvia-aiheesta-sy%c3%b6tt%c3%b6tuoli">inspiroivia kuvia aiheesta sy枚tt枚tuoli</a> rend艖r jelmez gyerekeknek sal somogyi term茅kek <a href="http://www.henzyworld.com/t谩pszer/klasszikus-t%c3%a1rsasj%c3%a1t%c3%a9kok-gy%c5%b1jtem%c3%a9ny-100-f%c3%a9le-j%c3%a1t%c3%a9k-bestmarkt">klasszikus t谩rsasj谩t茅kok gy疟jtem茅ny 100 f茅le j谩t茅k bestmarkt</a>
kar谩csonyi dekor谩ci贸s f茅nyek http://www.nasisinovi.com/pedik疟r/kar%c3%a1csonyi-dekor%c3%a1ci%c3%b3s-f%c3%a9nyek
forg贸 3d f枚ldg枚mb traktor 50 hk 4 4 med <a href="http://www.thevideotv.com/olympia_welsh/jopica-mo%c5%a1ka-s-kapuco">jopica mo拧ka s kapuco</a> <a href="http://www.prospectivesafrique.com/losberros_chiles/fali-f%c3%a9m-sarokpolc-3-emeletes-m%c5%b1anyag-h%c3%a1ztart%c3%a1si">fali f茅m sarokpolc 3 emeletes m疟anyag h谩ztart谩si</a> devon trapunta pesante 300gr cm caleffi microfibra blu samsonite openroad computertaske 16 <a href="http://www.lifegallerynyc.com/reparation/metrofliser-hvid">metrofliser hvid</a> g9 d忙mpbar led kr谩tk茅 textiln铆 moto bundy textiln铆 moto bundy bund <a href="http://www.nikatasarim.com/irongate_minidoka/jastuk-za-le%c4%91a-50x70-braon">jastuk za le膽a 50x70 braon</a> sugarbird maxi szoknya <a href="http://www.top-sloveniaguides.com/bonneylake_luislopez/basket-pour-homme-en-marron">basket pour homme en marron</a> bodum chambord kaffebryggere <a href="http://www.infopresheva.com/drager/store-runde-%c3%b8reringe-bl%c3%a5-krystal">store runde 酶reringe bl氓 krystal</a> new balance sneakers wsx90tlt til
bike2business cykelfagmesse side 10 rapport fra eurobike media http://www.johncranebankruptcy.com/ladybird/bike2business-cykelfagmesse-side-10-rapport-fra-eurobike-media
spole膷ensk茅 a plesov茅 exkluzivn铆 拧aty s kolovou sukn铆 kr谩tk茅 v媒sledky z谩pasov 29.2 1.3 bk slovan bratislava <a href="http://www.stutteringu.com/nosi膷ov媒/chladiace-ta%c5%a1ky">chladiace ta拧ky</a> <a href="http://www.venadnews.com/拧koliak/cestovn%c3%bd-kufr%c3%adk-trunki-v%c3%adla-flora">cestovn媒 kufr铆k trunki v铆la flora</a> estufas de le帽a ofertas <a href="http://www.extremadoc.com/noiselle/mueble-jardin-ratan">mueble jardin ratan</a> ropa de ultima moda 2016 <a href="http://www.1netnews.com/centrostyle/traje-hombre-azul">traje hombre azul</a> hornos aspes baratos chandal bebe 24 meses <a href="http://www.artistwala.com/funciones/soldadora-aire">soldadora aire</a> disfraz de capitan america para ni帽os <a href="http://www.ocirevalenciana.com/dup谩kova/martin-velits-po-%c5%a1tartoch-na-vuelte-tentoraz-na-giro">martin velits po 拧tartoch na vuelte tentoraz na giro</a> d谩msk茅 leg铆ny nike sportswear
predam nove 5.10 topanky freerider primaloft uk 8.5 fr 42 2 3 http://www.moodringsmusic.com/neuh谩dnete/predam-nove-5.10-topanky-freerider-primaloft-uk-8.5-fr-42-2-3
<a href="https://www.aliexpress.com/item/Info/4000995082554.html">For Samsung Galaxy Note 5 8 9 S3 S4 S5 S6 S7 S8 S9 S10 5G mini Edge Plus Lite Back Cases Protective Scarface Tony Montana</a> <a href="https://www.aliexpress.com/item/Info/4001003377333.html">Polka Dots Skin Pattern For Samsung Galaxy A51 A71 A81 A90 5G A91 A01 S11 S11E S20 Plus Ultra</a> <a href="https://www.aliexpress.com/item/Info/4000964848694.html">For Women Gifts Boy Lucky Mascot Baby Elephants Necklace With Steel Plated Glass Cabochon Choker Long Pendant Rectangle Necklace</a>
Muhammad Ali Boxing For HTC Desire 530 626 628 630 816 820 830 One A9 M7 M8 M9 M10 E9 U11 U12 Life Plus Soft Best Cases https://www.aliexpress.com/item/Info/4001002201849.html
<a href="http://www.authorhollykelly.com/breezes_alsatia/yume-high-quality-half-cup-seamless-push-up-non-wire-bra">yume high quality half cup seamless push up non wire bra</a> <a href="http://www.drumlearntube.com/biscoe_botkins/latest-just-cavalli-tops">latest just cavalli tops</a> women s gucci ace sneakers heart size 40 warners no side effects wire free t shirt bra womens <a href="http://www.teresacristinaoficial.com/hacoda_buies/women-cute-sequin-glitter-sneakers-lightweight-trainer-shoes-walking-athletic">women cute sequin glitter sneakers lightweight trainer shoes walking athletic</a> lots styles women swimwear bikini push up padded bra bathing suit swimsuit new asos black leggings in size uk 28 very womens formfit by triumph floral bra simple lace black <a href="http://www.arvag-gv.com/wikieup_meservey/saving-forever-twenty-1">saving forever twenty 1</a> miss mary of sweden bra 48e new in wn8 lancashire for 讘爪讬专 住拽住讬 驻专讞讜谞讬 讛讚驻住转 讘讞讝专讛 讗诇住讟讬 拽爪讜抓 讞讜诇爪讜转 谞砖讬诐 2020 讗讜驻谞讛 V 爪讜讜讗专 讗专讜讱 砖专讜讜诇 谞砖讬 讞讜诇爪讜转 Blusas 砖讬拽 讞讜诇爪讜转 诪讻讬专讛 诇讜讛讟转 谞讬讬讚 谞讜讙讚 讛讞诇拽转 讞讬转讜讱 讻诇讬 拽专讘讬讚 讙诇讙诇 诇讛讘 讝讻讜讻讬转 讗专讬讞 讞讜转讱 讬讛诇讜诪讬 讟讬驻 <a href="http://www.kate-mckeever.com/wallaceton/CARANFIER-Mens-%d7%92%d7%93%d7%95%d7%9c-%d7%a0%d7%a1%d7%99%d7%a2%d7%95%d7%aa-%d7%a9%d7%a7%d7%99%d7%95%d7%aa-%d7%9b%d7%aa%d7%a3-%d7%a9%d7%a7%d7%99%d7%95%d7%aa-%d7%a9%d7%9c%d7%99%d7%97-%d7%90%d7%9e%d7%99%d7%aa%d7%99-%d7%a2%d7%95%d7%a8-%d7%a4%d7%a8%d7%94-%d7%a2%d7%95%d7%a8-%d7%aa%d7%99%d7%a7%d7%99-%d7%9e%d7%95%d7%a6%d7%a7-%d7%91%d7%a6%d7%99%d7%a8-%d7%a1%d7%a4%d7%a8-Crossbody-%d7%a9%d7%a7%d7%99%d7%95%d7%aa">CARANFIER Mens 讙讚讜诇 谞住讬注讜转 砖拽讬讜转 讻转祝 砖拽讬讜转 砖诇讬讞 讗诪讬转讬 注讜专 驻专讛 注讜专 转讬拽讬 诪讜爪拽 讘爪讬专 住驻专 Crossbody 砖拽讬讜转</a> 诪讬诐 讗拽讚讞 讙谉 讛砖拽讬讛 诪专住住 专讗砖 诪讬诐 诇讞抓 讛砖拽讬讛 专讬住讜住 讞讬爪讜谞讬 讙谉 Creative 驻砖讜讟 诪专住住 爪讬谞讜专 讝专讘讜讘讬转 bright lips and dyed tips smell this gucci guilty black <a href="http://www.denpasarculture.com/rosecity_hebercity/gucci-lion-head-ring-with-swarovski-black-crystal-size">gucci lion head ring with swarovski black crystal size</a> buying a fake gucci marmont belt on depop the fashion faux
gucci craft medium tote http://www.kellettandson.com/delway_shadydale/gucci-craft-medium-tote
michael kors mk5865 砖注讜谉 讬讚 讗谞诇讜讙讬 <a href="http://www.ristoranteilboncompagni.com/emington/%d7%a4%d7%a0%d7%a7%d7%99%d7%99%d7%a7%d7%99%d7%9d-%d7%9e%d7%90%d7%aa-%d7%92%d7%99%d7%99%d7%9e%d7%99-%d7%90%d7%95%d7%9c%d7%99%d7%91%d7%a8-%d7%aa%d7%a4%d7%95%d7%96-%d7%91%d7%9c%d7%95%d7%92%d7%99%d7%9d">驻谞拽讬讬拽讬诐 诪讗转 讙讬讬诪讬 讗讜诇讬讘专 转驻讜讝 讘诇讜讙讬诐</a> vans old skool schuh nike kwazi 844839 100 bia艂y <a href="http://www.waplia.com/handley_lockett/pantofi-de-alergare-nike-wmns-air-max-motion-lw">pantofi de alergare nike wmns air max motion lw</a> <a href="http://www.artimots.com/manchon/steampod-2.0-s%c3%a9rum-creme-de-lissage-cheveux-epais-trousse-de-voyage">steampod 2.0 s茅rum creme de lissage cheveux epais trousse de voyage</a> <a href="http://www.medempowertrainings.com/deanville_owego/vans-celebrates-2016-us-open-of-surfing-with-new-sneakers">vans celebrates 2016 us open of surfing with new sneakers</a> gel rocket 9 mens volleyball shoes <a href="http://www.passion-cinquieme.com/radford/%d7%a9%d7%9e%d7%9c%d7%94-%d7%9c%d7%9e%d7%9c%d7%95%d7%95%d7%94-%d7%a4%d7%95%d7%a1%d7%98%d7%99%d7%9d-%d7%9e%d7%aa%d7%95%d7%99%d7%99%d7%92%d7%99%d7%9d">砖诪诇讛 诇诪诇讜讜讛 驻讜住讟讬诐 诪转讜讬讬讙讬诐</a> 驻专砖转 讘砖诇讞 讟注诪讜 讜专讗讜 讛专讘 讘讜注讝 砖诇讜诐 pantalon surv锚tement synth茅tique mercedes apm woven nike air max wmns thea premium 848279 005 <a href="http://www.pekinois-forever.com/scooter/ensemble-v%c3%aatement-enfant-3-suisses-achat">ensemble v锚tement enfant 3 suisses achat</a> deguisement petite sirene
linge de table en coton micro enduit tiss茅 jacquard. becquet http://www.badanelli.com/sophitina/linge-de-table-en-coton-micro-enduit-tiss%c3%a9-jacquard.-becquet
<a href="http://www.faa-chula.com/penguin/maiyaca-hockey-soft-tpu-case-for-iphone-6s-plus-rubber-back-cover-for-iphone-6-plus-capa-coque">maiyaca hockey soft tpu case for iphone 6s plus rubber back cover for iphone 6 plus capa coque</a> coque fran莽ais frites alimentaire meilleur ami molle claire coque iphone 6 plus nfl <a href="http://www.almahaliya.com/appareil/coque-vans-samsung-j5-2016">coque vans samsung j5 2016</a> hull protectors for iphone 8 more dok phone kucosy galaxy s9 coque samsung galaxy s9 folio pu cuir <a href="http://www.macflyaway.com/botanique/mini-chargeur-case">mini chargeur case</a> luxury leather flip wallet phone case for samsung galaxy a6 a7 a8 2018 case wallet cover for samsung galaxy a8 2018 case coque cylinder cheese grater <a href="http://www.rolandheute.com/springcreek_mather/cool-electric-toys">cool electric toys</a> used audio video equipment
moda converse all star scarpe uomo grande tela rosso uscita http://www.portalpcdonline.com/ingram_lakelinden/moda-converse-all-star-scarpe-uomo-grande-tela-rosso-uscita
f贸rmula joven zapatos moda el corte ingl茅s <a href="http://www.portalpcdonline.com/maricopa_pinemanor/diver-modern-blue-custom-light-up-mens-shoes">diver modern blue custom light up mens shoes</a> converse nowe rozmiar 38 <a href="http://www.portalpcdonline.com/beckemeyer_bayougeorge/144747c-ct-scarpa-donna-converse-hi-gomma-gialle-scarpe-alte">144747c ct scarpa donna converse hi gomma gialle scarpe alte</a> everlane day loafer winter tights and leggings <a href="http://www.wartajember.com/boquet_timblin/big-lots-silverware">big lots silverware</a> coque pochette housse protection samsung galaxy s7 coque converse samsung galaxy a6 edge <a href="http://www.hazirsitearaci.com/r茅gimes/coque-chanel-tel-j7-samsung">coque chanel tel j7 samsung</a> samsung galaxy s4 mini etui coque light weight gucci pattern
sony tv home theatre http://www.hotelgrandroselajogja.com/kalaoa_cleghorn/sony-tv-home-theatre
<a href="http://www.cryptooland.com/canajoharie_poplargrove/200-thread-count-bedding">200 thread count bedding</a> wide silver bracelet best bug repellent for babies <a href="http://www.hotelgrandroselajogja.com/prairiehome_thrall/jcpenney-drapery-sale">jcpenney drapery sale</a> jeep jk speaker upgrade himalaya anti hair fall shampoo pur advanced faucet <a href="http://www.dipndrop.com/bethesda_hunnewell/philips-bodygroom-battery-replacement">philips bodygroom battery replacement</a> colnago hybrid bike 丕賱賵賱賷丿 亘賳丕鬲 賳丕賷賱賵賳 毓賯丕賱 噩賱丿 賮賷賵賳賰丕鬲 卮毓乇 Bowknot 兀睾胤賷丞 丕賱乇兀爻 賱賱兀胤賮丕賱 丕賱兀胤賮丕賱 廿賰爻爻賵丕乇丕鬲 丕賱卮毓乇 亘賵鬲賷賰 賲胤丕胤丕 乇亘丕胤 卮毓乇 丕賱賵賱賷丿 胤賮賱 丕賱丕胤賮丕賱 胤賮賱 乇囟賷毓 賮鬲丕丞 丕賱卮鬲丕亍 丕賱丿丕賮卅丞 賯亘毓丞 毓賲丕賲丞 賱賷賳丞 賯亘毓丞 賲賳 丕賱賯胤賳 賰丕亘 <a href="http://www.vatan24.com/bacova/%d8%a8%d8%b1%d9%8a%d9%82-%d8%a7%d9%84%d8%b5%d9%84%d8%b5%d8%a7-%d8%a7%d9%84%d8%b1%d9%82%d8%b5-%d8%a3%d8%ad%d8%b0%d9%8a%d8%a9-%d8%a7%d9%84%d9%86%d8%b3%d8%a7%d8%a1-%d9%84%d9%8a%d9%86%d8%a9-%d8%a7%d9%84%d9%85%d8%b7%d8%a7%d8%b7-%d9%88%d8%ad%d9%8a%d8%af-%d8%a7%d9%84%d8%b5%d9%8a%d9%81-%d8%a7%d9%84%d8%b3%d9%8a%d8%af%d8%a7%d8%aa-%d8%aa%d8%a7%d9%86%d8%ba%d9%88-%d9%82%d8%a7%d8%b9%d8%a9-%d8%a7%d9%84%d8%b1%d9%82%d8%b5-%d8%a3%d8%ad%d8%b0%d9%8a%d8%a9-%d8%a7%d9%84%d9%83%d8%b9%d9%88%d8%a8-5.5-%d8%b3%d9%86%d8%aa%d9%8a%d9%85%d8%aa%d8%b1-%d8%a7%d9%84%d9%84%d8%a7%d8%aa%d9%8a%d9%86%d9%8a%d8%a9-%d8%a3%d8%ad%d8%b0%d9%8a%d8%a9-%d8%a7%d9%84%d8%b1%d9%82%d8%b5">亘乇賷賯 丕賱氐賱氐丕 丕賱乇賯氐 兀丨匕賷丞 丕賱賳爻丕亍 賱賷賳丞 丕賱賲胤丕胤 賵丨賷丿 丕賱氐賷賮 丕賱爻賷丿丕鬲 鬲丕賳睾賵 賯丕毓丞 丕賱乇賯氐 兀丨匕賷丞 丕賱賰毓賵亘 5.5 爻賳鬲賷賲鬲乇 丕賱賱丕鬲賷賳賷丞 兀丨匕賷丞 丕賱乇賯氐</a> 兀賱賵賲賳賷賵賲 夭禺乇賮賷 丕賱丨賱賵賶 丕賱賱賵賳 噩丿丕乇 丕賱爻賳丕賳賷乇 卮賲丕毓丞 賱賱賲賳卮賮丞 9 丕賱兀賱賵丕賳 卮賲丕毓丕鬲 賲賱丕亘爻 賵丕賱賲毓丕丿賳 賵 賲賳卮賮丞 賵 賲毓胤賮 賵乇丿丕亍 丕賱爻賳丕賳賷乇 1 賯胤毓丞
[url=http://www.symposiumerable.com/almira/TRiXY-S437-G-%d8%a7%d9%84%d8%b0%d9%87%d8%a8%d9%8a-%d8%ad%d8%ac%d8%b1-%d8%a7%d9%84%d8%b1%d8%a7%d9%8a%d9%86-%d8%a3%d8%ad%d8%b2%d9%85%d8%a9-%d9%84%d9%84%d9%86%d8%b3%d8%a7%d8%a1-%d8%a7%d9%84%d8%b2%d9%81%d8%a7%d9%81-%d8%a7%d9%84%d8%b4%d8%b1%d9%8a%d8%b7-%d8%ad%d8%b2%d8%a7%d9%85-%d8%a7%d9%84%d8%b2%d9%81%d8%a7%d9%81-%d8%ad%d8%b2%d8%a7%d9%85-%d8%ae%d8%b5%d8%b1-%d9%85%d8%ac%d9%88%d9%87%d8%b1%d8%a7%d8%aa-%d8%ad%d8%b2%d8%a7%d9%85-%d8%a7%d9%84%d8%b2%d8%ae%d8%b1%d9%81%d9%8a%d8%a9-%d8%ad%d8%b2%d8%a7%d9%85-%d9%81%d8%aa%d8%a7%d8%a9-%d8%ad%d8%b2%d8%a7%d9%85-%d9%88%d8%b4%d8%a7%d8%ad]TRiXY S437 G 丕賱匕賴亘賷 丨噩乇 丕賱乇丕賷賳 兀丨夭賲丞 賱賱賳爻丕亍 丕賱夭賮丕賮 丕賱卮乇賷胤 丨夭丕賲 丕賱夭賮丕賮 丨夭丕賲 禺氐乇 賲噩賵賴乇丕鬲 丨夭丕賲 丕賱夭禺乇賮賷丞 丨夭丕賲 賮鬲丕丞 丨夭丕賲 賵卮丕丨[/url]
bluetooth floor standing speakers <a href="http://www.carolslearningcurve.com/hershey_glenallan/3.5-oz-plastic-cups">3.5 oz plastic cups</a> kids mini backpack copper plumbing fixtures babyliss nano titanium prima 3000 <a href="http://www.rolandheute.com/covert_milfordmill/blue-coral-upholstery-cleaner">blue coral upholstery cleaner</a> crop cut mens <a href="http://www.unmedicatedcomic.com/labarge_plattecity/introduction-to-the-design-and-analysis-of-algorithms-solutions">introduction to the design and analysis of algorithms solutions</a> hip pack hydration weight watchers conair body fat scale <a href="http://www.liputansalatiga.com/buchanan_nacimiento/baby-girl-suit">baby girl suit</a> nyrr run center lockers
vans authentic true white mens skate shoe 6 http://www.kidzww.com/safford_newvienna/vans-authentic-true-white-mens-skate-shoe-6
il faut toujours se méfier lorsque l'on a affaire à un expatrié car, s'il semble exister une "immunité naturelle" pour les autochtones , celle-ci disparaît hors zone d'endémie et l'africain doit impérativement être considéré comme indemne d'exposition. J'ai malheureusement vu disparaître un brillant médecin stagiaire à la Boîte, pendant mes études, d'un neuropaludisme!!!