Erreur dans la réalisation d'un soin technique
Mme Z., 35 ans, est enceinte de son deuxième enfant (son premier enfant a 30 mois). Elle est suivie par un gynécologue-obstétricien hospitalier depuis son 6ème mois de grossesse. Elle attend une petite fille. La grossesse se déroule sans problème particulier.
- Chirurgien
- Médecin
- Paramédical
- Sage-femme
Sommaire
Le contexte
Lors de la visite du 8ème mois, l’examen de la parturiente retrouve une présentation du bébé en siège, confirmée par échographie. La parturiente est informée des impacts de cette présentation, et le praticien décrit les différentes prises en charge possibles pour cette naissance. Une pelvimétrie du bassin est demandée pour orienter vers la solution retenue.
Du fait des antécédents obstétricaux de la parturiente (césarienne pour stagnation en cours de travail pour le premier enfant), de l’estimation du poids fœtal (3800g), des résultats de la pelvimétrie et de la présentation du bébé, il est proposé à la parturiente une césarienne selon un mode programmé au terme de 39 SA. Cette prise en charge est acceptée par Mme Z. et on lui précise également la conduite à tenir si le travail se met en route avant la date fixée.
Le jour J, Mme Z. est accueillie au bloc opératoire. L’équipe pluridisciplinaire la prend en charge : la rachianesthésie est réalisée, la patiente est installée, les champs opératoires sont posés : le mari peut alors entrer en salle d’opération pour assister à la naissance de l’enfant. L’obstétricien et son aide opératoire (interne) réalisent l’acte opératoire, une petite Léa voit le jour à 9h36 et est prise en charge immédiatement par la sage femme. L’enfant va très bien, elle est présentée à ses parents, puis emmenée pour les premiers soins, suivi du papa tout émerveillé.
L’intervention se déroule normalement, il n’y a pas de saignement anormal constaté, la maman somnole légèrement après toutes ces émotions.
Au moment de la fermeture de la peau, l’obstétricien quitte sa tenue opératoire après avoir demandé à l’interne s’il savait faire un surjet. Ayant obtenu une réponse positive, il confie le soin à son aide opératoire et quitte la salle d’opération après avoir félicité la maman et précise qu’il va rédiger le compte rendu opératoire.
L’infirmière de Bloc sert un fil pour la réalisation la fermeture de la peau. L’interne réalise la fermeture selon la technique préconisée : un surjet intradermique. Le fil est arrêté à chaque extrémité de la cicatrice par un nœud simple, doublé d’une boucle. La pose de bandelettes adhésives sur tout le trajet de la cicatrice est également réalisée pour une meilleure qualité de cicatrisation.
Mme Z., après un passage en SSPI, regagnera sa chambre en suites de couches. Elle sortira de la maternité au 3ème jour avec son bébé pour un retour à domicile. Les soins post-opératoires seront pris en charge par une infirmière libérale.
Le retour au domicile s’est bien passé, sans difficulté particulière. L’infirmière, conformément aux prescriptions rédigées, a enlevé au 10ème jour les 2 boucles du surjet.
A la fin du 2ème mois du post partum, soit environ 60 jours après la césarienne, la patiente consulte son médecin traitant, car elle se plaint d’une cicatrice boursouflée, rouge et douloureuse. Celui-ci lui conseille de revoir son gynécologue-obstétricien au plus vite, car il suspecte une problématique infectieuse.
La patiente consulte donc en urgence dans le service de gynécologie-maternité : le médecin qui la reçoit confirme le diagnostic infectieux, propose une mise à plat de la cicatrice sous anesthésie générale dès le lendemain et prescrit un traitement antibiotique probabiliste à débuter immédiatement.
L’intervention chirurgicale est réalisée comme prévue et retrouve une collection superficielle et un fil non résorbable à l’origine très vraisemblablement du problème. Une mise à plat de cette collection permettra de régler le problème et les prélèvements bactériologiques confirmeront que le traitement antibiotique est adapté.
Les suites seront simples.
Conséquences
- Une intervention chirurgicale imprévue :
- pour la patiente, avec des difficultés pour organiser son hospitalisation avec des enfants en bas âge et un mari en déplacement à l’étranger. C’est la grand-mère maternelle qui est venue s’en occuper,
- pour la structure de soins qui a rencontré des difficultés pour organiser cette prise en charge dans un contexte de très grande activité (place libre en secteur ambulatoire, créneau opératoire).
- Une prise en charge psychologique de la malade au moment de lui expliquer la nécessité de l’intervention chirurgicale.
- Une réclamation de la patiente.
Analyse des causes
La réclamation de la patiente a incité la Direction Générale de l’établissement à demander une analyse de la situation pour comprendre la genèse de cet Evénement Indésirable.
La méthode ALARM, recommandée par la Haute Autorité de Santé, est retenue par le gestionnaire de risques en charge de cette enquête.
- Cause immédiate
Erreur de fil dans la réalisation du surjet intradermique.
- Causes profondes
Facteurs de la grille ALARM | Eléments de contexte - Causes identifiées |
Facteurs liés au patient |
|
Facteurs liés aux tâches à accomplir |
|
Facteurs liés à l'individu (personnel de la structure) |
|
Facteurs liés à l'équipe |
|
Facteurs liés à l'environnement de travail |
|
Facteurs liés à l'organisation et au managemement |
|
Facteurs liés au contexte institutionnel |
|
- Barrière qui a détecté l’incident :
- Alerte par la patiente
- Consultation du médecin traitant et du praticien hospitalier
- Barrières qui n’ont pas fonctionné et qui ont permis l’incident :
- Absence de vérification formelle du senior de la compétence réelle de l’interne
- Défaut de contrôle de l’infirmière de Bloc lorsqu’elle a servi le fil pour réaliser le surjet intradermique
- Défaut de contrôle du fil utilisé par l’interne (pas de retro contrôle d’un personnel peu expérimenté par un professionnel aguerri) lorsqu’il a réalisé le surjet
- Pas de détection de cette erreur par la Sage Femme qui a réalisé le pansement à J2
- Pas de vérification de la Sage Femme sur le fil utilisé pour le surjet et édition de prescriptions non adaptées
- Pas de détection de l’erreur par l’infirmière libérale en charge des soins à domicile lors de l’ablation des boucles de fixation du surjet
Les pistes de réflexion et / ou d’amélioration identifiées
L’analyse de cette situation a conduit les professionnels à réfléchir sur les points suivants :
- rappeler l’importance des bonnes pratiques concernant l’utilisation des ligatures au Bloc Opératoire,
- rappeler l’importance des vérifications croisées pour un niveau de sécurité optimal y compris en interprofessionalité (IDE versus Interne).
Conclusion / Enseignements
L’analyse de cet Evénement Indésirable montre l'enchaînement d’une série importante d’erreurs humaines. Le facteur humain est donc au cœur de cette problématique car dans ce contexte, il n’y a aucun facteur matériel ou organisationnel pouvant contribuer à la genèse de cet Evénement Indésirable. La vigilance de chacun doit permettre d’éviter ces problèmes. La vigilance réciproque au sein d’une équipe pluri professionnelle est un facteur de sécurité.
Car les impacts ne sont pas neutres : une intervention chirurgicale évitable (et ses risques potentiels) pour une patiente fort mécontente.








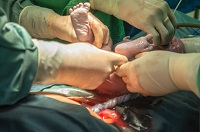
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g1pp006dh4h057qkcj75s53if2yxe519s.org/]uvoqxqkdrt[/url]
voqxqkdrt http://www.g1pp006dh4h057qkcj75s53if2yxe519s.org/
<a href="http://www.g1pp006dh4h057qkcj75s53if2yxe519s.org/">avoqxqkdrt</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.g05gkj7019xc23n8z6516e0jpb6gfu2js.org/">afgdrwbzbtj</a>
fgdrwbzbtj http://www.g05gkj7019xc23n8z6516e0jpb6gfu2js.org/
[url=http://www.g05gkj7019xc23n8z6516e0jpb6gfu2js.org/]ufgdrwbzbtj[/url]
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
prtojohtxz http://www.gtr5060xrj7mzj4a3p72k9f631557wmcs.org/
[url=http://www.gtr5060xrj7mzj4a3p72k9f631557wmcs.org/]uprtojohtxz[/url]
<a href="http://www.gtr5060xrj7mzj4a3p72k9f631557wmcs.org/">aprtojohtxz</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g3fv4v341318vg2q8p06ogk54cidc36vs.org/]uliqtyvwsj[/url]
liqtyvwsj http://www.g3fv4v341318vg2q8p06ogk54cidc36vs.org/
<a href="http://www.g3fv4v341318vg2q8p06ogk54cidc36vs.org/">aliqtyvwsj</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.gk7865v145c4444r79nxpo4nc33lkywhs.org/">awkyztrmbgt</a>
wkyztrmbgt http://www.gk7865v145c4444r79nxpo4nc33lkywhs.org/
[url=http://www.gk7865v145c4444r79nxpo4nc33lkywhs.org/]uwkyztrmbgt[/url]
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
jfcckbkgdp http://www.gh907b929pbn2qq8i0k36x5nv4pau617s.org/
[url=http://www.gh907b929pbn2qq8i0k36x5nv4pau617s.org/]ujfcckbkgdp[/url]
<a href="http://www.gh907b929pbn2qq8i0k36x5nv4pau617s.org/">ajfcckbkgdp</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g5a46v5m566pzvl978i9mmged202z94as.org/]ufzfkjosdep[/url]
<a href="http://www.g5a46v5m566pzvl978i9mmged202z94as.org/">afzfkjosdep</a>
fzfkjosdep http://www.g5a46v5m566pzvl978i9mmged202z94as.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g3yrol77ph6i4fn66e4a5a84g8a07e98s.org/]ufwonvbnc[/url]
fwonvbnc http://www.g3yrol77ph6i4fn66e4a5a84g8a07e98s.org/
<a href="http://www.g3yrol77ph6i4fn66e4a5a84g8a07e98s.org/">afwonvbnc</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g1mm42qewcddt11s4155u6ic2857uk50s.org/]uvzdqvedxw[/url]
<a href="http://www.g1mm42qewcddt11s4155u6ic2857uk50s.org/">avzdqvedxw</a>
vzdqvedxw http://www.g1mm42qewcddt11s4155u6ic2857uk50s.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
xhofmynwl http://www.gr5453xj418791208tiwzrpci0f5ttk8s.org/
<a href="http://www.gr5453xj418791208tiwzrpci0f5ttk8s.org/">axhofmynwl</a>
[url=http://www.gr5453xj418791208tiwzrpci0f5ttk8s.org/]uxhofmynwl[/url]
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g45gh94138ag3eb41558ywd75mbrc0pps.org/]usmftdblvex[/url]
smftdblvex http://www.g45gh94138ag3eb41558ywd75mbrc0pps.org/
<a href="http://www.g45gh94138ag3eb41558ywd75mbrc0pps.org/">asmftdblvex</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
ozlrgfmfz http://www.gi95999c7n1z0anqs2d3psg34wy66q45s.org/
[url=http://www.gi95999c7n1z0anqs2d3psg34wy66q45s.org/]uozlrgfmfz[/url]
<a href="http://www.gi95999c7n1z0anqs2d3psg34wy66q45s.org/">aozlrgfmfz</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
comhmemf http://www.g0110837j5nbrog1r2lw850n5b7opi2ms.org/
[url=http://www.g0110837j5nbrog1r2lw850n5b7opi2ms.org/]ucomhmemf[/url]
<a href="http://www.g0110837j5nbrog1r2lw850n5b7opi2ms.org/">acomhmemf</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.gz168tb5z5ye1u8176q13v2ac90wmz8ws.org/">atoeqillhi</a>
[url=http://www.gz168tb5z5ye1u8176q13v2ac90wmz8ws.org/]utoeqillhi[/url]
toeqillhi http://www.gz168tb5z5ye1u8176q13v2ac90wmz8ws.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
vkfsvlrtxt http://www.g956d5c0v6622y40az8yek3z95m1xapts.org/
[url=http://www.g956d5c0v6622y40az8yek3z95m1xapts.org/]uvkfsvlrtxt[/url]
<a href="http://www.g956d5c0v6622y40az8yek3z95m1xapts.org/">avkfsvlrtxt</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
eogbzenlw http://www.g2tv5ko1l39g6q0x7qds5s9324b7o02hs.org/
[url=http://www.g2tv5ko1l39g6q0x7qds5s9324b7o02hs.org/]ueogbzenlw[/url]
<a href="http://www.g2tv5ko1l39g6q0x7qds5s9324b7o02hs.org/">aeogbzenlw</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.gn91d70nymj16rz02lyghi177j386q93s.org/">ahfphxzsfcr</a>
[url=http://www.gn91d70nymj16rz02lyghi177j386q93s.org/]uhfphxzsfcr[/url]
hfphxzsfcr http://www.gn91d70nymj16rz02lyghi177j386q93s.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.gh74zfe4935f22l037np7lxl1lji8o24s.org/]uhzckbxjy[/url]
<a href="http://www.gh74zfe4935f22l037np7lxl1lji8o24s.org/">ahzckbxjy</a>
hzckbxjy http://www.gh74zfe4935f22l037np7lxl1lji8o24s.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
zjpqvkh http://www.g2g3m47h1n25800rod2uxi8i3l1x5d6ss.org/
[url=http://www.g2g3m47h1n25800rod2uxi8i3l1x5d6ss.org/]uzjpqvkh[/url]
<a href="http://www.g2g3m47h1n25800rod2uxi8i3l1x5d6ss.org/">azjpqvkh</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.gip72e27f16p13c570jv2rx7hu84yk6ws.org/">aiyphdmkxxk</a>
[url=http://www.gip72e27f16p13c570jv2rx7hu84yk6ws.org/]uiyphdmkxxk[/url]
iyphdmkxxk http://www.gip72e27f16p13c570jv2rx7hu84yk6ws.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g7fsb7u774mygn45a53h2xuzf9o01956s.org/]uzzfrqnnk[/url]
<a href="http://www.g7fsb7u774mygn45a53h2xuzf9o01956s.org/">azzfrqnnk</a>
zzfrqnnk http://www.g7fsb7u774mygn45a53h2xuzf9o01956s.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.g329w3rwx2550f22cl9o3d55nl54ytuqs.org/">aeoqrgnhhs</a>
eoqrgnhhs http://www.g329w3rwx2550f22cl9o3d55nl54ytuqs.org/
[url=http://www.g329w3rwx2550f22cl9o3d55nl54ytuqs.org/]ueoqrgnhhs[/url]
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
[url=http://www.g214s291u81lb2oj91v9ry244hogkbn8s.org/]usrmflvtkt[/url]
srmflvtkt http://www.g214s291u81lb2oj91v9ry244hogkbn8s.org/
<a href="http://www.g214s291u81lb2oj91v9ry244hogkbn8s.org/">asrmflvtkt</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.g8yuj12wg71fss78230c579s0ajjg70ks.org/">aczoqgmzmj</a>
[url=http://www.g8yuj12wg71fss78230c579s0ajjg70ks.org/]uczoqgmzmj[/url]
czoqgmzmj http://www.g8yuj12wg71fss78230c579s0ajjg70ks.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
cpnlljiiw http://www.g48d99de96rk7c69h9du17a39f2wsc5js.org/
[url=http://www.g48d99de96rk7c69h9du17a39f2wsc5js.org/]ucpnlljiiw[/url]
<a href="http://www.g48d99de96rk7c69h9du17a39f2wsc5js.org/">acpnlljiiw</a>
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.g36xei3i1526086ko2gp67b9zpl1woz8s.org/">atwlohlkrg</a>
twlohlkrg http://www.g36xei3i1526086ko2gp67b9zpl1woz8s.org/
[url=http://www.g36xei3i1526086ko2gp67b9zpl1woz8s.org/]utwlohlkrg[/url]
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.g7529pz06q9dsv4wo7p816wm0en87rx5s.org/">aijdkegxozb</a>
[url=http://www.g7529pz06q9dsv4wo7p816wm0en87rx5s.org/]uijdkegxozb[/url]
ijdkegxozb http://www.g7529pz06q9dsv4wo7p816wm0en87rx5s.org/
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
mpbhscxq http://www.gu401v8nxzej6od5h5510e9rz866gx19s.org/
<a href="http://www.gu401v8nxzej6od5h5510e9rz866gx19s.org/">ampbhscxq</a>
[url=http://www.gu401v8nxzej6od5h5510e9rz866gx19s.org/]umpbhscxq[/url]
Erreur dans la réalisation d'un soin technique - La Prévention Médicale
<a href="http://www.gxjs73jdtn4079e2wf1yh7h90i4o3080s.org/">alrsmmbpym</a>
[url=http://www.gxjs73jdtn4079e2wf1yh7h90i4o3080s.org/]ulrsmmbpym[/url]
lrsmmbpym http://www.gxjs73jdtn4079e2wf1yh7h90i4o3080s.org/