Le patient partenaire de la sécurité des soins - Fiche méthode 610
Le patient a longtemps été considéré comme une personne passive dans son traitement. Le médecin était le sachant et le patient se trouvait donc dans une position asymétrique liée, d’une part, à la fragilité induite par sa maladie et, d’autre part, à son ignorance présumée.
Depuis quelques années, en particulier depuis la rédaction de la "charte de la personne hospitalisée"1, le patient dispose de droits, dont celui d’être informé et de participer à la réflexion bénéfice-risque concernant ses soins.
Sommaire
Le patient, co-acteur de sa sécurité
Aujourd’hui, la tendance est de s’orienter vers un patient partenaire de ses soins, disposant lui aussi d’un savoir, dont il peut se servir pour être co-acteur de sa sécurité. Cependant du chemin reste à faire. En effet, la durée d’écoute et de dialogue médecin-patient est très courte, de l’ordre de quelques secondes avant une interruption2.
La relation reste encore asymétrique par la difficulté, en particulier, d’adopter un "parler" commun et, force est de constater que, du fait de ce défaut de participation à la décision, 30 à 60 % des malades chroniques sont peu ou non-observants3.
Quels sont les enjeux du partenariat médecin-patient ?
Le patient dispose en fait d'un véritable savoir :
- Il est vraiment le seul à connaître l’ensemble de son parcours de soins ; il a une vision globale dans un système qui est complexe et cloisonné. Il a par ailleurs un large accès à l’information médicale grâce en particulier à Internet. Il a donc une véritable expérience du système de santé et du processus de soins.
- Il passe plus de temps à se soigner seul qu’avec les professionnels de santé et, souvent, il a un avis sur ce qui lui convient ou pas, sur les effets indésirables, sa capacité de réaliser la répartition, etc.
- Certains patients ont la volonté de donner un avis et de participer à la sécurité du système de soins (souvent à la suite de l’expérimentation d’un EIG ou parce qu’ils appartiennent à une association de patients…).
- Dans le champ de la sécurité, le patient (ou son entourage) est en mesure de détecter les erreurs et donc d’en permettre la récupération précoce (pour peu qu’on l’y encourage et qu’on l’écoute).
- Il existe aujourd’hui un frein culturel au sein des équipes qui expriment, quand on les interroge, la peur du jugement, la culpabilité face à l’erreur et, auprès des patients, la difficulté à oser dire...
Qui est concerné par le projet ?
- Le patient, sa famille, ses proches, ses aidants (choisis et identifiés par le patient).
- Les représentants de patients : personne de confiance, tuteur, parent pour les mineurs, les associations de patients.
- Les professionnels de santé : en équipe mais aussi individuellement, sachant qu’il existe des différences de culture professionnelle. Par exemple entre un médecin généraliste de ville habitué au colloque singulier, les paramédicaux de villes ou les équipes de soins hospitalières qui génèrent des interactions de multiples natures avec le patient. L’abord du patient et de son information sont donc différents.
- Tous les types de prise en charge : hospitalisation, HAD, soins ambulatoires et, maintenant, la télémédecine…
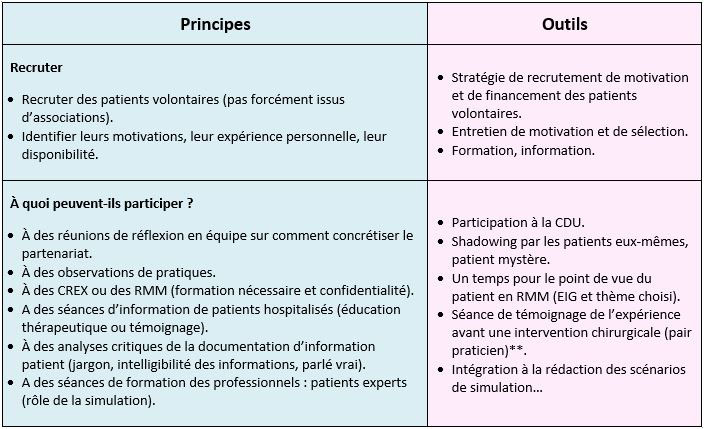
Enfin, au sein d’une institution, les démarches visant à associer le patient nécessiteront une implication forte du management institutionnel, des équipes et de la commission des usagers (CDU).
Le principe général pourrait être : "Do nothing about me, without me"4 Autrement dit "Ne rien faire sur moi sans moi".
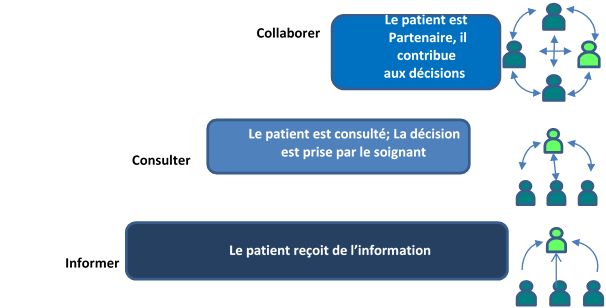
La HAS définit le niveau d'engagement du patient sur une échelle à 3 niveaux
Source : HAS, PACTE Patient
Des pistes pour avancer vers le partenariat
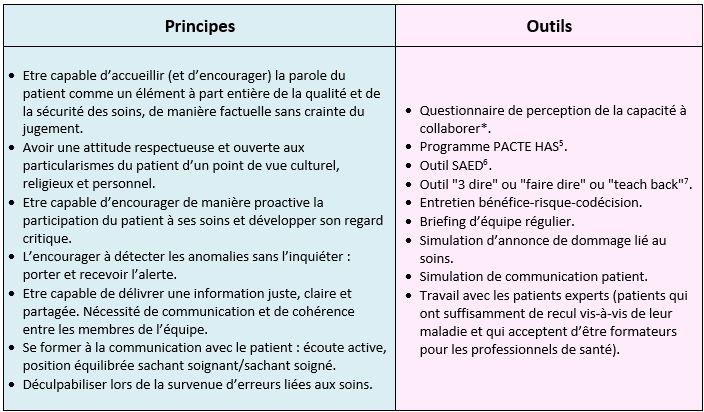
Une culture d’équipe à faire progresser selon plusieurs axes
*Pour évaluer le niveau d’acceptation et de perception par les équipes de cette nouvelle manière d’envisager la relation patient-soignant, il existe des questionnaires permettant un état des lieux, en particulier, le questionnaire canadien de M.P. Pomey (2016) :
Intégrer les patients dans les réflexions d’équipe
**Le pair praticien : est une personne qui a déjà expérimenté la maladie et ses traitements et qui partage son expérience avec un patient "novice", afin de le soutenir. A ce stade, le patient devenu pair praticien a su prendre du recul et conceptualiser à partir de son expérience. Des pairs praticiens bénéficient d’une formation certifiante et de supervision par des professionnels qualifiés. (Hôpitaux Universitaires de Genève).
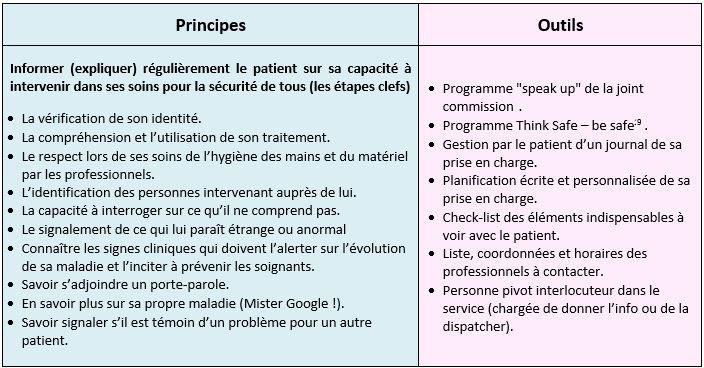
Actions à destination du patient dans son parcours de soins
Références
1- Annexe à la circulaire n° DHOS/E1/DGS/SD1B/SD1C/SD4A/2006/90 du 2 mars 2006 relative aux droits des personnes hospitalisées et comportant une charte de la personne hospitalisée
2- Marvel MK et al. JAMA 1999;281(3):283-7. Makoul G et al. Patient Educ Couns 2006;60(3):301-12
3- MS-CRIP. Améliorer l’observance
4- Do Nothing About Me Without Me An Action Guide for Engaging Stakeholders by J . Courtney Bourns. Interaction institute for social change-2010
5- Inventaire des outils PACTE, HAS
6- Guide SAED, HAS
7- "Faire dire" - Communiquer avec son patient - Outil HAS
8- Readiness to Partner with Patient and Family Advisors AHRQ Tools. Pomey MP (2016), Université de Montréal, Québec, Canada
9- ThinkSAFE - Be Safe - Improving Patient Safety in Hospital - YouTube
A lire aussi :Signalement des EIG par les patients, PRIMS, PROMS, PREMS |