Installation du patient au bloc opératoire - Cas clinique
Animation : Professeurs Serge Molliex et Jacques Ripart
- Chirurgien
Sommaire
Cas clinique
Mr X, 55 ans, 1m80, 57 kg, diabétique sous insuline, éthylique non sevré est opéré d’une hernie inguinale sous anesthésie générale. L’installation est réalisée en décubitus dorsal, bras positionnés en abduction à 90°, avants bras en pronation, une protection par un gel de polymère viscoélastique est mise en place au niveau du coude. La durée de l’intervention est de 45 minutes. A J+3, le patient décrit des paresthésies et un engourdissement du 4ième et du 5ième doigt de la main droite.
- Q1) Quel est votre diagnostic ?
- Q2) Quel est le rôle de l’installation du patient dans la survenue de cette complication ?
- Q3) La durée de l’intervention permet-elle d’éliminer un facteur postural ?
- Q4) Quels sont les autres facteurs de risque que vous retenez dans cette observation ?
- Q5) Faut-il réaliser un EMG immédiatement ?
R1) Il s’agit d’une neuropathie ulnaire postopératoire. C’est la neuropathie postopératoire la plus fréquemment rapportée. Elle représente 30% des plaintes postopératoires recensées par les compagnies d’assurance aux USA (ASA Closed Claims Project). Son incidence, dans un travail prospectif comprenant une évaluation neurologique pré et postopératoire systématique, a été évaluée à 1/200 ! (Warner M et al., Anesthesiology 1999; 90: 54-9).
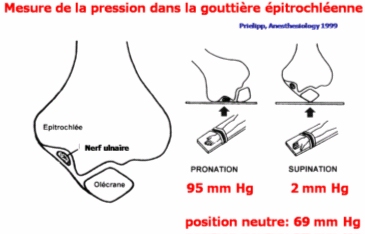
R2) L’installation du patient a pu contribuer à la survenue de cette complication. En effet les avant-bras positionnés en pronation, le nerf est directement au contact de la table d’opération au niveau de la gouttière épitrochléenne où il peut être comprimé. En supination, le bras repose sur l’olécrane et le nerf ulnaire n’est pas en contact avec les appuis-bras (cf film : optimiser la sécurité lors de l’installation du patient pour une intervention chirurgicale : installation du patient en décubitus dorsal, installation des membres supérieurs).
Une mesure de la pression générée dans la gouttière épitrochléenne selon le positionnement en pronation ou en supination des avants bras met en évidence une augmentation majeure de celle-ci en pronation (Prielipp RC et al., Anesthesiology 1999, 91 : 345-54).
Dans la littérature, ces neuropathies apparaissent parfois malgré la mise en place d’une protection locale efficace (Cheney FW et al., Anesthesiology 1999;90 : 1062-9). Il convient toutefois de vérifier que l’élément de protection (ici le gel viscoélastique) n’assure pas de compression directe du nerf dans la gouttière. Au total, il est important d’installer les avants bras en supination ou, à défaut en position neutre pour prévenir le risque de compression ulnaire.
R3) Non. Une neuropathie peut survenir pour une ischémie très brève (30 min environ) et provoquer des lésions nerveuses définitives. L’ischémie survient par compression directe des vasa nervorum.
R4) D’autres facteurs de risque de neuropathie ulnaire sont retrouvés dans cette observation. Le sexe masculin et la maigreur sont des facteurs qui ressortent d’une étude rétrospective ayant colligé plus de 106 anesthésies (Warner M, Anesthesiology 1994 ; 81 : 1332-40). Chez l’homme, la gouttière épitrochléenne est anatomiquement plus étroite que chez la femme, la maigreur expose plus facilement le nerf à un risque de traumatisme direct. L’existence d’autres étiologies potentielles de polyneuropathie (éthylisme, diabète…) est un facteur de risque supplémentaire. La symptomatologie est classiquement retrouvée à distance de l’intervention (2ième - 7ième jour) ce qui souligne son caractère multifactoriel (Warner M et al., Anesthesiology 1999; 90: 54-9).
R5) Oui. L’EMG doit être réalisé très rapidement afin de rechercher des signes de dénervation qui orientent alors vers une lésion ancienne indépendante de l’installation. Ces signes n’apparaissent en effet qu’après un délai d’une semaine environ. Cet EMG mesurera les vitesses de conduction nerveuse sensitive et motrice bilatérales .Les atteintes controlatérales sont présentes dans certaines séries près de 8 fois sur 10. Répété à la 3ième semaine, l’EMG permettra de préciser l’évolution immédiate et l’importance de la dénervation, au 3ième mois de mesurer la régénération et d’établir un pronostic.
Commentaires
La survenue d’une neuropathie ulnaire postopératoire n’est pas exceptionnelle. Son étiologie est multifactorielle mais intègre un facteur postural. La prévention de ce facteur passe par une installation rigoureuse des avant-bras afin de limiter la compression du nerf au niveau du coude.
Visualisez également notre DVD "Optimiser la sécurité du patient au bloc opératoire"