Le constat persistant d’un sexisme en médecine et d’une forte inégalité des salaires hommes-femmes
Les lecteurs des revues de presse du site auront noté la montée significative en fréquence d’articles publiés par les plus grands journaux médicaux* faisant état d’un sexisme persistant en médecine, entre confrères, infirmières, et même chez les patients, et d’une inégalité salariale de plus en plus questionnée et inacceptable entre médecins hommes et femmes.
Sommaire
- La discrimination persiste dans toutes les sphères de la vie professionnelle
- La discrimination à travers les études
- Dans l'imaginaire des patients et de la société
- Dans les spécialités choisies et les rémunérations
- Dans les postes à responsabilité
- La répartition inégale des charges familiales pèse sur la santé psychique et le bien-être des femmes médecins
- Toutes les études récentes montrent que les médecins femmes pratiquent une médecine de plus grande qualité et plus efficace sur le long terme pour le patient
- Conclusion
La discrimination persiste dans toutes les sphères de la vie professionnelle
Cet héritage machiste ne correspond pourtant en rien à la réalité scientifique de l’analyse du travail des femmes médecins qui démontre en moyenne plus de qualité de soins, plus d’écoute, plus de prévention et surtout plus d’efficacité thérapeutique pour le patient que celui de leurs collègues masculins.
Il est donc temps de changer notre vision.
Le Canada est sans doute le premier pays occidental à en faire une véritable campagne nationale depuis 2 ans, avec la volonté de faire avancer durablement le sujet.
Cet article propose une synthèse rapide de la littérature pour que chacun puisse juger de l’état actuel des connaissances.
La discrimination à travers les études
65,1 % des internes féminins canadiens rapportent des discriminations en général et 19,9 % des attitudes incorrectes associées au sexe.
Paradoxalement, ce sont les patients et les familles qui sont les plus souvent sujets à discriminer le sexe des internes (43,6 % selon les internes), même si ce sont les chirurgiens plus séniors qui sont la source des harcèlements sexuels les plus graves et encore plus des passages à l’acte (51,9 % des agressions caractérisées) (Hu, 2020).
Dans une autre étude récente canadienne, on apprend que les femmes médecins sont cinq fois plus susceptibles que leurs collègues masculins de s’exposer à des oppositions à leur carrière et avancement et trois fois plus susceptibles de subir des actes qu'elles jugeaient irrespectueux ou punitifs.
30 % des femmes médecins et apprenantes ont été victimes de harcèlement sexuel sur leur lieu de travail ou dans leur milieu d'apprentissage. 40 % de ces femmes ont indiqué que le harcèlement était grave et 47 % ont déclaré que ces incidents avaient nui à leur avancement professionnel. Les étudiantes en médecine ont décrit ces expériences comme un "rite de passage minable" (Canadian Medical Association, 2019).
Dans l'imaginaire des patients et de la société
Les professionnels féminins, médecins, infirmières, sont encore trop souvent traitées par les patients de façon très différente des hommes, avec l’idée qu’ils sont forcément moins experts, plus associés à des professions de service qu’on peut solliciter sur un mode moins respectueux de leur vrai métier (confondre une médecin avec une infirmière, demander à une infirmière de rendre des services de femme de ménage... Par exemple, un patient alité de 80 ans se permettant de demander à un médecin femme de gratter son dos ou poser des questions trop personnelles qu’on ne poserait pas à un homme). Au Canada, les patients surnomment encore trop souvent les médecins femmes des "honey" ou "sweetie", pour refléter leur supposée inexpérience (Manzoor, 2020).
Dans les spécialités choisies et les rémunérations
Sur une cohorte de 819 chirurgiens canadiens, on retrouve l’impact de la féminisation récente ; les femmes chirurgiennes ont moins d’années de pratique que les hommes (moyenne 8,4 ans contre 14,7).
Par contre, les discriminations dans les choix de spécialité et de salaire, toutes conditions égales, sont moins justifiées : la majorité des femmes chirurgiennes pratiquent la gynécologie (400 sur 819 chirurgiennes, soit 48,8 %).
Le salaire horaire des chirurgiennes est 24 % inférieur à celui des chirurgiens de sexe masculin. Cette disparité persiste après ajustement avec la spécialité, avec les plus grandes différences moyennes observées en chirurgie cardio-thoracique et en chirurgie orthopédique.
Il n'y a par contre aucune différence dans le temps pris par les hommes et les femmes chirurgiens pour effectuer les procédures courantes ; mais les femmes pratiquent majoritairement des interventions avec les gains horaires les plus bas (Dossa, 2019).
Une grande étude nationale américaine publiée dans le New England en 2020 (Ganguli, 2020) tente d'aller plus loin dans l’explication de cette différence salariale en arguant qu’elle est surtout liée à une durée de temps de travail différente. L’analyse porte sur 24,4 millions de consultations en cabinet de soins primaires en 2017.
Les résultats confirment le temps de travail différents des hommes et femmes, mais pas que…
Les médecins femmes ont généré 10,9 % de revenus en moins par leurs consultations que leurs homologues masculins et ont effectué 10,8 % de consultations en moins, soit plus de 2,6 % de jours cliniques en moins (après ajustement pour l'âge, le diplôme universitaire, la spécialité et le nombre de demi-journées travaillées par semaine) ; mais par contre, elles ont passé 15,7 % de temps en plus avec leurs patients pour un même coût de consultation.
Dans les spécialités, ces écarts de rémunération sont aussi associés à un biais systémique dans les facultés de médecine, à l'embauche, lors des promotions dans la carrière et par le barème des honoraires et facturation des soins au patient (les hommes facturant souvent plus que les femmes pour le même acte) (Cohen 2020).
Cette situation contribue à l'inégalité salariale vécue par les femmes médecins qui, en moyenne, gagnent globalement moins que leurs collègues masculins dans les soins primaires (écart de 16 %) et encore plus dans les spécialités (écart de 37 %).
Dans les postes à responsabilité
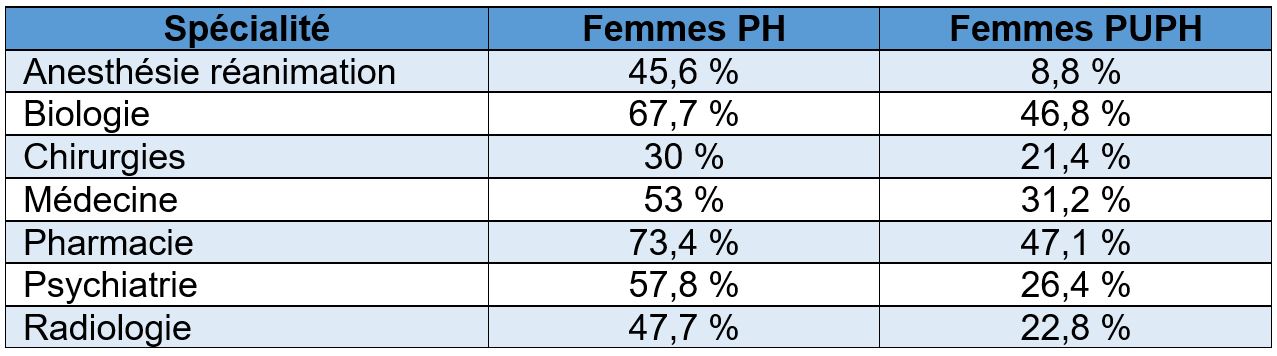
L'impact des préjugés sexistes se voit aussi dans le manque de femmes médecins dans les positions de direction ; les femmes sont sous-représentées aux échelons supérieurs de l'université de médecine et des services.
Ce plafond de verre existe fortement en France. Les carrières hospitalo-universitaires censées être plus difficiles d’accès restent moins ouvertes aux femmes médecins. Les chiffres du Centre National de Gestion le montrent nettement :
La répartition inégale des charges familiales pèse sur la santé psychique et le bien-être des femmes médecins
Les femmes continuent de jouer un rôle primordial dans les responsabilités familiales et domestiques et passent beaucoup plus de temps que leurs pairs masculins dans la garde d'enfants et les tâches domestiques.
L’impact n'est pas bénin et est souvent associé à une fragilisation de la santé des médecins féminins.
Un sondage national de 2017 sur la santé des médecins canadiens, montre que les femmes médecins signalent des taux de dépression significativement plus élevés que leurs collègues masculins, des idées suicidaires et un risque de facteur 9 fois plus grand d’épuisement professionnel en lien avec le mécontentement de l'intégration travail-vie personnelle.
La situation n’est pas meilleure en France (enquête de 2019 Action Praticiens Hôpital)
- Les hommes exercent peu en temps partiel (6 %), les femmes bien plus (22 %), avec une quotité́ moyenne à 75 %.
- 58 % des femmes médecins françaises se sentent en épuisement chronique, dont 62 % des jeunes femmes (vs 46 % des hommes médecins).
- Beaucoup de problèmes pour la garde des enfants en raison des horaires, plus la semaine que le WE, avec très peu d’enfants gardés en crèches hospitalières, qui sont en général non accessibles aux enfants de médecins, alors même que leurs amplitudes horaires correspondraient le mieux aux horaires des médecins.
- La répartition des tâches domestiques et ménagères reste très asymétrique entre les hommes et les femmes, donc le niveau élevé d’études et le fort investissement professionnel ne changent pas les mentalités, et ce même pour les jeunes de moins de 45 ans.
Toutes les études récentes montrent que les médecins femmes pratiquent une médecine de plus grande qualité et plus efficace sur le long terme pour le patient
L'augmentation du nombre de femmes médecins a marqué la pratique médicale et la culture médicale, avec un impact positif sur la qualité des soins et l’organisation des soins de santé.
Par exemple, les femmes médecins passent environ 15 % de temps supplémentaire avec les patients, ce qui se traduit concrètement par une meilleure qualité et par 6 % de visites en moins par patient. Elles se concentrent plus sur la médecine préventive, ce qui permet une détection et une intervention plus précoce sur un grand nombre de pathologies émergentes (Franck, 1996, Gauser 2018).
Les femmes médecins poussent aussi à des réformes et une évolution du système de santé, notamment pour obtenir une meilleure intégration travail-vie personnelle et la mise en œuvre de réformes qui améliorent l'intégration de soins par des équipes multidisciplinaires.
Le style de communication et l'empathie que les femmes médecins ont tendance à montrer à leur patients entraîne une plus grande satisfaction et une plus grande adhésion aux mesures préventives et aux interventions curatives. Cette tendance à être empathique, attentionnée, peut également expliquer que de nombreux patients préfèrent discuter avec une femme médecin de sujets sensibles tels que leur mental et santé sexuelle.
Enfin, et ce n’est pas le moindre des résultats, tous ces comportements contribuent également à un corpus croissant de littérature publié dans les meilleurs journaux indiquant que les patients traités par les femmes médecins ont moins de réadmission à l'hôpital et un taux de mortalité plus faible après chirurgie, et même pour toutes les hospitalisations en général (Tsugawa, 2017, Wallis, 2017).
Conclusion
On retiendra que les spécialités médicales très procédurales et bien rémunérées ont tendance à être dominées par les hommes et associées à une culture favorisant la compétitivité.
Au détriment de leur rémunération, les femmes médecins ont tendance à passer plus de temps avec les patients, à se concentrer sur la santé psychosociale, le conseil et l'inclusion patients dans la prise de décision, autant de postes qui ne sont pas financièrement récompensés par le barème actuel des prestations.
Les actions destinées à combler ces écarts portent la remise en question du programme de la formation médicale, en se battant pour une égalité réelle inter-sexe, y compris dans les spécialités, des processus d'embauche et de traitement des candidatures et postes tout au long de la carrière qui soient plus transparents et attentifs au même traitement pour les deux sexes, la modification de la valeur relative des honoraires et la déclaration transparente des paiements des médecins stratifiés par sexe.
Pour aller plus loin
- Action Praticien Hôpital, Enquête femmes médecins à l'hôpital : encore trop d'inégalités liées au sexe, 2019 https://francais.medscape.com/voirarticle/3604827
- Canadian Medical Association, The Federation of Medical Women of Canada. (2019).
Addressing gender equity and diversity in Canada’s medical profession: A review.
https://www.cma.ca/sites/default/files/pdf/Ethics/report-2018-equity-diversity-medicine-e.pdf - Cohen, M., & Kiran, T. (2020). Closing the gender pay gap in Canadian medicine. CMAJ, 192(35), E1011-E1017.
- Dossa, F., Simpson, A. N., Sutradhar, R., Urbach, D. R., Tomlinson, G., Detsky, A. S., & Baxter, N. N. (2019). Sex-based disparities in the hourly earnings of surgeons in the fee-for-service system in Ontario, Canada. JAMA surgery.
- Frank, E., & Harvey, L. K. (1996). Prevention advice rates of women and men physicians. Archives of Family Medicine, 5(4), 215-220.
- Ganguli I., Sheridan B., Gray J., Chernew M., Rosenthal M., Neprash H. Physician Work Hours and the Gender Pay Gap — Evidence from Primary Care N Engl J Med 2020; 383:1349-1357
- Glauser, Wendy. "Medicine changing as women make up more of physician workforce." (2018): E404-E405.
- Hu, Y. Y., Ellis, R. J., Hewitt, D. B., Yang, A. D., Cheung, E. O., Moskowitz, J. T., ... & Bilimoria, K. Y. (2019). Discrimination, Abuse, Harassment, and Burnout in Surgical Residency Training. New England Journal of Medicine.
- Jagsi R, Griffith KA, Jones R, et al. Sexual harass-ment and discrimination experiences of academic medical faculty. JAMA 2016;315:2120-1.
- Mascret D., Des médecins dénoncent une inégalité hommes-femmes, Publié le 07/10/2013 à 18:08, Le figaro.fr https://sante.lefigaro.fr/actualite/2013/10/07/21346-medecins-denoncent-inegalite-hommes-femmes
- Viglianti EM, Oliverio AL, Meeks LM. Sexual harassment and abuse: when the patient is the perpetrator. Lancet 2018;392:368-70.
- Tsugawa, Y., Jena, A. B., Figueroa, J. F., Orav, E. J., Blumenthal, D. M., & Jha, A. K. (2017). Comparison of hospital mortality and readmission rates for Medicare patients treated by male vs female physicians. JAMA internal medicine, 177(2), 206-213.
- Wallis, C. J., Ravi, B., Coburn, N., Nam, R. K., Detsky, A. S., & Satkunasivam, R. (2017). Comparison of postoperative outcomes among patients treated by male and female surgeons: a population based matched cohort study. Bmj, 359, j4366.
*CMAJ : Canada Medical Association Journal
BMJ : British Medical Journal
JAMA : Journal American Medical Association
NEJM : New England Journal of Medicine
A lire aussi : Procédure d'arbitrage dans la gestion des dossiers de plainte aux États-Unis |