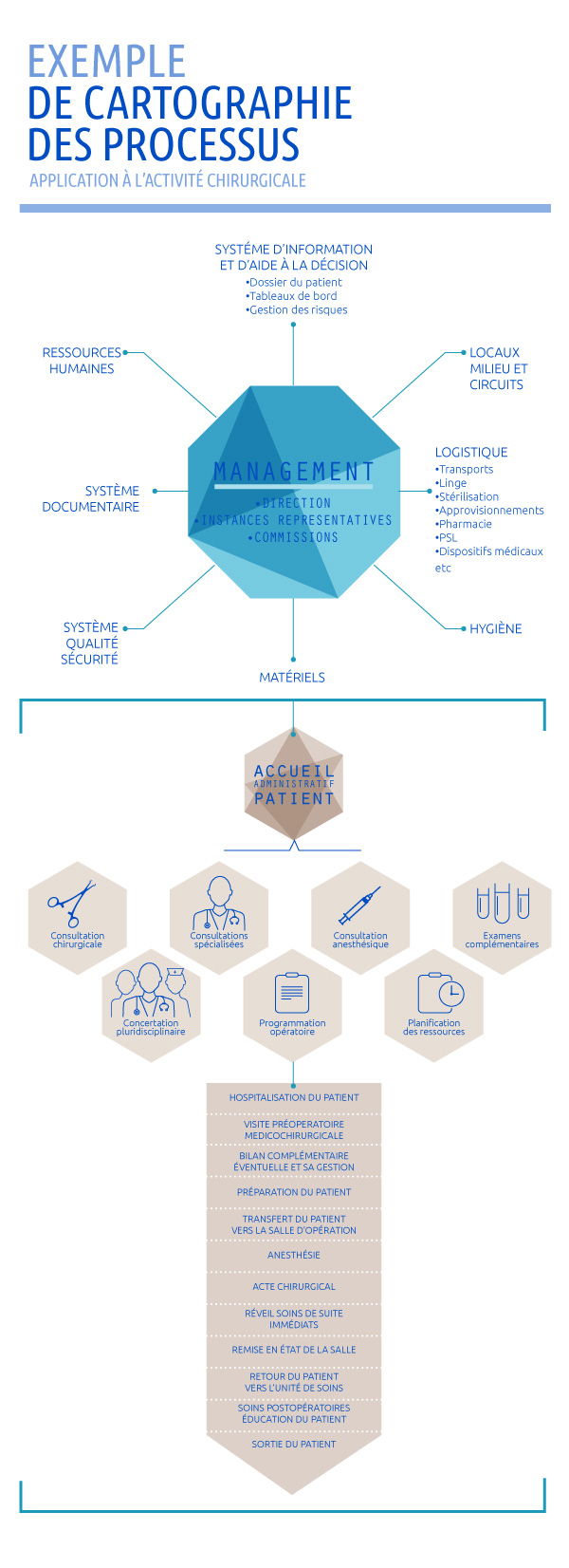
Revue d'une cartographie de risques après EIG
Mme K., 39 ans, est hospitalisée dans un service de chirurgie viscérale pour la réalisation d’une sleeve gastrectomie.
- Paramédical
Sommaire
En résumé
Le groupe en charge de l’analyse du process a mis en évidence des vulnérabilités, non pas sur le matériel médical, mais sur les équipements hôteliers, de bureaux …
Personne n’avait songé à explorer ces équipements, polarisés par la sécurité chirurgicale et anesthésique.
Présentation du contexte
- La patiente est admise dans le secteur d’hospitalisation la veille de son intervention. L’indication opératoire a été posée après bilan complet (Indice de Masse Corporel supérieur à 40 kg/m2, absence de perte de poids significative malgré un traitement nutritionnel, diététique et psychothérapeutique). Elle a bénéficié des informations au préalable. Elle a également compris et accepté la nécessité d’un suivi médical et chirurgical à long terme. Le risque opératoire a été évalué comme acceptable par l’ensemble de l’équipe pluridisciplinaire.
- L’intervention se déroule le lendemain comme prévu, sous coelioscopie, et dure environ 1h30. Les suites sont globalement simples, hormis un tableau algique pendant les 36 heures post-opératoires, géré par une association d’antalgiques de palier 1 et 2.
- La perfusion a été maintenue 24 heures, et les suites permettent à la patiente de prendre des aliments liquides dès le lendemain de l’intervention. La mobilisation a été rapide, dès le lendemain, et la prévention de la thrombose reste de mise malgré le lever précoce, avec l’introduction en post-opératoire immédiat d’une Héparine de Bas Poids Moléculaire à dose préventive.
- Aucun élément contributif à une sortie retardée n’a été mis en évidence.
- Le départ de l’Etablissement de Soins est donc prévu le lendemain, au 5e jour post-opératoire.
- Durant sa dernière nuit au sein de la structure, Mme K se lève pour aller aux toilettes ; l’équipe paramédicale de nuit répond à un appel patient vers 5h00 du matin, et les soignants retrouve la patiente par terre, « baignant » dans son sang. La porcelaine du WC s’est brisée et un morceau a coupé la fesse de la patiente profondément. Cette large plaie, associée au traitement anticoagulant, provoque une perte sanguine importante. Le médecin anesthésiste de garde décide de transférer la patiente au Bloc Opératoire ; le chirurgien de garde est également prévenu. L’exploration chirurgicale de la plaie permet de réaliser l’hémostase et d’objectiver l’intégrité du nerf sciatique.
- Le bilan sanguin post-opératoire a montré une perte de 3 g d’Hb. La décision est prise de sursoir à la transfusion sanguine.
- La patiente sortira de l’établissement de santé quelques jours plus tard ; cet accident n’a pas eu de conséquence dramatique, mais l’ensemble des soignants est bien conscient que l’issue aurait pu être grave.
Conséquences
Cet accident a eu comme conséquences :
- un allongement de l’hospitalisation pour la patiente,
- une intervention chirurgicale supplémentaire avec les risques inhérents à ce geste (anesthésie et chirurgie),
- une prise en charge psychologique de la malade, qui a bien compris que l’issue de cet événement aurait pu être dramatique, ou qu’elle aurait pu avoir de lourdes séquelles,
- une équipe soignante pluridisciplinaire avec qui il a fallu débriefer la situation.
Méthodologie et analyse
Cet accident a été signalé par l’infirmier en charge de la patiente cette nuit là et par les responsables de l’unité fonctionnelle, par le biais d’une déclaration d’événement indésirable dématérialisée. La Direction Générale, saisie du problème, a demandé à ce que la gestionnaire de risques de l’établissement fasse une analyse de cet événement sous 24 heures.
L’objectif de ce retour d’expérience est de prévenir toute récidive, dans le cadre d’une démarche de réduction des risques. C’est pourquoi, tous les acteurs impliqués dans la prise en charge de patients de chirurgie bariatrique sont sollicités pour réfléchir sur cette thématique.
A partir du processus appliqué à l’activité chirurgicale, proposé par la Haute Autorité de Santé, le groupe sollicité pour réaliser cette analyse a cherché à identifier les situations à risques en lien avec les équipements nécessaires à la réalisation de la chirurgie bariatrique.
Très vite, le groupe va objectiver un niveau d’équipement médical très satisfaisant pour réaliser l’acte chirurgical : table d’opération avec un poids maximal conforme, les protections pour lutter contre les points de compression, les moyens de lutte contre les maladies thromboemboliques, les instruments de coeliochirurgie adaptés, la technologie de bistouri électrique en cohérence avec la technique, les pinces auto sutures, la station d’anesthésie permettant les modes de ventilation patient adaptés au tableau clinique, les kits d’intubation difficile et ces algorithmes, …
Par contre, le niveau d’équipement hôtelier et/ou petit matériel médical semble insuffisamment adapté :
- les tables d’examens en secteur consultation -> pas de précision de poids maximal,
- les sièges de salles d’attente -> dimensions pas toujours adaptées à la morphologie des obèses,
- le pèse personne -> poids maximal de 200 kg à l’affichage, parfois insuffisant,
- le mobilier de bureau en secteur consultation -> aucune certitude sur le poids maximal admis, notamment les chaises visiteurs,
- les sanitaires publics du secteur de consultations -> aucune certitude sur le poids maximal admis,
- le mobilier des chambres : chaises, fauteuils, … -> aucune certitude sur le poids maximal admis,
- les lits pour patients obèses -> aucune certitude sur le poids maximal admis,
- les fauteuils roulants, permettant le transfert des patients -> aucune certitude sur le poids maximal admis,
- et les sanitaires, avec cuvettes de WC suspendues, choix fait pour un entretien plus facile des sols du cabinet de toilette…
Les lits et les brancards, par contre, sont adaptés à la prise en charge des patients obèses.
Les pistes de réflexion et/ou d'amélioration
L’analyse de cette situation a conduit les professionnels médicaux et paramédicaux à proposer les décisions suivantes à la Direction Générale :
- se faire préciser par les fournisseurs les poids maximum autorisés,
- se faire transmettre les attestations ad’hoc,
- remplacer chaque fois que nécessaire les équipements non conformes à la prise en charge des malades en surpoids.
Conclusion
Dans cet exemple concret, l’analyse montre que la cartographie des risques initiale s’est essentiellement centrée sur les équipements médicaux.
Finalement, l’accident est venu d’un équipement sur lequel aucun focus n’avait été réalisé.
La réalisation des cartographies de risques doit toujours s’appuyer sur des groupes pluridisciplinaires ; chaque métier, présent au côté du patient, sera une source de propositions pertinentes à prendre en compte, car le parcours patient est « décortiqué » dans son intégralité. Ces groupes de travail très élargis en représentation métiers permettent des analyses plus riches et respectent ainsi la prise en charge globale du patient.